Лечение резистентных форм эпилепсии у детей
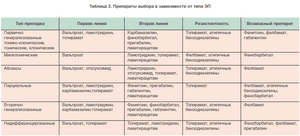
Резистентные приступы эпилепсии у детей
Резистентные эпилептические приступы представляют большие трудности для врача и особенно для родителей. Европейской службой информации по эпилепсии (EPDATA) проведена серьезная работа по систематизации мирового опыта в лечении эпилепсии. Оказывается, что более чем 20 процентов случаев детской эпилепсии являются резистентными к противосудорожной терапии, - как к препаратам первого, так и второго ряда выбора. Однако, у более 30% детей приступы, которые считаются резистентными к терапии, могут носить неэпилептический характер.
Приступы могут не поддаваться лечению, если, например, пациенты не получают противосудорожную терапию в течение достаточно долгого времени, или дозы препаратов очень малы. Карбамазепин, вальпроат натрия являются обычно препаратами первого ряда выбора. В случае их неэффективности врач назначает другие препараты: фенитоин, клобазам, клоназепам и другие. Более современные препараты, такие, как фелбамат, вигабатрин и ламотриджин также зарекомендовали себя как достаточно эффективные.
Причины приступов
У детей резистентные формы эпилептических приступов могут быть вызваны асфиксией во время родов, внутриутробной инфекцией, метаболическими нарушениями. Однако, резистентные приступы часто являются первым признаком таких заболеваний, как некетотическая гиперглицинемия и болезнь Менкеса. Резистентные приступы могут иметь форму миоклоний, генерализованных судорог и их сочетаний. Нарушения интеллекта у детей более характерны для миоклонической формы, чем для генерализованных судорог.
Диагноз
Диагноз эпилепсии достаточно серьезен в социальном и экономическом смысле, поэтому требует детального обоснования. Это касается того, что более чем 30% детей с резистентными приступами нельзя поставить диагноз "эпилепсия". Аноксические приступы, синкопальные состояния, мигрень и судороги неэпилептического происхождения могут приниматься за эпилепсию. Более того, так называемые "резистентные формы" могут проходить по мере взросления ребенка.
Исследования и наблюдения 27 детей с резистентными приступами, принимавших антиконвульсанты, показали, что только у 30% они уменьшились и у 33% - прекратились. Эти исследования также показали, что у группы детей с полиморфными приступами диагноз "эпилепсия" необоснован. Изменения на ЭЭГ порой могут способствовать неправильной постановке диагноза. Тщательное неврологическое обследование и проведение ЭЭГ с видеозаписью приступов могут помочь поставить правильный диагноз, то есть отличить эпилептические приступы от неэпилептических.
Лекарственная терапия
Антиконвульсанты являются основой лечения. Карбамазепин, как и вальпроат натрия, обычно являются базисными препаратами. В случае их неэффективности назначаются клобазам, вигабатрин и ламотриджин. Стероиды и иммуноглобулины применяются в случае синдрома Ландау-Клеффнера. Однако их применение не является достаточно эффективным и не лишено побочных действий.
Японские исследования с использованием высоких доз вальпроатов (уровень в сыворотке крови свыше 100 мкг/мл) для лечения детей с резистентными приступами показали, что такое их применение особенно эффективно в случаях синдрома Веста и продолжительных комплексов пик-волна на ЭЭГ при медленной фазе сна, и относительно эффективно при атипичных абсансах и миоклониях. Изменения формулы крови были у некоторых детей, но быстро проходили после снижения дозы.
Вигабатрин был эффективен в 50% случаев парциальных приступов. Положительное действие отмечалось и в отношении генерализованных судорог. Однако вигабатрин оказался неэффективен при абсансах и миоклониях. У 10% детей он вызвал гиперактивность, сомноленцию и атаксию.
Инфантильные спазмы или синдром Веста обычно начинаются до года. Они трудно диагностируемы и имеют плохой прогноз. В этом случае прежде всего назначают кортикостероиды, однако, последние исследования показали, что можно с успехом применять вигабатрин. Обнадеживающие результаты применения вигабатрина при инфантильных спазмах позволяют рекомендовать его в качестве монотерапии. Авторы методики считают, что если вигабатрин не дает эффекта в течение 4-5 дней, то должна быть применена другая терапия.
В некоторых исследованиях вигабатрин был применен в комбинации с другими препаратами у 68 детей с резистентными формами. У 29 детей приступы прекратились, у 46 детей уменьшились на 50%. У 3/4 детей с синдромальными инфантильными спазмами и у более 1/3 с криптогенными инфантильными спазмами отмечалась длительная ремиссия. Побочных эффектов не отмечалось у 52 детей.
На синдром Леннокса-Гасто и приступы в результате энцефалопатии приходится примерно 5% детей с эпилепсией. Наиболее эффективными в этих случаях являются фелбамат и ламотриджин. Новый препарат фелбамат при исследовании показал эффективность при парциальных приступах и синдроме Леннокса-Гасто. Препарат ламотриджин был особенно эффективен в отношении атонических приступов.
Другие методы лечения
Когда медикаментозное лечение неэффективно, может быть предложено хирургическое лечение. Например, удаление височной доли и частичное рассечение мозолистого тела головного мозга. Эти вмешательства особенно эффективны в отношении парциальных и атонически-астатических приступов. По мере совершенствования хирургической техники, результаты все более обнадеживающие. Перед хирургическим вмешательством необходимо сопоставить степень риска и эффект лекарственной терапии.
Можно применять и психотерапию, особенно если имеются изменения поведения. Для некоторых детей бывает полезна гипоаллергенная и кетогенная диета. Каждый год совершенствуются методики лечения. Возможно, в будущем эпилепсия перестанет быть столь грозным заболеванием.
1-11-2013, 00:13 2170Топамакс в лечении резистентных форм эпилепсии у взрослых и детей
В. И. Гузева М. В. Ковеленова М. Ю. Фомина
Одной из наиболее сложных проблем современной неврологии является выбор оптимального лечения при резистентных формах эпилепсии [3, 5]. Одним из путей решения этой проблемы является внедрение в клиническую практику новых антиконвульсантов, одним из которых является топамакс (топиромат) [1-9].
Цель настоящего исследования состояла в оценке эффективности топамакса при резистентных формах эпилепсии в различных возрастных группах. Резистентными к терапии считались случаи отсутствия эффекта при использовании нескольких антиэпилептических препаратов в прошлом и 1-2 препаратов к началу проведения настоящего исследования.
Материал и методы
Топамакс (топирамат) фирма "Janssen-Cilag" (Бельгия - Швейцария) использовался в режиме как моно-, так и политерапии (при одновременном применении депакина, финлепсина, ламиктала).
До назначения первой дозы топамакса, при титровании его доз, после назначения максимальной дозы и продолжения терапии в течение 6 мес больным проводилось общее клиническое обследование с мониторингом показателей морфологического и биохимического состава крови, мочи и ультразвукового исследования внутренних органов. Кроме того, всем больным проводились запись ЭЭГ и компьютерно-томографическое исследование - рентгеновская и магнитно-резонансная томография.
Всего были обследованы 55 больных эпилепсией. 24 из них (16 мужчин и 8 женщин), средний возраст которых был 32,0 года, составили группу взрослых пациентов. 31 больной вошел в детскую группу, которая была разделена на старшую и младшую подгруппы. В нее соответственно вошли 20 детей 2-16 лет и 11 детей до 2 лет.
Все 24 взрослых пациента страдали парциальными формами эпилепсии. У 21 больного диагностированы симптоматические формы парциальной эпилепсии, криптогенные формы отмечены у 3 пациентов.
Длительность заболевания по группе в целом составила в среднем 8±1,6 года.
Перед назначением препарата (срок наблюдения составил 3 мес) у них зарегистрировано не менее 3 пароксизмов в месяц на фоне постоянной антиэпилептической терапии финлепсином или депакином, а также сочетание карбамазепина и вальпроевой кислоты (2 больных).
На основании оценки характера приступов и электроэнцефалографических изменений уточнена локализация фокуса эпилептической активности. Наиболее часто эпилептический очаг локализовался в лобной (15 пациентов) и височной (7) долях головного мозга, у одного пациента в затылочной доле. Вторичная генерализация эпилептической активности наблюдалась у 16 больных.
По типу эпилептических приступов взрослые пациенты распределялись следующим образом: простые парциальные - 16 больных (67%), сложные парциальные - 9 (37,5%), вторично-генерализованные - 6 (25%). Сочетание различных приступов имело место у 16 пациентов.
В связи с резистентностью к проводимой стандартной антиэпилептической терапии, частыми приступами больным назначен топамакс. Доза препарата титровалась медленно, 25-50 мг в неделю и достигла 200 мг в сутки. Препарат принимали 2 раза в день в течение 6 мес.
В старшей детской группе было 13 мальчиков и 7 девочек. Согласно Международной классификации эпилепсии (Нью-Дели, 1989) в этой группе были выделены следующие формы заболевания: парциальная эпилепсия - у 16 (80%), в том числе лобная - у 11 (55%), височная - у 4 (20%) и теменная - у 1 (5%) генерализованные формы (синдром Леннокса - Гасто) - у 20%.
У большинства больных (18) отмечалась симптоматическая эпилепсия, у одного - криптогенная форма синдрома Леннокса - Гасто и у еще одного - идиопатическая роландическая эпилепсия.
Назначение топамакса при роландической эпилепсии обусловлено непереносимостью пациентом карбамазепина и препаратов вальпроевой кислоты. Монотерапия проводилась в 3 случаях, остальные дети получали комбинированное лечение (вальпроаты и топамакс или ламиктал и топамакс).
В младшей детской группе было 11 детей в возрасте от 5 до 18 мес (средний возраст 10 мес).
У 4 пациентов был диагностирован синдром Веста, у 4 - симптоматическая парциальная эпилепсия с инфантильными спазмами и у 3 - симптоматическая лобная эпилепсия с парциальными и вторично-генерализованными приступами. Криптогенная этиология синдрома Веста зарегистрирована у двух пациентов. В остальных случаях имели место симптоматические формы эпилепсии на фоне пороков развития головного мозга (фронтальная фокальная полимикрогирия, гипоплазия/агенезия мозолистого тела, синдром Денди - Уокера) и последствий перинатального гипоксически-ишемического и инфекционного поражения головного мозга.
Частота приступов в этой группе детей была высокой - 10-60 в сутки. Часто они имели серийный характер.
Ранее проводимая терапия вальпроатами и/или карбамазепином в максимальных дозах была неэффективной. Топамакс как дополнительное средство к препаратам вальпроевой кислоты был назначен 8 пациентам, в качестве монотерапии - в 3 случаях. Его суточная доза титровалась 1 мг/кг каждую неделю. Средняя терапевтическая доза составила 5-10 мг на 1 кг массы в сутки.
Срок катамнестического наблюдения был 6-12 мес.
Результаты
В группе взрослых пациентов 2 больных были исключены из исследования в связи с развитием побочных эффектов: в виде нефролитиаза и возникновения парестезий у одного больного и острой психотической реакции у второго. Таким образом, эффективность топамакса определялась у 22 пациентов.
У 6 (27%) взрослых больных полностью прекратились приступы, 14 пациентов отмечали урежение пароксизмов на 50-75%, у остальных положительной динамики выявлено не было.
Полное прекращение приступов отмечено в группе больных с парциальными пароксизмами (без вторичной генерализации). Наиболее быстро и полно купировались простые парциальные припадки, медленнее регрессировали сложные парциальные и наиболее резистентными оказались вторично-генерализованные пароксизмы. Отсутствие эффективности лечения наблюдалось у пациентов, более 10 лет страдающих эпилепсией со значительными структурными изменениями вещества мозга (посттравматического и послеоперационного генеза).
При положительном эффекте, хорошей переносимости препарата и согласии пациентов терапия топамаксом была продолжена. В настоящее время топамакс принимают 5 пациентов. Монотерапию топамаксом получают 2 пациента (в дозе 400 и 200 мг/сут соответственно), политерапию - 3 больных (топамакс 200 мг/сут).
В старшей детской группе полное прекращение припадков зарегистрировано у 4 (20%) пациентов, урежение приступов на 50-75% - у 9 (45%), урежение приступов на 25-50% - у 4 (20%), отсутствие эффекта от проводимой терапии - у 3 (15%). Электроэнцефалографические показатели в этих случаях соответствовали клиническим данным.
В младшей детской группе положительная динамика при приеме топамакса отмечена у 10 пациентов из 11. В одном случае у ребенка с симптоматической формой синдрома Веста положительной динамики не получено. Полностью приступы купированы у 2 больных (у 1 - симптоматическая лобная форма эпилепсии и у 1 - криптогенная форма синдрома Веста). У 2 детей с парциальной симптоматической эпилепсией с инфантильными спазмами, у 2 больных с симптоматической лобной эпилепсией получено урежение приступов более чем на 75%. У 4 пациентов отмечено урежение припадков в среднем на 25%. Повышение дозы выше 10 мг/кг не влияло на частоту приступов.
В связи с малым числом наблюдений в этой группе процентное распределение больных по эффективности топамакса не дается.
Побочные эффекты у детей младшей группы выражались прежде всего в сонливости, заторможенности на начальном этапе лечения (титрование дозы) - у 3, снижение аппетита - у 2. Побочные явления купировались снижением дозы и/или увеличением периода титрования дозы.
Полученные нами данные свидетельствуют об эффективности топамакса при парциальных и вторично-генерализованных формах эпилепсии различной этиологии во всех возрастных группах больных, включая пациентов раннего детского возраста.
Препарат оказался эффективным как при моно-, так и в политерапии эпилепсии.
По нашим наблюдениям, топамакс можно использовать при лечении рефрактерных эпилептических припадков на фоне перинатального гипоксически-ишемического и инфекционного поражения головного мозга и пороков развития центральной нервной системы у детей первых двух лет жизни. Следует отметить достаточно хорошую переносимость препарата у детей раннего возраста и отсутствие у них серьезных побочных эффектов.

Литература
1. Глухова Л.Ю. Мухин К.Ю. Петрухин А.С. Миронов М.Б. Топамакс в лечении симптоматической лобной эпилепсии. Журн неврол и психиат 2003 103: 12: 51-52.
2. Зенков Л.Р. Топамакс в лечении эпилепсии. Неврол журн 2003 6: 43-46.
3. Калинин В.В. Железнова Е.В. Соколова Л.В. и др. Применение топамакса при лечении резистентной парциальной эпилепсии. Журн неврол и психиат 2003 103: 9: 48-53.
4. Калинин В.В. Новый антиэпилептический препарат топамакс. РМЖ. Психиатрия 2002 10: 1-9.
5. Карлов В.А. Власов П.Н. Фрейдкова Н.В. Опыт применения топирамата в комплексной терапии фармакорезистентной эпилепсии. Журн неврол и психиат 2003 103: 7: 21-26.
6. Мухин К.Ю. Петрухин А.С. Миронов М.Б. Клиническая эффективность и переносимость топамакса при комбинированной терапии эпилепсии. Журн неврол и психиат 2003 103: 3: 28-33.
7. Brodie M. Do we need any more new antiepileptic drugs? Epilepsy Res 2001 45: 3-6.
8. Perucca E. The new anticonvulsants. Seizures, affective disorders and anticonulsant drugs. Epileptic Dis 2002 4: Suppl 1: 119.
9. Schreiner A. Topiramat add-on: clinical experience in 746 patients with epilepsy. Epilepsia 2002 43: Suppl 8: 119.
Поступила 13.09
Вернуться к содержанию номера
Эпилепсия (лечение резистентных форм посредством хирургического лечения)
Эпилепсия – хроническое заболевание, возникающее на фоне аномальной и крайне высокой электрической активности нервных клеток отдельных участков головного мозга и характеризующееся склонностью к периодическим внезапным судорожным припадкам. При этом последние настолько вариабельны, что в некоторых случаях дети как бы застывают на месте на несколько секунд, в других случаях, наблюдаются полноценные судороги от локальных мышечных подёргиваний до генерализованных проявлений.
Эпилепсия нередко развивается после черепно-мозговой травмы, нейрохирургических вмешательств (особенно выполняемых по поводу абсцесса головного мозга), при наличии артериовенозных аневризм, опухолей, в резидуальном периоде нетравматического субарахноидального кровоизлияния и т.д.
Учитывая причинные факторы, в ряде ситуаций симптоматическая эпилепсия успешно излечивается посредством их устранения (например, удаление новообразований, артериовенозных аномалий развития, как правило, позволяет избавиться от эпилептических припадков). Учитывая тот факт, что даже самая современная противосудорожная терапия не даёт 100%-ного положительного эффекта, и в среднем от 10 до 15% пациентов устойчивы к ней, вопрос о необходимости хирургического вмешательства достаточно актуален.
Такого рода операции проводятся при условии обеспечения детального нейровизуального, а также электрофизиологического обследования. В последние годы благодаря внедрению в широкую практику новых методов диагностики и разработке более совершенных хирургических приёмов стало возможным в ряде случаев выполнять операции, не задействуя интраоперационные методы нейрофизиологической диагностики. Так, объёмно визуализировать очаг эпиактивности позволяет использование позитронно-эмисионной томографии. В ряде случаев для уточнения месторасположения эпилептогенного очага проводится инвазивный видео ЭЭГ-мониторинг. Больному под общей анестезией делается операция по наложению электродов ЭЭГ непосредственно на кору головного мозга. После операции электроды подсоединяют к аппарату ЭЭГ. Больной в течение 5 - 10 дней находится под видеонаблюдением в специальной палате.
В отличие от обычного ЭЭГ при видеомониторинге регистрация электрических импульсов производится непосредственно с поверхности коры головного мозга, что существенно повышает точность определения эпилептогенного очага.
По окончании мониторинга проводится операция по удалению электродов и выявленного эпилептогенного очага.
Хирургическое вмешательство при эпилепсии оправдано тогда, когда заинтересованы небольшие, чётко определённые участки головного мозга, чтобы не нарушить жизненно важных функций (речи, языка или слуха). Ведь при подобных операциях участки мозга, вызывающие приступы, для получения стойкого эффекта приходится удалять. Если же этого сделать нельзя, в принципе возможны вмешательства иного рода, при которых нейхирурги делают серию надрезов в ткани мозга, предотвращая тем самым распространение патологических импульсов на другие участки мозга (функциональная гемисферэктомия, комиссуротомия мозолистого тела).
Показаниями к оперативному лечению служат парциальные (фокальные) припадки с аурой (в самом начале приступа сознание человека сохранено), парциальные припадки с потерей сознания и вторичной генерализацией, медиальный темпоральный склероз и, так называемые, дроп-атаки, или атонические приступы (внезапные падения пациентов без судорог). Не подлежат хирургическому лечению первично генерализованные припадки, сопровождающиеся первичным нарушением сознания.
У многих больных после обоснованной и правильно проведенной операции эпилепсия исчезает навсегда, но иногда даже после успешного вмешательства некоторым лицам для предотвращения редких приступов по-прежнему необходим приём лекарственных средств, хотя при этом дозы препаратов могут быть существенно снижены.
Хирургическое лечение эпилепсии показано, если :
Эффективность хирургического лечения зависит от :
Хирургическое лечение эпилепсии, тем успешнее, чем раньше прооперирован пациент. Если лечение 2 - 3 антиэпилептическими препаратами не дали эффекта, следует, не теряя времени, начать прехирургическое обследование пациента, чтобы выяснить, является ли он кандидатом на хирургическое лечение.
Генерализованная идиопатическая эпилепсия
Впервые в России 6-ти месячному ребенку с диагнозом генерализованная идиопатическая эпилепсия со статусным течением приступов обусловленная мутацией в гене SCN1B купирован повторный супер рефрактерный эпилептический статус продолжительностью 40 дней с помощью применения ингаляционного анестетика Изофлюран и кетогенной диеты в условиях отделения реанимации.
С целью борьбы с рефрактерным эпилептическим статусом у пациентки применялись тиопентал натрия, мидазолам, пропофол в дозах, вызывающих уровень анестезии «вспышка-подавление». Помимо этого, парентерально применялись вальпроаты, леветирацерам, а также большое количество пероральных антиконвульсантов. Во всех случаях стойкого эффекта получено не было.
Учитывая неэффективность перечисленных противоэпилептических препаратов, а также отсутствие противопоказаний со стороны соматического и неврологического статусов было решено применить альтернативный метод лечения – диетотерапию (кетогенную диету). Кетогенный рацион был разработан с учетом возраста ребенка и наличия специализированных продуктов питания.
Пациентка была выписана домой более 1 месяца назад с рекомендацией продолжить кетогенную диету. Несмотря на рецидив приступов, пароксизмы стали возникать значительно реже, их продолжительность снизилась до нескольких секунд, купируются самостоятельно. В результате, применение кетогенной диеты привело к сокращению количества приступов более чем на 75%.
Таким образом, наш опыт позволяет рекомендовать кетогенную диету в качестве одного из методов лечения рефрактерного эпилептического статуса, что соотносится с мировым опытом лечения эпилептического статуса.
Кетогенная диета
В октябре 2014 в отделениях психоневрологии 1 и 2 поступили на курс кетогенной диеты 3 пациента. На сегодняшний день в РФ, только в НПЦ медицинской помощи детям применяется такой сложный метод лечения резистентных форм эпилепсий как кетогенная диета. Основной принцип этого метода заключается в том, что посредством коррекции питания, пациент вводится в состояние кетоза.
Операция по имплантации стимулятора блуждающего нерва
09.10.2014 года ребенку с резистентным течением эпилепсии выполнена операция по имплантации стимулятора блуждающего нерва. Данная ситуация является уникальной, так как ребенок уже получает кетогенную диету, которая также используется в лечении резистентной эпилепсии. На сегодняшний день в России всего три пациента, у которых одновременно применяется сочетание кетогенной диеты и хронической стимуляции блуждающего нерва. Все эти пациенты наблюдаются в НПЦ медицинской помощи детям.
Источники:
, , ,
Следующие материалы:
27 июля 2024 года
Комментариев пока нет!
 Невропатия у детей фото
Невропатия у детей фото Каликоэктазия почек у детей
Каликоэктазия почек у детей Обучение детей с умственной отсталостью на дому
Обучение детей с умственной отсталостью на дому Острый энтероколит у детей симптомы и лечение
Острый энтероколит у детей симптомы и лечение Как отучить ребенка писаться во время сна
Как отучить ребенка писаться во время сна Чем лучше сбивать температуру ребенку 2 года
Чем лучше сбивать температуру ребенку 2 года