Рак щитовидной железы у детей и подростков
В структуре общей онкологической заболеваемости злокачественные опухоли щитовидной железы занимают около 2%. Отмечается рост заболеваемости, преимущественно за счет лиц молодого возраста. По данным ВОЗ за последние 10 лет заболеваемость выросла в 2 раза. Рак щитовидной железы(РЩЖ) встречается у лиц в любом возрасте, болеют даже дети и подростки. Подъем заболеваемости приходится на возраст 40-50 лет. У женщин эта патология встречается чаще, чем у мужчин в 3-4 раза.
Причины РЩЖ точно неизвестны . но замечено, что чаще болеют люди, перенесшие в детстве или молодом возрасте лучевое лечение на область головы и шеи по поводу каких-либо заболеваний(аденоиды, гемангиомы, опоясывающий лишай и пр.). У лиц, живущих или живших на территориях, подвергшихся радиации после аварии на Чернобыльской АЭС, отмечен резкий рост заболеваемости РЩЖ, особенно у детей. У лиц молодого возраста чувствительность щитовидной железы к ионизирующему излучению повышена. РЩЖ также часто отмечается у лиц с длительно существующими узловыми зобами. Для заболевания РЩЖ имеют значения гормональные нарушения в организме, возникшие при хронических заболеваниях других эндокринных органов. При особой форме РЩЖ(медуллярном) имеет значение наследственный фактор.
Таким образом, в группу повышенного риска по РЩЖ входят:
1) лица, подвергшиеся ионизирующему облучению
2)пациенты с длительно существующими узловыми образованиями в щитовидной железе(узловые зобы, узловые формы хронических тиреоидитов, рецидивирующие узловые зобы)
3)все мужчины с узловыми образованиями в щитовидной железе независимо от длительности существования узлов
4) лица, в семье которых есть больные медуллярным РЩЖ
5) пациенты, особенно женского пола, имеющие доброкачественные или злокачественные опухоли половой сферы, молочных желез, кишечника, надпочечников при наличии узлового образования в щитовидной железе.
Щитовидная железа является уникальным органом . относящимся к эндокринной системе. Ее сложное микроскопическое строение, разнообразие клеток, вырабатывающих различные гормональные вещества, очень богатое кровоснабжение(каждые 5 минут через железу протекает вся кровь организма) обусловили и уникальность опухолей, развивающихся в ней. По своим биологическим свойствам течение рака щитовидной железы менее агрессивно в сравнении со злокачественными опухолями других органов. Вследствие этого факта и смертность от рака щитовидной железы гораздо ниже. Даже относительно частое метастазирование в региональные(шейные и паратрахеальные) лимфоузлы не отягощает прогноза при своевременном и адекватном лечении.
По гистологическому строению рак щитовидной железы бывает:
1. папиллярный
2. фолликулярный
3. медуллярный
4. недифференцированный(анапластический)
Первые два типа относятся к высокодифференцированному типу с благоприятным течением и прогнозом. Анапластический тип наиболее неблагоприятный, но встречается крайне редко. Медуллярный рак относится к промежуточному типу по течению и прогнозу. Эта опухоль имеет другие особенности течения( http://thyroid-cancer.ru/rak_shchitovidnoj_zh/medulljarnyj_rak.html ).
В щитовидной железе редко встречаются и другие формы злокачественных опухолей - плоскоклеточный рак, лимфомы, саркомы. Подавляющее большинство составляет папиллярный рак -65-80% фолликулярный - 9-20% медуллярный - 2-10% анапластический 1-2% плоскоклеточный 0,2-0,7%.
Диагностика рака щитовидной железы трудна, поэтому диагностические ошибки не редки. Очень важно знать, что на ранних стадиях, когда при своевременной диагностике и адекватном лечении 5- летняя выживаемость достигает 97-100%, процесс протекает бессимптомно. Опухоль настолько мала, что не вызывает никаких ощущений у пациента, не прощупывается врачом, порою проявляется безболезненным узлом на шее. Наличие такого узла на шее может быть довольно длительным, до 10 лет. При дальнейшем прогрессировании узел начинает ощущаться, вызывая дискомфорт. Изменение голоса и нарушение глотания являются признаками дальнейшего прогрессирования, это свидетельство того, что опухоль вышла за пределы капсулы щитовидной железы, прорастает возвратный нерв и пищевод. В этих случаях радикальное лечение не всегда выполнимо.
Для диагностики рака щитовидной железы кроме осмотра, ощупывания железы и шейных лимфоузлов широко применяется УЗИ, тонкоигольная аспирационная биопсия(ТАБ) с последующим цитологическим исследованием. Сцинтиграфия щитовидной железы не дает ответа на вопрос о характере процесса, определяет лишь размеры и локализацию очага. Сцинтиграфия костей позволяет выявить отдаленные метастазы. Определение уровня гормонов ТТГ, Т3, Т4 для диагностики рака имеет вспомогательное значение. Определение уровня тиреоглобулина (ТГ) имеет значение лишь для диагностики рецидивов и метастазов. Только при медуллярном раке имеет место повышение уровня кальцитонина, что является диагностическим критерием.
Лечение рака щитовидной железы хирургическое. Объем операции,т.е. объем удаляемых тканей зависит от степени поражения железы. Адекватными для рака щитовидной железы в современной онкологии являются тиреоидэктомия(полное удаление всей щитовидной железы), гемитиреоидэктомия с перешейком ( удаление одной пораженной доли с перешейком, соединяющим правую и левую доли) и иногда выполняется субтотальная резекция (почти полное удаление). Не допустима резекция или энуклеация доли(частичное удаление ). Щитовидная железа удаляется вместе с капсулой.
Технические сложности операции и соответственно возможные осложнения связаны с тем, что по задней поверхности долей железы проходят возвратные нервы, отвечающие за подвижность голосовых складок. При удалении большой опухоли, которая вышла за пределы капсулы железы и прорастает нерв(это проявляется хриплым голосом), выделить нерв практически невозможно. При его пересечении на этой стороне голосовая складка будет неподвижной(парез гортани). Одностороннее поражение нерва, как правило, кроме хрипоты, ничем себя не проявляет. Двустороннее поражение(или повреждение) нерва чревато затруднением дыхания, в связи с чем иногда приходится прибегать к трахеостомии(ссылка). Явления пареза гортани (одно- или двустороннего) бывают постоянными или временными. Временные возникают из-за легкой травматизации нерва во время операции, восстанавливаются самостоятельно в различные сроки. На капсуле щитовидной железы находятся также маленькие железки (от 6 до 8 штук), называемые паращитовидными. Под их контролем обмен кальция в организме. Во время удаления щитовидной железы необходимо их тщательное выделение и сохранение. При несоблюдении этого возникает недостаток кальция в крови(гипопаратиреоз), что проявляется в легких случаях онемением пальцев, чувством "мурашек" по телу, в тяжелых случаях могут быть судороги. Легкие явления гипопаратиреоза могут быть в послеоперационном периоде даже при сохраненных паращитовидных железах из-за их травматизации. Гипопаратиреоз лечится препаратами кальция - лактат кальция, глюконат кальция, кальций-Д3-никомед и пр. После удаления щитовидной железы по поводу рака пациенты должны принимать препараты- гормоны щитовидной железы(Л-тироксин, эутирокс, трийодтиронин) для компенсации обменных процессов(с заместительной целью) и для профилактики рецидивов(с целю супрессии). Доза гормонов назначается и корригируется эндокринологом. Метастазы в шейные лимфоузлы лечатся также хирургически(шейная лимфодиссекция). При наличии подтвержденных метастазов высокодифференцированных форм рака щитовидной железы(папиллярного и фолликулярного) в шейные и паратрахеальные(около трахеи) узлы для профилактики рецидивов проводится лечение радиоактивным йодом. При этих формах рака возможно лечение радиоактивным йодом и отдаленных метастазов(в легких, костях). Лечение анапластического рака щитовидной железы является сложной задачей, операция не всегда выполнима. Иногда проводится лучевая терапия - наружное облучение.
Пациенты, перенесшие лечение по поводу рака щитовидной железы, должны находиться под наблюдением онколога (специалиста по опухолям головы и шеи), а также эндокринолога для коррекции дозы гормонов.
Прогноз при раке щитовидной железы зависит от многих факторов - пола, возраста, но прежде всего от стадии заболевания,т.е. от распространенности опухолевого процесса, гистологической формы опухоли. Большое значение имеет характер и объем первичного хирургического вмешательства. Так, при высокодифференцированных формах. 1-2 стадиях процесса 5-летняя выживаемость составляет 97-100%. Прогноз неблагоприятный при анапластическом(недифференцированном) раке.
Рубрику подготовила врач онколог, специалист по опухолям головы и шеи Наталия Сергеевна Чуманихина
Как часто встречается рак щитовидной железы (РЩЖ) у детей?
Рак щитовидной железы (РЩЖ) у детей встречается значительно реже, чем у взрослых.
Тем не менее, он составляет 1-3% от общего количества злокачественных опухолей у детей и 8-15% среди опухолей области головы и шеи. РЩЖ чаще наблюдается у девочек в соотношении 3,6:1.
Наиболее часто дети болеют РЩЖ в возрасте 8-14 лет. Хотя имеются наблюдения возникновения РЩЖ и у детей до 3 лет (3% наблюдений).
В пубертатном возрасте (11-14 лет) к моменту заболевания РЩЖ соотношение мальчиков и девочек составляет 4,6:1.
За последние годы отмечен рост заболеваемости РЩЖ и в том числе среди детей младшего возраста. В 75% случаев диагностируется папиллярный рак щитовидной железы (папиллярный рак типичного строения, фолликулярный вариант, диффузный склерозированный вариант, диффузный фолликулярный вариант), который развивается относительно медленно. Отмечается преобладание девочек над мальчиками в соотношении 6:1.
Фолликулярный рак обладает более агрессивным течением и составляет 32% среди всех случаев папиллярного рака.
Медуллярный рак встречается крайне редко и составляет 2%. Он может возникнуть в случае семейного эндокринного синдрома или как единичный случай.
Факторы риска развития РЩЖ у детей
К факторам риска развития РЩЖ можно отнести йодную недостаточность, высокий уровень радиации, предшествующее облучение области головы и шеи по поводу опухолевых и неопухолевых заболеваний (увеличение вилочковой железы, аденоиды, тонзиллит, кожные заболевания), узловой зоб и применение антитиреоидных препаратов (гормонов гипофиза).
Частота РЩЖ у детей в Беларуси после аварии на атомной станции в Чернобыле в 1996 г. увеличилась более чем в 30 раз.
В последние годы РЩЖ протекает более агрессивно, возникает у детей младшего возраста, особенно в зонах, загрязненных радиоактивными веществами после аварии на Чернобыльской АЭС.
Скрытый (латентный) период от момента воздействия неблагоприятного фактора и развитием РЩЖ в среднем составляет 5-10 лет, но может быть удлинен до 35-40 лет.
Симптомы рака щитовидной железы
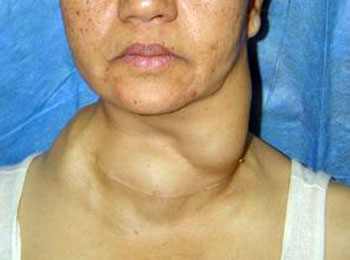
Начальные симптомы РЩЖ могут быть разнообразными и характерными не только для этой опухоли. Основным симптомом РЩЖ у детей является появление асимметрии и деформации передней поверхности шеи, видимые на глаз. Впоследствии могут развиться ощущения дискомфорта или инородного тела при глотании, неудобства при повороте головы и чувство стеснения одеждой.
Увеличение щитовидной железы проявляется наличием небольшого безболезненного узелка, склонностью к его росту и уплотнению.
Это образование в начальном периоде заболевания легко смещается при глотании.
Нередко ребенок наблюдается и лечится по поводу предполагаемого воспалительного процесса лимфатических узлов, и только спустя длительный период времени (до 2 и более лет) устанавливается диагноз РЩЖ с вовлечением шейных лимфатических узлов.
Существуют варианты быстрого и агрессивного роста опухоли с поражением окружающих тканей и обширным распространением процесса (метастазированием).
Наличие увеличенных лимфатических узлов на шее является вторым по частоте симптомом РЩЖ у детей.
В некоторых случаях при длительном течении заболевания у детей появляется затруднение дыхания за счет прорастания или сдавления опухолью трахеи. По этим же причинам возможно изменение голоса (осиплость или полная потеря голоса).
Боль в области щитовидной железы отмечается редко, обычно в запущенных случаях. Наименее характерными признаками РЩЖ являются: вялость, слабость, адинамия, ухудшение или потеря аппетита (так называемый общий опухолевый симптомокомплекс).
Метастатическое поражение шейных лимфатических узлов имеется в 80-85% случаев, причем двустороннее - у 65% больных. У 55% детей метастазы выявляются раньше, чем опухоль в щитовидной железе.
Наиболее часто вовлекаются в процесс глубокие лимфатические узлы, расположенные вдоль сосудисто-нервного пучка шеи. Поражение этой группы лимфатических узлов выявляется почти у 100% больных.
Отдаленные метастазы в легких и костях обнаруживаются у 20% детей с РЩЖ. Иногда поражение легких является случайной находкой при обследовании ребенка по поводу простудных заболеваний.
Особый интерес представляют дети с так называемым скрытым РЩЖ, когда имеется небольшая опухоль, не выявляемая доступными методами исследований, и первым клиническим признаком служат увеличенные шейные лимфатические узлы. В таких ситуациях необходимо знать, что причиной увеличения лимфатических узлов может быть РЩЖ.
От появления первых симптомов заболевания до установления диагноза РЩЖ проходит от 1 месяца до 2,5 лет. У 50% больных удается уточнить диагноз спустя 1,5-2 года. У 15-20% детей с увеличенными шейными лимфатическими узлами ставится диагноз хронического тонзиллита и назначается физиотерапия. Скрытый (латентный) период от момента воздействия неблагоприятного фактора и развитием РЩЖ в среднем составляет 5-10 лет, но может быть удлинен до 35-40 лет.
Диагностика рака щитовидной железы
Важными моментами диагностики РЩЖ является осмотр и ощупывание (пальпация) щитовидной железы и лимфатических узлов.
Из клинических признаков, помогающих в диагностике РЩЖ, нужно отметить увеличение размеров железы, уплотнение узла, ограничение смещаемости щитовидной железы. Однако необходимо знать, что аналогичные признаки могут иметь место у больных с тиреоидитами, аденомами и другими заболеваниями щитовидной железы.
Лучевые методы диагностики включают УЗИ шеи, рентгенографию грудной клетки и органов шеи, радиоизотопное исследование щитовидной железы с помощью технеция-99. По необходимости проводят рентгенографию костей скелета, компьютерную томографию (КТ).
Радиоиммунные методы определения опухолевых маркеров и уровня гормонов щитовидной железы помогают в выявлении опухоли и оценке функционального состояния железы. У больных папиллярным и фолликулярным раком уровень тиреоглобулина может быть повышен. Кроме того, он может указывать на озлокачествление узлового зоба. У детей с медуллярным раком возможно повышение уровня раково-эмбрионального антигена (РЭА), однако более точная информация получается при определении уровня кальцитонина - специфического опухолевого маркера.
Обязательным методом диагностики РЩЖ является цитологическое подтверждение диагноза с помощью пункции опухоли тонкой иглой. Такой метод позволяет диагностировать злокачественную опухоль в 95% случаев и уточнить ее разновидность - почти в 80% случаев.
Лечение рака щитовидной железы
Основным методом лечения РЩЖ у детей является операция. Объем оперативного вмешательства зависит от стадии заболевания, локализации и количества узлов в железе, скорости роста и микроскопического строения опухоли. Минимальный объем операции - удаление половины щитовидной железы (гемитиреоидэктомия). В связи с более агрессивным течение РЩЖ в настоящее время нередко проводится полное удаление железы (тиреоидэктомия) с последующим лечением радиоактивным йодом.
В послеоперационном периоде детям применяют гормоны щитовидной железы.
Результаты лечения РЩЖ у детей зависят от стадии (степени распространения) заболевания и адекватности (достаточности) лечения. При наличии ранних (I-II) стадий РЩЖ удается излечить практически всех больных, при более распространенном поражении (III-IV стадии) - соответственно 85 и 70% детей.
Что происходит после окончания лечения рака щитовидной железы?
После завершения всей запланированной программы лечения больные находятся под постоянным наблюдением врачей (онколога, эндокринолога, ЛОР-специалиста). По мере необходимости назначаются различные методы обследования и вспомогательная терапия (гормоны щитовидной железы).
Рак щитовидной железы у детей – редкое заболевание
Рак щитовидной железы встречается у представителей всех возрастных групп - от детей и подростков до людей пожилого возраста. У детей младше десяти лет рак щитовидной железы встречается очень редко - в мире ежегодно регистрируется менее одного случая рака на миллион человек этого возраста. У детей старшего возраста и подростков карцинома Карцинома - как предотвратить катастрофу? щитовидной железы развивается чаще - 15.9 случаев на миллион человек в возрасте от 15 до 19 лет. Пик заболеваемости приходится на людей в возрасте 50 лет и немного старше. В последние годы частота заболеваемости раком щитовидной железы у девочек и девушек-подростков немного увеличилось. У мальчиков младше пятнадцати лет таких изменений не отмечается.
Щитовидная железа - это орган, по форме напоминающий бабочку, расположенный под «адамовым яблоком» в передней части шеи. Она вырабатывает гормоны, необходимые человеку на протяжении всей его жизни, которые регулируют:
Рак щитовидной железы у детей встречается редко и во многих случаях хорошо поддается лечению. К примеру, в США за один год, в среднем, лишь один из 1000-2000 детей заболевает раком щитовидной железы. Из заболевших вылечиваются около 95% пациентов.
Рак щитовидной железы
В структуре общей онкологической заболеваемости злокачественные опухоли щитовидной железы занимают около 2%. Отмечается рост данной патологии преимущественно за счет лиц молодого возраста. По данным ВОЗ за последние 10 лет заболеваемость выросла в 2 раза. Рак щитовидной железы встречается у лиц в любом возрасте, болеют даже дети и подростки. Подъем заболеваемости приходится на возраст 40-50 лет. У женщин эта патология встречается чаще, чем у мужчин в 3-4 раза.
Причины рака щитовидной железы точно неизвестны, но замечено, что чаще болеют люди, перенесшие в детстве или молодом возрасте лучевое лечение на область головы и шеи по поводу каких-либо заболеваний (аденоиды, гемангиомы, опоясывающий лишай и пр.). У лиц, живущих или живших на территориях, подвергшихся радиации после аварии на Чернобыльской АЭС, отмечен резкий рост заболеваемости этой патологией, особенно у детей. У лиц молодого возраста чувствительность щитовидной железы к ионизирующему излучению повышена. Рак щитовидной железы также часто отмечается у лиц с длительно существующими узловыми зобами. Для заболевания имеют значения гормональные нарушения в организме, возникшие при хронических заболеваниях других эндокринных органов. При особой форме рака щитовидной железы (медуллярном раке) имеет значение наследственный фактор.
Таким образом, в группу повышенного риска по раку щитовидной железы входят:
1) лица, подвергшиеся ионизирующему облучению
2) пациенты с длительно существующими узловыми образованиями в щитовидной железе (узловые зобы, узловые формы хронических тиреоидитов, рецидивирующие узловые зобы)
3) все мужчины с узловыми образованиями в щитовидной железе независимо от длительности существования узлов
4) лица, в семье которых есть больные медуллярным РЩЖ
5) пациенты, особенно женского пола, имеющие доброкачественные или злокачественные опухоли половой сферы, молочных желез, кишечника, надпочечников при наличии узлового образования в щитовидной железе.
По своим биологическим свойствам течение рака щитовидной железы менее агрессивно в сравнении со злокачественными опухолями других органов. Вследствие этого факта и смертность от рака щитовидной железы гораздо ниже. Даже относительно частое метастазирование в региональные (шейные и паратрахеальные) лимфоузлы не отягощает прогноза при своевременном и адекватном лечении.
По гистологическому строению рак щитовидной железы бывает:
1. папиллярный
2. фолликулярный
3. медуллярный
4. недифференцированный (анапластический)
Первые два типа относятся к высокодифференцированному типу с благоприятным течением и прогнозом. Анапластический тип наиболее неблагоприятный, но встречается крайне редко. Медуллярный рак относится к промежуточному типу по течению и прогнозу. Эта опухоль имеет другие особенности течения.
В щитовидной железе редко встречаются и другие формы злокачественных опухолей - плоскоклеточный рак, лимфомы, саркомы. Подавляющее большинство составляет папиллярный рак - 65-80% фолликулярный - 9-20% медуллярный - 2-10% анапластический 1-2% плоскоклеточный 0,2-0,7%.
Диагностика рака щитовидной железы трудна, поэтому диагностические ошибки не редки. Очень важно знать, что на ранних стадиях, когда при своевременной диагностике и адекватном лечении 5-летняя выживаемость достигает 97-100%, процесс протекает бессимптомно. Опухоль настолько мала, что не вызывает никаких ощущений у пациента, не прощупывается врачом, порою проявляется безболезненным узлом на шее. Наличие такого узла на шее может быть довольно длительным, до 10 лет. При дальнейшем прогрессировании узел начинает ощущаться, вызывая дискомфорт. Изменение голоса и нарушение глотания являются признаками дальнейшего прогрессирования, это свидетельство того, что опухоль вышла за пределы капсулы щитовидной железы, прорастает возвратный нерв и пищевод. В этих случаях радикальное лечение не всегда выполнимо.
Для диагностики рака щитовидной железы кроме осмотра, ощупывания железы и шейных лимфоузлов широко применяется УЗИ, тонкоигольная аспирационная биопсия (ТАБ) с последующим цитологическим исследованием. Сцинтиграфия щитовидной железы не дает ответа на вопрос о характере процесса, определяет лишь размеры и локализацию очага. Сцинтиграфия костей позволяет выявить отдаленные метастазы. Определение уровня гормонов ТТГ, Т3, Т4 для диагностики рака имеет вспомогательное значение. Определение уровня тиреоглобулина (ТГ) имеет значение лишь для диагностики рецидивов и метастазов. Только при медуллярном раке имеет место повышение уровня кальцитонина, что является диагностическим критерием.
Классификация
Для стадирования рака щитовидной железы используют классификацию злокачественных опухолей TNM (TNM Classification of Malignant Tumors, 7th edition)
Т - Первичная опухоль
Тх - Первичная опухоль не может быть оценена
Т0 - Отсутствие данных о первичной опухоли
Т1 - Опухоль не более 2 см в наибольшем измерении, ограничена щитовидной железой
Т1а - Опухоль не более 1 см в наибольшем измерении, ограничена тканью щитовидной железы
Т1b Опухоль более 1 см, но не более 2 см в наибольшем измерении, ограничена тканью щитовидной железы
Т2 - Опухоль более 2 см, но не более 4 см в наибольшем измерении, ограничена тканью щитовидной железы
Т3 - Опухоль более 4 см в наибольшем измерении, ограничена тканью щитовидной железы или опухоль любого размера с минимальным распространением за пределы щитовидной железы (например, на грудино-щитовидную мышцу или мягкие ткани крыловидной ямки)
Т4а - Опухоль распространяется за пределы капсулы щитовидной железы или прорастает в любую из следующих структур: подкожные мягкие ткани, гортань, трахею, пищевод, возвратный гортанный нерв
Т4b - Опухоль прорастает в предпозвоночную фасцию, сосуды средостения или окружает внутреннюю сонную артерию
Все анапластические (недифференцированные) карциномы классифицируют как опухоли Т4:
Т4а - Анапластическая карцинома любого размера, ограничена тканью щитовидной железы
Т4b - Анапластическая карцинома любого размера распространяется за пределы капсулы щитовидной железы
N - Региональные лимфатические узлы
Nx - Региональные лимфатические узлы не могут быть оценены
N0 - Нет метастазов в региональных лимфатических узлах
N1 - Есть метастазы в региональных лимфатических узлах
N1а - Метастазы на уровне VI (претрахеальные, паратрахеальные, включая окологортанные и дельфийский (Delphian) лимфатический узел)
N1b - Метастазы в других лимфатических узлах шеи на стороне поражения, с противоположной стороны или двусторонние (уровень I, II, III, IV или V) или в позадиглоточных лимфатических узлах или в лимфатических узлах верхнего средостения
М - Отдаленные метастазы
М0 - Нет отдаленных метастазов
М1 - Есть отдаленные метастазы
Гистологические типы
Выделяют четыре основных гистологических типа:
Сосочковый (папиллярный), включая участки фолликулярного типа
Фолликулярный (дифференцированный), включая так называемую карциному из клеток Гюртле (оксифильная карцинома)
Медуллярный
Анапластический (недифференцированный)
Источники:
, , ,
Следующие материалы:
27 июля 2024 года
Комментариев пока нет!
 У новорожденного ребенка температура 37 7
У новорожденного ребенка температура 37 7 Кривошея у 3 месячного ребенка как лечить
Кривошея у 3 месячного ребенка как лечить Кабинет охраны зрения детей москва юао
Кабинет охраны зрения детей москва юао Перелом пальца у ребенка
Перелом пальца у ребенка Внезапная рвота у ребенка
Внезапная рвота у ребенка У ребенка обнаружили острицы чем лечить
У ребенка обнаружили острицы чем лечить