Язвенный колит у детей лечение
Современные принципы лечения детей с неспецифическим язвенным колитом
М.Ф. Денисова
Неспецифический язвенный колит относится к наиболее тяжелым воспалительным заболеваниям толстой кишки, характеризующимся прогрессирующим течением, развитием внекишечных осложнений, вовлечением в патологический процесс других органов пищеварения, что негативно влияет на качество жизни ребенка.
Несмотря на то, что вопросы диагностики и лечения неспецифического язвенного колита постоянно находятся в центре внимания как отечественных, так и зарубежных исследователей, неоднократно обсуждались на международных форумах, кардинального решения данной проблемы не найдено. Это объясняется, по-видимому, прежде всего неясностью патогенеза болезни, хотя существует ряд теорий возникновения неспецифического язвенного колита — инфекционная, аллергическая, нервная, гормональная, сосудистая, алиментарная, психосоматическая, аутоиммуноагрессии. Многие из этих теорий не нашли подтверждения в клинике, однако отдельные их положения могут быть использованы для объяснения пусковых механизмов болезни. В частности, теория аутоиммуноагрессии подтверждается существенными изменениями иммунного статуса больных и характером патологических процессов в слизистой оболочке толстой кишки: обильная инфильтрация стенки кишки плазматическими клетками, лимфоидными элементами, эозинофильными гранулоцитами.
Большого внимания заслуживает высказанная еще в 1957 году точка зрения Textur о том, что наблюдаемые при неспецифическом язвенном колите отек, гиперемия, поверхностные абсцессы и изъязвления слизистой оболочки толстой кишки являются следствием васкулита. На это указывал и Enge L (1954), связывая появление ранних кишечных кровотечений с поражением сосудов стенки кишки. Чрезвычайно важными в этом плане представляются исследования неизмененной кишечной стенки у оперированных больных с неспецифическим язвенным колитом, описанные В.А. Жельманом и Ю.В. Балтайтисом (1986). При микроскопическом исследовании удаленного участка кишки авторы зафиксировали изменение просвета интрамуральных сосудов, расширение сосудов подслизистого слоя (вен, артерий), слабую диффузную лимфоидную инфильтрацию поверхностных слоев слизистой оболочки и увеличение количества бокаловидных клеток в криптах.
Результаты наших клинико-экспериментальних исследований микрогемоциркуляции в слизистой оболочке толстой кишки и обнаруженные изменения стенок капилляров и мелких вен позволяют высказать предположение о том, что в генезе неспецифического язвенного колита у детей ведущую роль играют геморрагический васкулит и иммунопатологические реакции, в инициации которых, возможно, принимает участие один и тот же этиологический фактор (энтеропатогенные бактерии или вирусы, микоплазмы и др.).
Нельзя исключить, что наряду с инфекционным фактором большая роль в патогенезе болезни принадлежит генетическим механизмам, в частности фенотипу антигенов гистосовместимости HLA, определяющему характер индивидуального иммунного ответа организма. В пользу этого предположения говорят результаты типирования антигенов HLA у больных с неспецифическим язвенным колитом (А, В, С, DR): в 21 % случаев был обнаружен антиген HLA-B12.
Предложенная Миччау психогенная теория возникновения неспецифического язвенного колита, не нашедшая признания у терапевтов, по-видимому, наименее приемлема для объяснения значения психогенных факторов в возникновении заболевания в раннем детском возрасте. Однако психопатологические расстройства у детей пре- и пубертатного возраста могут играть определенную роль в хронизации патологического процесса, провоцировать рецидивы болезни.
В последние годы в литературе активно обсуждается роль оксида азота в патогенезе многих болезней, в том числе и неспецифического язвенного колита. По мнению L. Rachmielwitz (1993), N0 — одна из основных причин развития язвенного колита и болезни Крона. Это положение базируется на анализе результатов исследований автора, установившего, что слизистая оболочка толстой кишки больных с указанной патологией секретирует в 5-20 раз больше NО, чем слизистая оболочка здоровых людей. Высказано предположение, что окись азота, реагируя со свободными радикалами кислорода, образует пероксинитриты, продукты распада которых (N02 и ОН) вызывают изъязвление слизистой оболочки пищеварительного тракта.
Таким образом, несмотря на многочисленные исследования различных генетических, иммунологических, микробных и психогенных факторов, причину возникновения неспецифического язвенного колита до сих пор установить не удалось. Неясность этиологии в значительной степени влияет на течение и исход заболевания, а современная терапия при неспецифическом язвенном колите состоит в воздействии на известные сегодня патогенетические звенья, определяющие клиническую картину и патоморфологию болезни.
Лечение при всех формах неспецифического язвенного колита, за исключением требующих хирургического вмешательства, следует начинать с консервативной терапии, которая должна быть строго индивидуальной. При ее назначении необходимо учитывать данные анамнеза (указания на непереносимость или повышенную чувствительность к отдельным пищевым продуктам, медикаментам), степень активности и распространенность воспалительного процесса, наличие местных (анальные трещины, стриктура кишки) и внекишечных (реактивный гепатит) осложнений.
В период обострения тяжелых форм неспецифического язвенного колита, характеризующихся профузными поносами, резко выраженными диспептическими явлениями, назначают диету с ограничением жиров (до 55 г в сутки) и углеводов (до 250 г в сутки), повышенным содержанием белка (110-120 г в сутки) — диету № 4. Из рациона исключаются молоко, яйца, соленые и острые блюда, растительная клетчатка. Больные получают слизистые супы, ограниченное количество мяса (паровые котлеты, кнели и фрикадели), нежирные сорта рыбы (судак, щука, окунь, лещ) в отварном виде, протертые каши, сваренные на воде, паровые пудинги, кисели из черники, сушеных фруктов, чай, какао на воде, несладкие фруктовые соки (в ограниченном количестве, теплые). При усилении бродильных или гнилостных процессов ограничивают углеводы до 100-120 г в сутки (диета № 4а). Все блюда подаются в теплом виде, количество приемов пищи — 5 раз в день.
При стихании воспалительного процесса, а также больным, у которых нет резко выраженных проявлений синдрома гемоколита, назначают диету № 4б. Это физиологически полноценная диета с нормальным содержанием белков, жиров, углеводов и ограничением поваренной соли до нижней границы физиологической нормы (4-5 г в сутки), с исключением продуктов и блюд, усиливающих процессы гниения и брожения в кишечнике. Разрешаются белый хлеб (вчерашний), сухарики, сливочное масло, свежий некислый творог, некрепкий бульон, протертые овощные супы, нежирные сорта мяса (отварного или запеченного), котлеты, отварная рыба, неострый сыр, желе и кисели, протертые компоты, фруктовые соки в теплом виде, вареные и протертые овощи и фрукты. Исключается цельное молоко яйца — не более двух в неделю.
В период выздоровления как переход к общему столу показана диета № 4в. Суточный рацион и кулинарная обработка продуктов — такие же, как и при диете № 4б в ограниченном количестве вводят сырые овощи и фрукты цельное молоко исключается.
В период стойкой компенсации патологического процесса в кишечнике и при отсутствии сопутствующих заболеваний желудка, двенадцатиперстной кишки, желчевыделительной системы применяют вариант диеты № 2 с непротертыми блюдами, при наличии указанных заболеваний на длительный период времени назначают диету № 4в.
Таким образом, длительность применения диет при неспецифическом язвенном колите должна быть строго индивидуальной и определяться степенью тяжести заболевания, характером функциональных нарушений кишечника, преобладанием в нем бродильных или гнилостных процессов, наличием дисбактериоза и др.
При среднетяжелых и особенно тяжелых формах неспецифического язвенного колита, характеризующихся диареей, анорексией, истощением, длительной лихорадкой и интоксикацией, приходится прибегать к парентеральному питанию (ПП).
Тотальное парентеральное питание в течение длительного времени у детей применяется относительно редко из-за быстрого развития печеночной недостаточности. В педиатрической практике в основном используют частичное парентеральное питание по системе гипералиментации, суть которой заключается в том, что расчетный суточный калораж достигается с помощью введения концентрированных растворов глюкозы (фруктозы, сорбитола) (табл. 1).

Основной элемент ПП — суточная жидкостная нагрузка, которая является очень динамичной величиной и зависит от возраста ребенка, массы его тела и конкретной клинической ситуации (табл. 2).
Таблица 1.
Потребности в калориях при парентеральном питании
Неспецифический язвенный колит (НЯК) у детей
Сапа Ирина Юрьевна

Неспецифический язвенный колит – это одно из наиболее тяжело протекающих заболеваний кишечника у детей, которое характеризуется поражением слизистой оболочки с образованием язв и наличием крови в стуле.
Точная причина этого заболевания неизвестна: многие ученые отмечают роль стрессовых ситуаций в его возникновении, другие говорят о нарушениях иммунной системы. Обычно у близких кровных родственников больных есть указания на наличие каких-либо аллергических или иммунных заболеваний. Непосредственным толчком к развитию заболевания может служить психическая травма, та или иная инфекция (скарлатина, ветряная оспа), ОРВИ, острая кишечная инфекция (дизентерия, сальмонеллез, коли-инфекция).
Некоторые исследователи предполагают, что основным звеном в развитии неспецифического язвенного колита является энергетическая недостаточность в кишечном эпителии (клетках слизистой оболочки). Подтверждением этой теории являются изменения в составе специальных белков - гликопротеидов у больных с неспецифическим язвенным колитом.
Воспалительный процесс, как правило, развивается в нижних отделах толстой кишки с почти обязательным вовлечением прямой кишки.
У детей язвенный колит может протекать в непрерывной (волнообразное течение) и рецидивирующей формах. При непрерывной форме не происходит полного выздоровления, а периоды улучшения сменяются обострением процесса. При рецидивирующем колите после обострения следует полная клиническая ремиссия, иногда длящаяся несколько лет.
По течению неспецифический язвенный колит может протекать молниеносно, остро и хронически. Острое и молниеносное течение наблюдается при тяжелых формах неспецифического язвенного колита: молниеносная форма у детей, к счастью, бывает крайне редко (она может привести к смерти в течение 2–3 недель).
Клинические симптомы неспецифического язвенного колита очень разнообразны и зависят от формы течения болезни и возраста ребенка. Основным клиническим проявлением НЯК является наличие крови в стуле. Стул обычно учащен до 2-5 раз в сутки, неоформленный, с обилием слизи, примесью крови и гноя. Нередко заболевание начинается с разжиженного стула без патологических примесей, а через 2-3 месяца в кале появляется кровь, перемешанная с калом и слизью. Поэтому НЯК в большинстве случаев диагностируется поздно и в течение 2-3 лет дети наблюдаются с диагнозом “хроническая дизентерия”. Редко неспецифический язвенный колит сопровождается запорами.
Боли в животе при НЯК у детей непостоянные, они предшествуют или совпадают с эпизодами учащенного или разжиженного стула. Схваткообразная боль по всему животу, без определенной локализации или вокруг пупка обычно появляется во время еды или перед дефекацией. С увеличением срока болезни боли возникают реже. Упорные, длительные боли характерны для осложненного течения язвенного колита.
При длительном течении заболевания в патологический процесс могут вовлекаться и другие органы и системы, из-за чего появляются одышка, желтушность кожи, деформация суставов.
Наиболее грозные осложнения неспецифического язвенного колита – профузное (обширное) кровотечение и прободение толстой кишки. У детей также нередко развиваются осложнения в виде анальных трещин, парапроктитов и свищей, которые, как правило, сопровождаются недержанием кала. Наиболее частое осложнение неспецифического язвенного колита – дисбактериоз. Он развивается при любой форме, поэтому всем без исключения больным следует проводить специальное исследование микрофлоры кишечника.
При объективном осмотре у ребенка обнаруживают симптомы хронической интоксикации и полигиповитаминоза: серовато-зеленоватый бледный оттенок кожи, “синеву” под глазами, сухость губ, заеды, повышенную ломкость ногтей, тусклый оттенок волос и т.д. Происходит задержка физического и, особенно, полового развития. Со стороны сердечно-сосудистой системы обнаруживают функциональный систолический шум на верхушке при аускультации, аритмии, учащенное сердцебиение.
При осмотре живота часто отмечается вздутие, урчание и шум плеска по ходу толстого кишечника. Можно прощупать болезненную сигмовидную кишку в левом нижнем углу живота. Почти у всех больных происходит увеличение печени, редко – селезенки.
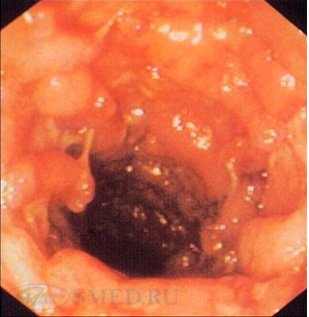
Диагностика НЯК осуществляется на основании жалоб, особенностей клиники и данных инструментальных и лабораторных методов исследований. Обязательно проведение ректороманоскопии, фиброколоноскопии с прицельной биопсией слизистой оболочки. Часто при эндоскопическом исследовании прямой и сигмовидной кишки обнаруживают повышенную контактную кровоточивость – симптом “кровавой росы”. Часто на более поздних этапах течения заболевания выявляют псевдополипы на слизистой оболочке кишечника. По показаниям назначают ирригографию – рентгенологическое исследование кишечника.
В общем анализе крови чаще выявляют снижение уровня гемоглобина (анемию), изредка повышение общего числа лейкоцитов и увеличение числа палочкоядерных клеток, выраженное ускорение СОЭ.
При копрограмме обнаруживают увеличение числа лейкоцитов и эритроцитов, слизь, непереваренные частички пищи.
У всех больных НЯК есть признаки дисбактериоза кишечника со снижением общего числа кишечной палочки, полным или частичным отсутствием бифидофлоры.
Лечение неспецифического язвенного колита проводится длительно, иногда на протяжении нескольких лет. Комплексная терапия детей позволяет перевести тяжелую форму заболевания в легкую, а также добиться длительной ремиссии.
Большое значение в лечении имеет диета, ограничение физических нагрузок, избежание переохлаждения, инфекционных заболеваний, переутомления, психических стрессов.
У всех детей с неспецифическим язвенным колитом отмечается белковый дефицит из-за потери белка при кровотечении, что приводит к дефициту массы тела, поэтому пища должна быть максимально калорийной, в основном за счет белка: мясные, рыбные блюда, куриные яйца, кисломолочные продукты. Критерием правильно подобранной диеты и успешного лечения является увеличение веса ребенка.
Основными препаратами для лечения непецифического язвенного колита являются салицилсалазосульфаниламиды – сульфасалазалин, салофальк, салазопиридазин. Салофальк (месалазин, месакол) отличается более современной фармакотехнологией и наличием формы в виде свечей и клизм.
При непереносимости производных аминосалициловой кислоты или меласалазина и тяжелом течении НЯК с обезвоживанием, лихорадкой, анемией, внекишечными проявлениями применяют гормоны коры надпочечников – преднизолон (медрол, метипред). При наличии противопоказаний к назначению гормонов очень редко детям назначают препараты из группы цитостатиков (азатиоприн).
При выявлении гнойной микрофлоры в кишечнике используют антибактериальные препараты.
Для стабилизации нормальной микрофлоры назначают бакпрепараты – бификол, бифиформ, хилак и др.
Вспомогательное значение имеет применение витаминов, железосодержащих препаратов, смекты, имодиума.
Хороший терапевтический эффект может быть достигнут при сочетании базисной терапии салофальком с вобэнзимом на протяжении длительного времени.
Местное лечение при поражении прямой кишки с применением ранозаживляющих средств позволяет уменьшить тяжесть заболевания.
Популярные в настоящее время различные пищевые добавки могут быть использованы как дополнительный метод терапии. Опубликованы данные о хорошем эффекте препарата “Трофосан”. Данное средство следует с осторожностью использовать при непереносимости меда и сахарном диабете.
Дополнительно применяют различные фитопрепараты, гомеопатические средства. Получены данные о повышении эффективности лечения при использовании комплексных гомеопатических препаратов “Мукоза композитум” и “Коэнзим композитум”.
rИммуномодулирующий препарат “Амиксин” используют в комплексном лечении с целью стимуляции выработки собственных интерферонов и повышении иммунной защиты организма у детей с НЯК.
Хирургическое лечение показано при развитии осложнений (массивное кровотечение, перфорация кишки, кишечная непроходимость, молниеносный тяжелый толерантный к проводимому лечению неспецифический язвенный колит) и при отсутствии эффекта от консервативной терапии.
Лечение неспецифического язвенного колита проводится под наблюдением опытного детского гастроэнтеролога в течение нескольких месяцев и даже лет. Этот процесс требует полного взаимопонимания врача, больного ребенка и его родителей, четкого выполнения всех рекомендаций. В большинстве случаев удается добиться излечения или стойкой длительной ремиссии заболевания и предупредить появление его рецидивов в подростковом возрасте.
Подробное объяснение неспецифического язвенного колита у взрослых и детей: причины возникновения, симптомы и признаки, эффективное лечение, диета
Научно обоснованное
объяснение медицинских
Подробное объяснение неспецифического язвенного колита у взрослых и детей: причины возникновения, симптомы и признаки, эффективное лечение, диета
Что такое неспецифический язвенный колит?
Неспецифический язвенный колит (НЯК) – это достаточно редкое заболевание, при котором наблюдается воспаление и разрушение тканей толстого кишечника.
Название болезни расшифровывается следующим образом:
У большинства пациентов, страдающих неспецифическим язвенным колитом, болезнь захватывает область прямой кишки, сразу выше заднего прохода и постепенно распространяется выше, захватывая сигмовидную кишку, а в некоторых случаях и весь толстый кишечник.
Неспецифический язвенный колит обычно развивается в виде чередующихся эпизодов обострения и затихания (ремиссии) болезни.
Примерно у 50% пациентов, после первого обострения, второе случается в течение последующих 2 лет. У 40% пациентов, обострения болезни могут случаться и следовать одно за другим. У 10% пациентов обострения случаются крайне редко (например, 1 обострение за 25 лет).
Наш Блог
Колит у детей
Дистрофическое и воспалительное поражение толстой кишки.
Этиология . Главной этиологической причиной является бактериальная дизентерия заболевание могут позвать и иные микроорганизмы и вирусы (сальмонелла, стафилококк, proteus, патогенные штаммы кишечной палочки, вирусы Коксаки, ECHO и др.), инвазии простейших и глистов. Колиты могут быть алиментарными (при долгосрочном употреблении острой или грубой пищи, нарушениях акта жевания, режима питания, при дефиците белков и витаминов группы В). Колит может развиться на фоне аллергического процесса, быть вторичным при разных заболеваниях органов пищеварения, сердечно-сосудистой и нервной систем. К факторам опасноти относятся аномалии развития, семейная склонность, аллергическая отягощенность, дисфункции кишечника неясной этиологии в грудном возрасте, частый прием антибактериальных препаратов, лекарственных средств.
Патогенез . Определяется характером этиопатологического воздействия, локализацией, степенью анатомических и функциональных изменений кишечника и иных сопряженных органов (желудок, поджелудочная железа, печень, желчные пути), степенью нарушения общего состояния организма (отравление, нарушение питания, перемены общей и местной им-мунологической активности, дисбактериоз кишечника). Для дисбактериоза характерно изменение микрофлоры толстой кишки: уменьшение или отсутствие содержания бифидобактерий, лактобактерий, резкое повышение числа патогенных штаммов кишечной палочки, энтерококков, клебсиелл, клостридий появление в большом числе стафилококков, дрожжеподоб-ных грибов, протея. При кишечном дисбактериозе отмечается изменение обычной локализации микрофлоры, создаются благоприятные условия для заселения микробами верхних отделов тонкой кишки. Резко снижаются процессы неспецифического иммунитета. Возникновению дисбактериоза кишечника способствуют тоже продолжительное использование антибактериальных средств и химиопрепаратов, ферментная недостаточность, недостаток витаминов.
Клиническая картина . Хронический колит нередко имеет рецидивирующее течение. Характеризуется болями в животе, нередко перед актом дефекации, нарушением стула (кашицеобразный или жидкий, с примесью слизи, временами крови), метеоризмом, появлением общих признаков. В зависимости от тяжести течения колита, локализации процесса и вовлечения в процесс сопряженных органов системы пищеварения клиническая картина заболевания имеет свои особенности. При поражении ситовидной и прямой кишки (прокгосигмоидит) болевые ощущения локализуются в левой гипогастральной и подвздошной областях. При пальпации отмечается боль толстой кишки, спастически сокращенная сигмовидная кишка. Стул обильный, жидкий или кашицеобразный, до 3-5 раз в сутки, чаще по утрам, со слизью и, более редко, с прожилками крови. Могут отмечаться ложные позывы с отхождением газов, более редко - наклонность к запорам. При поражении поперечной ободочной кишки болевые ощущения появляются после еды и локализуются в околопупочной области. Отмечается чередование поносов и запоров при пальпации - вздутие, расширение и боль поперечной ободочной кишки. Нарушение общего состояния: недомогание, быстрая утомляемость, астения, снижение аппетита, похудание.
Диагноз . Ставят на основании клинической картины заболевания и данных лабораторно-инструментальных методов исследования. Ректороманоскопия выявляет катаральный или субатрофический ректосигмоидит колоноскопия и колонобиопсия позволяют дифференцировать хронический колит от дискинезии кишечника. При рентгенологическом исследовании кишки с применением контрастной клизмы определяют изменение рельефа слизистой оболочки, нарушение тонуса и моторики толстой кишки. При микроскопическом исследовании фекалий выявляют повышенное число клетчатки, крахмала, йодофильных бактерий, слизь, красные кровяные клетки, лейкоциты, дисбактериоз. Требуется исключить затяжную или хроническую дизентерию, целиакию, неспецифический язвенный колит, дискинезию кишечника, муковисцидоз и иные заболевания.
Прогноз . При правильном лечении благоприятный.
Лечение . Комплексное, продолжительное. Основным методом является лечебное питание. В период обострения заболевания назначают физиологическую полноценную диету с нормальным содержанием белков, жиров и углеводов и ограничением соли до нижней границы нормы, с умеренным ограничением механических и химических раздражителей слизистой оболочки, и исключением продуктов, увеличивающих процессы брожения и гниения в кишечнике (резкие, копченые, соленые, жареные блюда, черный хлеб, цельное молоко, свежие кисломолочные продукты, жирные сорта мяса и рыбы, капуста, горох, фасоль, редис, лук, чеснок). Все блюда готовят в вареном виде или на пару, протертыми. Сроки использования этой диеты строго индивидуальны, переход на непротертую пищу производят ч/з 2-4 недели при нормализации стула, уменьшении или исчезновении болевого симптомокомплекса в брюшной полости и диспепсических явлений. При возникновении профузных поносов назначают разгрузочные дни и в максимальной степени щадящую кишечник диету.
Антибактериальные медикаменты широкого спектра действия: энтеросептол по одной таблетке 3 раза в день после еды мексаформ по 1 таблетке 2-3 раза в день эритромицин, сульфасалазин (см. Язвенный колит) на протяжении 7-8 суток.
Медикаменты, нормализующие микрофлору толстой кишки: колибактерин, бифидумбактерин, бактисубтил по 10-15 доз в сутки в 3 приема бификол по 4-6 доз 2-3 раза до еды, детям старше 3 лет 3-4 раза. Интестопан по 1 таблетке 2-3 раза в день на протяжении 7-8 суток.
Ферментные медикаменты: абомин по 1 таблетке 2-3 раза в день, панкреатин по 0,5-1,0 г 3-4 раза в день, панзинорм, полизим, мексазе, дигистал, фестал, пан-курмен по 1-2-3 таб. в день на протяжении 2-4 недели, всего 3-4 курса в г..
Обволакивающие, адсорбирующие и вяжущие средства: крахмал, белесая глина, висмут, травы (зверобой, ромашка, эвкалипт и т. д.) - принимают внутрь или используют в виде микроклизм и свечей.
Аналгезирующие, холинолитические и ганглиоблокирующие медикаменты: метацин, новокаин, платифиллин, атропин и др.
При задержках стула - микроклизмы из растительного масла, рыбьего жира и масла шиповника, облепихи, бальзама Шостаковского пополам с растительным маслом.
Витамины Bi, Be, Вп, РР, С парентерально на протяжении 15-20 суток, перорально - витамин А, рибофлавина мононуклеотид, фолиевая кислота, витамин U периодическими курсами по 10-14 суток.
Антиаллергические медикаменты: димедрол, супрастин, фенкарол, тавегил, диазолин и др. курс по 2 недели.
Физиотерапевтическое лечение проводят с учетом периода заболевания: при обострениях - сухое тепло на живот, теплая грелка в период ремиссии - озокерит, парафин, диатермия.
Физические упражнения показаны лишь в период ремиссии заболевания.
Источники:
, , ,
Следующие материалы:
26 апреля 2024 года
Комментариев пока нет!
 Профилактика пневмонии у детей до года
Профилактика пневмонии у детей до года Нервная система недоношенных детей
Нервная система недоношенных детей Ребенок 3 года сильный сухой кашель
Ребенок 3 года сильный сухой кашель Комаровский молочница у детей видео
Комаровский молочница у детей видео Как очистить печень детям
Как очистить печень детям Серозный отит у детей лечение
Серозный отит у детей лечение