Легкая форма скарлатины у детей
Скарлатина
В прошлом скарлатина была одной из наиболее опасных детских инфекций и наносила серьезный ущерб здоровью детей. Сопровождаясь частыми осложнениями, она нередко вела к развитию затяжных или хронических заболеваний — поражений сердца, почек, ушей и т. д. Показатель смертности от скарлатины еще до войны был высок. За последние десятилетия в связи с широким применением антибиотиков, совершенствованием других методов лечения, а также улучшением физического развития и общим укреплением организма детей характер скарлатины резко изменился. Она перестала быть грозной и нередко смертельной инфекцией.
В большинстве случаев она протекает как легкое заболевание, редко сопровождающееся серьезными осложнениями. Смертность от скарлатины снизилась до небывало низкого уровня и стала чрезвычайно редким явлением.
Однако уровень заболеваемости скарлатиной остается еще высоким. Она и сейчас играет немаловажную роль в формировании хронического тонзиллита, в развитии ревматизма хотя и редко, но она и теперь может привести к тяжелому поражению сердца, почек и других органов. Поэтому нельзя ослаблять внимание к борьбе с этой инфекцией. Нужно знать, как с ней бороться, как максимально сократить наносимый ею вред.
Скарлатина вызывается микробом, называемым стрептококком. Под микроскопом он выглядит в виде расположенных цепью мелких шариков (кокков). Скарлатинозный стрептококк обладает способностью выделять сильный бактерийный яд.
Заражение скарлатиной происходит от больного человека, который с носовой и глоточной слизью выделяет возбудителя в окружающую среду. Даже и при современном активном лечении больной заразителен в течение некоторого времени и после полного исчезновения признаков болезни (до 21—22-го дня с момента ее начала). Наибольшую опасность для окружающих он представляет в первые 10 дней. При наличии у выздоравливающего частых осложнений (например, гнойного воспаления ушей) или воспалительного состояния зева и носоглотки заразительность его может быть особенно длительной. Распространенное и до сего времени среди населения представление о шелушении кожи, часто наблюдаемом у выздоравливающих после скарлатины детей, как о показателе заразительности ничем не обосновано.
Источником заражения могут быть не только больные с выраженными признаками скарлатины, но также и те, у которых она протекает в очень легкой, стертой форме. Такие больные часто не обращаются за врачебной помощью или же скарлатина у них не распознается правильно. Поэтому они, не будучи изолированными, представляют серьезную опасность для окружающих. Наконец, заражение может произойти и от здоровых носителей скарлатинозного стрептококка.
Передача инфекции восприимчивым людям происходит главным образом воздушно-капельным путем на относительно близком расстоянии от больного (несколько метров). Значительно реже заражение может произойти через различные предметы, которыми пользовался или которые находились вблизи от больного (белье, одежда, посуда, игрушки, книги, мебель и др.).
Восприимчивость к скарлатине особенно велика у детей ясельного и дошкольного возраста школьники заболевают несколько реже, еще реже скарлатина наблюдается у взрослых. Сниженная восприимчивость к скарлатине у старших детей и у взрослых объясняется тем, что они уже подвергались заражению в первые годы жизни. Некоторые из них переболели типичной скарлатиной, другие перенесли ее в нераспознанной очень легкой форме или в форме, почти не проявляющейся какими-либо признаками. Как у тех, так и у других в результате взаимодействия с возбудителем организм приобрел иммунитет к этой болезни.
Скрытый период скарлатины продолжается 2—7 дней иногда он может несколько затягиваться.
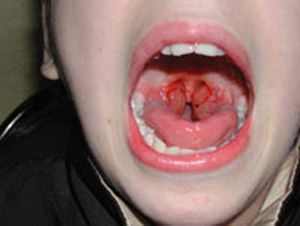
Заболевание начинается остро: быстро поднимается температура, появляется общее недомогание, боль в горле при глотании. Один из частых начальных симптомов болезни — рвота. иногда неоднократная. При осмотре зева больного обнаруживаются яркая краснота и иногда белые или грязно-желтые налеты на миндалинах (ангина), припухшие подчелюстные лимфатические узлы. Уже на первый, реже на второй день болезни на всей коже появляется красная или ярко-розовая сыпь — мелкие, величиной с маковое зернышко, густо расположенные пятнышки. Нередко отмечается кожный зуд.
Все признаки болезни держатся 3—5 дней, а затем постепенно исчезают. К концу первой или в начале второй недели появляется шелушение кожи, особенно выраженное на ладонях и подошвах.
По тяжести течения скарлатина отличается большим разнообразием. Резко выраженная интоксикация, нередко наблюдавшаяся у больных скарлатиной в прошлом, проявляется очень высокой температурой, нарушением сознания, иногда бредом, судорогами и упадком сердечной деятельности. Нередки были и тяжелые изменения в зеве — ангина с обширными грязно-белыми налетами. Такие тяжелые формы в настоящее время стали большой редкостью. Теперь чаще наблюдается скарлатина с легким течением без выраженной интоксикации. В некоторых случаях отдельные признаки болезни (сыпь, повышение температуры и т. д.) выражены очень слабо или же совсем отсутствуют (стертая форма). При отсутствии такого важного признака, как сыпь, скарлатина может быть принята за обычную ангину.
Среди осложнений скарлатины нужно указать на следующие: воспаление подчелюстных и шейных лимфатических узлов, иногда с гнойным расплавлением их (лимфаденит), воспаление среднего уха (отит), воспаление почек (нефрит), поражение мышцы сердца и др. За последние годы при правильном уходе и лечении осложнения скарлатины встречаются относительно редко и протекают благоприятно.
При лечении больного скарлатиной прежде всего необходимо обеспечить постельный режим (не менее 5—6 дней), тщательный уход и наблюдение врача. С целью воздействия на возбудителя назначают пенициллин и другие антибиотики, которые предупреждают развитие осложнений и ускоряют освобождение организма от стрептококка.
Полноценное лечение легкой скарлатины может быть обеспечено при содержании больного на дому. Вопрос о необходимости помещения его в больницу решается врачом. В больничном лечении нуждаются тяжелые больные и дети, проживающие в неблагоприятных бытовых условиях, в квартирах, где имеются дети, не болевшие скарлатиной.
Как и при других детских инфекциях, передающихся воздушно-капельным путем, радикальной мерой борьбы со скарлатиной может быть лишь массовая иммунизация. Однако до настоящего времени высокоэффективной и получившей общее признание вакцины против скарлатины не создано. Исследования в этом направлении продолжаются.
В настоящее время борьба со скарлатиной основывается на мерах общей профилактики и на противоэпидемических мероприятиях, проводимых в эпидемическом очаге.
Каждый больной должен быть изолирован в больнице или в домашних условиях. При домашней изоляции больного, по возможности, следует поместить в отдельную комнату, освободив ее от лишней обстановки и предметов. Уход за больным обеспечивается одним-двумя членами семьи с соблюдением соответствующих правил профилактики. Изоляция как в больнице, так и на дому продолжается не менее 10 дней при необходимости по заключению врача этот срок удлиняется. Посещение детьми, выздоровевшими после скарлатины, яслей, детских садов, первых двух классов школы допускается после дополнительного 12-дневного срока, т. е. не ранее чем через 22 дня после начала болезни.
Если общавшиеся с больными дети ранее не болели скарлатиной, то они не допускаются в ясли, детские сады, первые два класса школ в течение 7 дней с момента разобщения с больным. За остальными детьми, а также взрослыми, работающими в детских учреждениях, устанавливается медицинское наблюдение на тот же срок с целью наиболее раннего выявления возможного заболевания скарлатиной.
Все эти меры, не воздействуя радикально на заболеваемость скарлатиной, могут значительно сократить ее распространение и уменьшить наносимый ею вред.
Скарлатина
Скарлатина представляет собой инфекционное заболевание, характеризующееся ангиной с лимфаденитом, общей интоксикацией, лихорадкой, мелкоточечной сыпью с дальнейшим пластинчатым шелушением кожи. Относится к детским болезням, у взрослых бывает крайне редко. Скарлатина у детей возникает чаще всего в возрасте от 2 до 6-7 лет.
Скарлатина у детей: симптомы
Инкубационный период скарлатины: от 1 до 12 дней, чаще от 3 до 7. Болезнь начинается остро. Общее состояние заболевшего ухудшается довольно быстро. Вместе с ознобом быстро поднимается температура, которая уже в первые часы достигает 39 - 40 °С, такая температура может продержаться 3 - 5 дней. При лёгких формах болезни рвота может быть однократной, при тяжелых - многократной, упорной. У одних детей может наблюдаться раздражение, бред, беспокойство, бессонница, судороги. У других - сонливость, апатия, вялость. Скарлатинозная ангина связана с болью в горле, наблюдается яркая гиперемия, имеющая четкую границу по краю неба. Миндалины сильно увеличены, разрыхлены. Скарлатина у детей имеет свой специфический симптом, на поверхности миндалин и языка образуется жёлто-белый налёт. Этот налёт исчезает через 5 дней с момент заражения. Вместе с налетом слущиваются нитевидные сосочки языка, обнажается гладкая поверхность ярко – красного цвета, на фоне которой видны грибовидные сосочки языка. Этот симптом получил название малиновый язык .
Главный отличительный симптом скарлатины.
Первые признаки скарлатины также включают некрозы (омертвления), которые можно обнаружить на миндалинах в первые 3-4 дня болезни. Некрозы распространяются на язычок, небные дужки, стенку глотки и мягкое небо. Они довольно быстро проникают в миндалины. Слизистая оболочка вокруг некрозов принимает ярко красный оттенок.
При поражении носоглотки наблюдаются симптомы некротического назофарингита, то есть, затруднено носовое дыхание, из носа выделяется гнойная слизь, образуются трещины и покраснения вокруг носовых отверстий. Возможно воспаление придаточных полостей носа, мастоидит, отит. Некротическая ангина сопровождается болью при глотании и неприятным запахом изо рта. Скарлатинозный лимфаденит отличается уплотнением, увеличением, болезненностью верхних шейных узлов. Не исключена вероятность развития гнойного лимфаденита или флегмоны. Язык покрыт грязно-белым сухим налетом.
Сыпь при скарлатине
Сыпь является одним из наиболее типичных симптомов, который имеет скарлатина. Она появляется буквально через пару часов, а может и на 2 - 3-й день болезни. Сначала сыпью покрывается шея и верхняя часть тела, а после очень быстро распространяется на все лицо, туловище и конечности. Носогубный треугольник остаётся не поражённым высыпаниями. Сыпь при скарлатине начинается с маленьких красных пятнышек с яркой окраской в центре и бледнеющей к границе. Пятнышки расположены очень густо, сливаясь между собой и создавая картину сплошной эритемы. Если слегка надавить на пятнышко, то оно исчезает, но на его месте образуется белое пятнышко. Отчетливо формируется белый дермографизм, который лучше проявляется при более легких формах болезни.
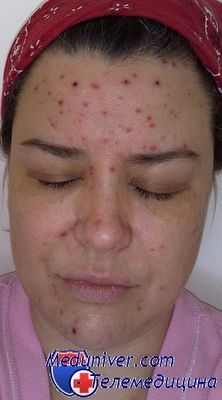
На коже больного возможны множественные ранки - расчёсывания, поскольку сыпь сопровождается зудом. Кожа очень сухая, при ярко-красной сыпи - шероховатая. Сыпь больше выражена в суставных сгибах и складках. При яркой сыпи в складках обнаруживаются точечные кровоизлияния. Иногда могут возникать мелкие пузырьки, наполненные прозрачной или мутной жидкостью.
Скарлатина во второй период переходит, начиная с 4-5-го дня, когда пропадают первые признаки. Температура постепенно приходит в норму, улучшается самочувствие. На 4-5-ый день язык приобретает ярко-красный цвет с малиновым оттенком и набухшими сосочками, на 9-10-ый день он приобретает вполне естественный вид. Иногда этот признак выражен слабо или отсутствует вовсе. Сыпь становится бледной, принимает буроватый оттенок. В течение нескольких дней в кожных суставных складках присутствуют пигментные полоски. После полного исчезновения сыпи начинается шелушение кожи, шелушение продолжается 2-3 дня, начиная с шеи, переходя на грудь, лицо, туловище, На лице шелушение очень мелкое, а то время как туловище покрывается более крупными чешуйками. За тем процесс шелушения распространяется на ушные раковины, заканчивая конечностями, где эпидермис отпадает широкими пластами, в особенности на ладонях и подошвах. У детей до 2 лет шелушения может и не быть.
Есть некоторые особенности, связанные с изменением состава крови. Уже с первых дней болезни наблюдается увеличение количества лейкоцитов, отмечается нейтрофилез (от 60-70 до 90). С 3-го дня увеличивается количество эозинофилов (иногда до 15-30 %). Максимум эозинофилии приходится на конец первой недели. Но при тяжелых формах болезни она может отсутствовать вовсе. Наблюдаются уменьшение эритроцитов и гемоглобина, ускорение оседания эритроцитов (20-50 мм/ч).
Скарлатина у детей имеет три степени:
Основными отличительными чертами легкой формы являются слабая интоксикация, мало нарушенное общее состояние заболевшего, незначительная и непродолжительная лихорадка. Ангина носит репрессивный характер. При лёгкой форме заболевания сыпь типичная, но скудная, лимфаденит умеренный. Наблюдаются небольшие изменения в периферии крови. К легкой форме относится так называемая стертая скарлатина, симптомы при которой слабо выражены и кратковременны, Однако некоторых из них может не быть.
Средней форме скарлатины свойственны такие признаки: интоксикация, высокая температура (до 39 °С), тахикардия, многократная рвота, ангина с бело-жёлтым налетом. Сыпь при средней форме заболевания яркая, обильная.
Высыпания и ангина
Тяжелая форма болезни диагностируется сочетанием ярко выраженных стандартных симптомов с симптомами токсического и септического характера. Здесь температура увеличивается до 40°С и более, появляются лимфаденит с периаденитом, ангина с распространением некрозов на мягкое небо и носоглотку. Сыпь обильная, геморрагическая. Очень часто в крови обнаруживается стрептококк, вызывающий септикопиемические метастазы. При тяжёлой форме отчетливы гематологические сдвиги, возможны пневмония, миокардит (поражение сердечной мышцы), увеличение селезёнки и печени, септический эндокардит ( воспаление внутренней оболочки сердца ), гломерулонефрит (заболевание почек ). К тяжелой форме относят гипертоксическую скарлатину, интоксикация при которой развивается очень быстро до появления типичных признаков болезни.
Скарлатина у взрослых и причины скарлатины
Возбудителем инфекции является бета - гемолитический стрептококк (Streptococcus pyogenes). Инфекция передаётся воздушно-капельным путём. Источник инфекции - человек, который болен скарлатиной или любой другой болезнью, которая вызвана бета - гемолитическим стрептококком (рожа, назофарингит, ангина), бациллоноситель. Инкубационный период скарлатины: 7 - 10 дней. Как говорилось ранее, инфекция передаётся воздушно-капельным путём, однако передача возбудителя возможна и через предметы (одежду, игрушки). Скарлатина у детей возникает в возрасте от 2 до 6-7 лет, в этом возрасте дети наиболее восприимчивы к этому заболеванию. Скарлатина у взрослых может появится, если в детстве не болели. Так же, как и при прочих воздушных инфекциях, пик заболеваемости скарлатиной приходится на зиму и осень. Скачки заболевания повторяются каждые 5 - 7 лет. Человек, переболевший скарлатину, приобретает пожизненный иммунитет, то есть второй раз заболеть не может.
Воротами инфекции служат небные миндалины. На месте проникновения инфекции наблюдаются воспалительно-некротические изменения. Возбудитель заболевания проникает в лимфатические узлы по кровеносным и лимфатическим путям, вызывая лимфаденит (воспаление лимфоузлов).
Лечение скарлатины
При легкой форме скарлатины лечение проводится в домашних условиях. В случае средней и тяжелой формы, заболевшие должны лечиться в инфекционной больнице. Госпитализация производится в отдельные палаты при моментальном их заполнении (чтобы исключить перекрестную инфекцию). Независимо от тяжести скарлатины больные должны 5-7 дней получать антибиотики. Назначаются симптоматическая терапия, диета, что соответствует возрасту заболевшего и обогащенная витаминами с исключением острых, соленых и жареных блюд. Первые 5-7 дней важно соблюдать постельный режим, постепенно переходя на общий. Выписка производится после исчезновения клинических проявлений болезни.
Профилактика скарлатины
При скарлатине активная иммунизация не проводится. Детям раннего возраста и тем, кто был с первыми в контакте, вводят 3-6 мл гамма-глобулина. В детских учреждениях с момента изоляции больного устанавливается карантин на 7 дней. Переболевшие допускаются в коллектив через 2 дня после начала заболевания, выписанные из больницы - через 12 дней после окончания срока изоляции. Скарлатина хоть и неприятное заболевание, но в профилактики и лечении проблем не возникает.
Скарлатина
Введение
Скарлатина - инфекционное заболевание. Возбудителем скарлатины являются токсигенные стрептококки группы А.
Заболеваемость наиболее высокая в странах с холодным и умеренным климатом в жарких странах наблюдается редко. Нарастает заболеваемость в осенне-зимние месяцы. Чаще всего скарлатиной болеют дети дошкольного и раннего школьного возраста.
В последние десятилетия отмечается отчетливая тенденция к снижению общего уровня заболеваемости, уменьшению периодических подъемов и тяжести проявлений. Более чем в 80% случаев скарлатина протекает в легкой форме.
Общие сведения
Скарлатина проявляется в ухудшении общего самочувствия ребенка, а также возникает ангина и высыпания на коже. Дети до 1-го года жизни болеют скарлатиной крайне редко, это связано с передачей иммунитета от мамы к ребенку. Стрептококки вырабатывают вещество, которой называется экзотоксином, в ответ на экзотоксин в организме ребенка вырабатывается антитоксический иммунитет.
Получается, что у ангины и скарлатины один и тот же возбудитель - стрептококк. Так почему же в одном случае развивается ангина, а в другом - скарлатина? Дело в том, что скарлатина - это первая встреча организма ребенка со стрептококком, то есть, впервые попав в организм ребенка, стрептококк продуцирует экзотоксин. Так как малыш раньше не встречался со стрептококком, то его иммунной системе нечем защититься от врага, поэтому экзотоксин вызывает развитие всех симптомов в полном объеме. В течение болезни, в ответ на экзотоксин вырабатывается антитоксический иммунитет, который при повторном попадании стрептококка в организм ребенка не позволяет экзотоксину оказывать пагубное влияние и поэтому возникает ангина (или фарингит ), но не скарлатина.
Заразиться скарлатиной, как взрослому, так и ребенку, можно от человека, который болен любой формой стрептококковой инфекции. Основной путь передачи - воздушно-капельный (то есть распространяется с потоком воздуха). Распространению скарлатины способствует скученность детей в помещении (например, в детском саду). Больной заразен с самого начала болезни. Особенно большую эпидемиологическую опасность представляют больные со стертой формой скарлатины, а также больные с другими формами стрептококковой инфекции - ангиной, назофарингитом.
Классификация скарлатины
Классифицируют болезнь по типу, тяжести и течению. По типу различают типичную и атипичную скарлатину. К типичным относятся формы скарлатины со всеми характерными симптомами: повышение температуры (лихорадка). слабость, ангина и сыпь. К атипичным формам относят стертые легчайшие формы со слабо выраженными симптомами, а также самые тяжелые формы. Типичные формы скарлатины делятся на легкие, среднетяжелые и тяжелые. Тяжесть определяется по выраженности симптомов. В последние годы скарлатина протекает в легкой форме. Тяжелые формы практически не встречаются.
Симптомы
Период от момента заражения до проявления симптомов (инкубационный период) занимает при скарлатине обычно 2-7 дней. Заболевание начинается остро, с подъема температуры тела. Ребенок жалуется на боль в горле при глотании, головную боль, бывает рвота. Через несколько часов от начала болезни на лице, туловище, конечностях появляется розовая точечная сыпь на покрасневшем фоне кожи. При скарлатине на лице сыпь располагается на щеках, но носогубной треугольник (промежуток между носом и губами) остается без сыпи. Характерен внешний вид ребенка: глаза блестящие, лицо яркое, слегка отечное, пылающие щеки резко контрастируют с бледным носогубным треугольником. В складках кожи, на боковых поверхностях туловища сыпь более насыщена, особенно внизу живота. Сыпь обычно держится 3-7 дней и, пропадая, не оставляет следов.
После исчезновения сыпи в конце 1-й - начале 2-й недели протекания скарлатины начинается шелушение: на лице в виде нежных чешуек, на туловище, шее, ушных раковинах - отрубевидное. Для заболевания характерно пластинчатое шелушение на ладонях и подошвах, проявляющееся сначала в виде трещин кожи у свободного края ногтя и затем распространяющееся с кончиков пальцев на ладонь и подошву. Кожа на конечностях отслаивается пластами. В настоящее время при скарлатине шелушение кожи менее выражено.
Одним из постоянных признаков остаются гиперемия в ротоглотке. Изменения в ротоглотке настолько ярко выражены, что их называют пожаром в зеве, пылающей ангиной. Ангина протекает как в легкой, так и тяжелой формах. Для тяжелой формы ангины характерны некротические процессы в миндалинах (отмирание воспалившихся клеток). Некрозы чаще имеют грязно-серый или зеленоватый цвет. Они исчезают медленно, в течение 7-10 дней. Легкая форма ангины проходит через 5-7 дней.
Язык в начале заболевания скарлатиной суховат, густо обложен серовато-бурым налетом, со 2-3 дня начинает очищаться с кончика и боков, становится ярко-красным, с выступающими сосочками, похожими на малину (малиновый язык). Язык становится малиновым между 3-м и 5-м днем, затем яркость языка уменьшается.
Также для скарлатины характерны: подъем температуры (иногда до 40 ºС), вялость, головная боль, рвота, учащенное сердцебиение, повышение артериального давления.
Профилактика
Профилактические мероприятия включают раннее выявление и изоляцию больных и любой другой стрептококковой инфекцией. Заболевших детей изолируют на 7-10 дней сразу после начала симптомов скарлатины, но в детское учреждение переболевших разрешается направлять через 22 дня от начала заболевания в связи с возможностью различных осложнений.
Осложнения
Наиболее частыми осложнениями при скарлатине является поражение ушей (отит), носа (синусит), почек (нефрит) и суставов (артрит). Они возникают как в ранние, так и поздние сроки болезни.
Нефрит и артрит наблюдаются обычно во втором периоде болезни, чаще на 2-3-й неделе. Гнойные осложнения могут присоединяться как в ранние, так и поздние сроки, чаще - у детей раннего возраста, ослабленных предшествующими заболеваниями.
Сейчас в связи с ранним применением антибиотиков для лечения больных, способствующих быстрому выведению из организма стрептококка, осложнения встречаются редко.
Диагностика
Обычно диагностика не представляет затруднений. Внезапное острое начало болезни, повышение температуры тела, рвота, боль в горле при глотании, ограниченное покраснение миндалин, язычка, розовая мелкоточечная сыпь на покрасневшем фоне кожи, бледный носогубный треугольник позволяют поставить диагноз. Если по каким-то причинам постановка диагноза вызывает затруднения, необходимо провести исследование крови и слизи из ротоглотки.
Лечение
При лечении на дому необходимы изоляция больного ребенка в отдельной комнате и соблюдение санитарно-гигиенических правил при уходе за ним (текущая дезинфекция, индивидуальная посуда, предметы обихода и др.). Необходимо следить за соблюдением постельного режима во время острого периода болезни. Питание должно быть полноценным, с достаточным количеством витаминов, мягкой консистенции особенно в первые дни болезни.
При скарлатине показано лечение антибиотиками. При отсутствии противопоказаний применяют пенициллин. Лечение скарлатины во время беременности или при запущенных формах болезни может подобрать только специалист. Поэтому ни в коем случае не занимайтесь самолечением. При первых симптомах в срочном порядке обращайтесь к врачу.
Длительность курса антибиотикотерапии - 5-7 дней. При лечении в домашних условиях дают феноксиметилпенициллин внутрь из расчета 50 000 МЕ/ (кг х сут) в 4 приема. В стационаре более целесообразно вводить пенициллин в/м в 2 приема. При тяжелых формах суточную дозу пенициллина повышают до 100мг/кг и более или переходят на лечение цефалоспоринами 3-го поколения.
При рациональном лечении прогноз болезни благоприятный.
СКАРЛАТИНА
Скарлатина — острое инфекционное заболевание. Характеризуется ангиной с лимфаденитом, лихорадкой, интоксикацией, мелкоточечной сыпью с последующим пластинчатым шелушением кожи.
Этиология, патогенез. Возбудитель — р-гемолитический стрептококк группы А. Источник инфекции — человек, больной скарлатиной или другой болезнью, вызванной р-гемолитическим стрептококком (ангина, назофарингит, рожа), бациллоноситель. Больной заразен 7— 10 дней. При наличии гнойных процессов заразный период увеличивается. Инфекция передается капельным путем, возможна передача через предметы (игрушки, одежду и др.). Индекс контагиозности 0,4. Болеют преимущественно дети от 3 до 8 лет. Как и при других капельных инфекциях, заболеваемость повышается зимой и осенью, снижается летом. Подъемы заболеваемости повторяются каждые 5—7 лет. После перенесенной скарлатины вырабатывается стойкий иммунитет.
Входные ворота инфекции — небные миндалины, реже — рана (раневая скарлатина) или ожоговая поверхность (ожоговая скарлатина) и очень редко — слизистая оболочка родовых путей (послеродовая скарлатина). На месте внедрения инфекции появляются воспалительно-некротические изменения. По лимфатическим и кровеносным путям возбудитель проникает в регионарные лимфатические узлы, вызывая лимфаденит. Под влиянием токсина возбудителя возникает общая интоксикация и скарлатинозная сыпь. В ответ на действие токсина в организме с первых дней болезни вырабатываются антитоксины, которые приводят к ликвидации скарлатинозного токсикоза, но антитоксический иммунитет не обрывает микробного процесса, который иногда может развиваться дальше или усиливаться образуются гнойные очаги в различных тканях и органах (ухо, суставы, внутренние органы).
Клиника. Инкубационный период длится от 1 до 12 дней, чаще 2—7. Болезнь, как правило, начинается остро. Период разгара болезни продолжается 3—5 дней. Тяжесть состояния нарастает, выражены симптомы интоксикации. Температура уже в первые часы достигает 39—40 °С и держится 3—5 дней. Иногда отмечается познабливание или выраженный озноб, характерна головная боль. Рвота может быть однократной, при тяжелых формах болезни — многократной, упорной. У одних детей наблюдаются раздражение, беспокойство, бред, судороги, бессонница, у других — вялость, апатия, сонливость.
Скарлатинозная ангина проявляется болью в горле, объективно — яркой гиперемией, имеющей четкую границу по краю твердого неба. Миндалины увеличены, разрыхлены, в лакунах или на поверхности миндалин могут быть налеты желто-белого цвета, легко снимающиеся и исчезающие к 5-му дню болезни. Скарлатине присущи некрозы, которые обнаруживаются в первые 3—4 дня болезни на миндалинах и распространяются на небные дужки, язычок, мягкое небо, стенку глотки. Они очень быстро углубляются в миндалины. Слизистая оболочка вокруг некрозов ярко гиперемирована.
При переходе процесса на носоглотку появляются симптомы некротического назофарингита — затрудненное носовое дыхание, из носа жидкое слизисто-гнойное отделяемое, трещины и гиперемия вокруг носовых отверстий. Могут быть воспаление придаточных полостей носа, отит, мастоидит. Некротическая ангина сопровождается сильной болезненностью при глотании, неприятным запахом изо рта. Скарлатинозный лимфаденит отличается увеличением, уплотнением, болезненностью верхнешейных узлов. Иногда может развиться гнойный лимфаденит или аденофлегмона. Язык обложен грязно-белым налетом, сухой.
Сыпь — один из наиболее типичных симптомов скарлатины. Она появляется через несколько часов или на 2—3-й день болезни вначале на шее и в верхней части туловища, а затем быстро распространяется на все туловище, лицо и конечности, не поражая носогубного треугольника. Сыпь состоит из красных пятнышек с более интенсивной окраской в центре и бледнеющей к периферии. Они расположены очень густо, сливаются между собой и создается картина сплошной эритемы. При надавливании сыпь исчезает, образуется белое пятно. Отчетливо выражен белый дермографизм, лучше проявляющийся при более легких формах болезни.
Скарлатинозная сыпь сопровождается зудом, поэтому на коже больного возможны расчесывания. Кожа сухая, в случае обильной яркой сыпи шероховатая, так как элементы сыпи могут иметь мелкопапулезный характер. Сыпь больше выражена в складках и суставных сгибах. При наличии яркой сыпи в складках обнаруживаются точечные кровоизлияния. Иногда возникают мелкие пузырьки, наполненные прозрачным или мутным содержимым, на отдельных участках кожи может быть макуло-папулезная сыпь. Геморрагическая сыпь наблюдается при тяжелых формах болезни. Сыпь держится от нескольких часов до нескольких дней.
Второй период скарлатины начинается с 4—5-го дня, когда угасают все симптомы болезни. Постепенно снижается температура, улучшается самочувствие, зев очищается. К 4—5-му дню язык становится ярко-красным, с малиновым оттенком и набухшими, выступающими сосочками, к 9—10-му дню он приобретает нормальный вид. Иногда этот признак выражен слабо или отсутствует. Сыпь бледнеет, принимает буроватый оттенок, в кожных суставных складках в течение нескольких дней определяются пигментные полоски. После полного исчезновения сыпи начинается шелушение кожи, продолжающееся 2—3 недели, вначале на шее, груди, лице (очень мелкое), туловище (более крупные чешуйки), в ушных раковинах, затем на конечностях, где принимает крупнопластинчатый характер — эпидермис отпадает широкими пластами, особенно на ладонях и подошвах. У детей до 2 лет шелушения может не быть.
Имеются некоторые особенности со стороны крови. Уже с первых дней увеличивается количество лейкоцитов, отмечаются нейтрофилез (60—70 до 90 %), сдвиг лейкоцитарной формулы до юных и миелоцитов. С 3-го дня повышается количество эозинофилов (иногда до 15—30 %). Максимум эозинофилии приходится на конец первой недели. Однако при тяжелых формах болезни эозинофилия может отсутствовать. Наблюдаются уменьшение эритроцитов и гемоглобина, ускорение СОЭ (20—50 мм/ч).
Выделяют легкую, средней тяжести и тяжелую формы скарлатины.
Легкая форма отличается слабой интоксикацией, мало нарушенным общим состоянием больных, незначительной и непродолжительной лихорадкой. Ангина носит катаральный характер. Сыпь типичная, но скудная, лимфаденит умеренный. Изменения со стороны периферической крови небольшие. Клеткой форме относится стертая скарлатина, при которой все симптомы слабо выражены и кратковременны, некоторых из них может не быть.
Среднетяжелая форма диагностируется тогда, когда имеют место полный симптомокомплекс болезни, интоксикация, высокая температура (до 39 °С), многократная рвота, тахикардия, ангина с налетами, иногда небольшие некрозы. Сыпь яркая, обильная.
Тяжелой форме болезни свойственна ярко выраженная симптоматика с сочетанием симптомов токсического и септического характера. Температура повышается до 40 °С и более, появляются ангина с распространением некрозов на мягкое небо и носоглотку, лимфаденит с периаденитом. Сыпь геморрагическая, обильная. В крови нередко обнаруживается стрептококк, который может вызвать септикопиемические метастазы. Отчетливы гематологические сдвиги, могут быть миокардит, септический эндокардит, гломерулонефрит, пневмония, увеличение печени и селезенки. К, тяжелой форме относится гипертоксическая скарлатина, при которой интоксикация развивается молниеносно до появления типичных признаков болезни.
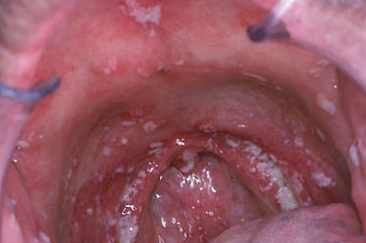
Диагноз. Основывается на тщательном клиническом исследовании и наблюдении больного с учетом эпидемиологических данных. Бактериологический метод имеет относительное значение, поскольку стрептококк часто встречается как носительство у здоровых детей. В ретроспективной диагностике важно наличие шелушения кожи.
Лечение. При легкой форме болезни его проводят в домашних условиях. В случае среднетяжелой и тяжелой форм дети должны лечиться в инфекционной больнице. Госпитализация осуществляется в отдельные боксы или палаты при одномоментном их заполнении (для исключения перекрестной инфекции). Независимо от тяжести скарлатины больные должны 5—7 дней получать антибиотики. Показаны симптоматическая терапия, диета, соответствующая возрасту и обогащенная витаминами с исключением острых, соленых блюд. Первые 5—7 дней необходимо соблюдать постельный режим, постепенно переходя на общий. Выписка производится после исчезновения клинических проявлений болезни.
Профилактика. Активная иммунизация при скарлатине не проводится. Детям раннего возраста и ослабленным, бывшим в контакте, вводят 3—6 мл у-глобулина. В детских учреждениях с момента изоляции больного устанавливается карантин на 7 дней. Переболевшие допускаются в коллектив через 22 дня после начала заболевания, выписанные из больницы — через 12 дней после окончания срока изоляции.
Источники:
, , ,
Следующие материалы:
02 мая 2024 года
Комментариев пока нет!
 Энурез у детей причины возникновения
Энурез у детей причины возникновения Перелом локтевого сустава у ребенка чем обезболить
Перелом локтевого сустава у ребенка чем обезболить У ребенка рвота высокая температура боль в животе
У ребенка рвота высокая температура боль в животе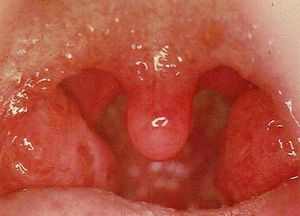 Фолликулярная ангина у детей лечение дома
Фолликулярная ангина у детей лечение дома Правосторонний гемипарез у детей симптомы
Правосторонний гемипарез у детей симптомы Как снять аллергию у ребенка
Как снять аллергию у ребенка