Диагностика пневмонии у детей в домашних условиях
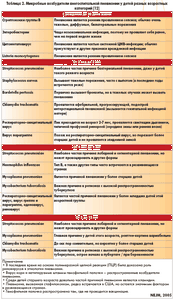
Инкубационный период
Длительность инкубационного периода различна, зависит от возбудителя и организма человека (состояние иммунитета, наличие сопутствующих заболеваний) и составляет от 1-3 дней при типичных формах и до 2-3 недель при пневмониях (воспаление легких), вызванных атипичными возбудителями (микоплазма, легионелла, хламидия).
Формы
Современная классификация пневмонии (воспаление легких):
Классификация по степени тяжести:
Причины
Пневмония возникает при попадании в ослабленный организм человека микроба, способного вызвать воспаление.
Пневмония у детей (классификация, диагностика)
В настоящее время пневмония у детей является актуальной медико-социальной проблемой. Эпидемиология пневмоний на современном этапе характеризуется тенденцией к росту заболеваемости и летальности во всем мире.
Пневмония – это острое инфекционно-воспалительное заболевание паренхимы легких, которое характеризуется инфильтративными изменениями легочной ткани и дыхательной недостаточностью.
Острая пневмония у детей проявляется инфекционным поражением альвеол, которое сопровождается воспалительной инфильтрацией паренхимы (нейтрофилами, макрофагами, лимфоцитами и т.д.), а также экссудацией, водно-электролитными и другими метаболическими нарушениями с патологическими изменениями во всех органах и системах детского организма.
Классификация.
За происхождением:
За клинико-рентгенологической формой:
Балы считаются по индексу тяжести:
< 6 мес – (+25)
> 6 мес -3 года – (+15)
3-15 лет – (+10).- врожденные пороки сердца – (+30)
Пневмония у детей (разбор клинического случая)
Л.Р. Шостакович-Корецкая, д.м.н. профессор, заведующая кафедрой факультетской педиатрии и детских инфекционных болезней Днепропетровской государственной медицинской академии | 27.03.2015
Несмотря на успехи современной медицины, пневмония остается серьезной проблемой в мире и особенно актуальна для детей раннего возраста. По данным UNICEF (2006), от пневмонии ежегодно умирает 2 млн детей в возрасте до 5 лет.
Согласно современным подходам к определению пневмонии, у детей, как и у взрослых, выделяют два основных вида пневмонии: внебольничную и госпитальную (нозокомиальную). Эта дифференциация чрезвычайно важна для выбора стартовой антибактериальной терапии.
Успех антибактериальной терапии и исход пневмонии зависят от целого ряда факторов, поэтому педиатр при осмотре детей с симптомами острого респираторного заболевания должен ответить на целый ряд вопросов, чтобы правильно оценить как анамнестические, так и клинические, физикальные, лабораторные данные для безошибочного диагноза и проведения рациональной антибактериальной терапии.
Цель лекции
Показать на примере клинического разбора истории болезни современные подходы к диагностике, дифференциальной диагностике и лечению больных пневмонией.
Презентация клинического случая
• История болезни
Девочка в возрасте 1 год и 9 мес поступила в клинику на 5-й день болезни.
• Клиническая картина болезни
– Повышение температуры тела до фебрильных цифр в течение 5 дней
– сухой кашель приступообразного характера
– беспокойство
– рвота
– послабление стула
– при физикальном исследовании участковым врачем выявлены изменения в легких в виде асимметрии перкуторных и аускультативных звуков: ослабление дыхательных шумов (преимущественно слева), укорочение перкуторного звука.
• История жизни
– Девочка родилась доношенной, антенатальный и постнатальный анамнез не отягощены
– искусственное вскармливание с 3-го месяца жизни
– вакцинирована согласно календарю прививок
– контакта с инфекционными больными не отмечалось.
• Лечилась на дому участковым педиатром с диагнозом ОРВИ . подозрение на левостороннюю пневмонию:
– от госпитализации мать ребенка отказалась
– со 2-го дня болезни получала азитромицин, лазолван
– продолжала кашлять, температура тела увеличилась до 39,5°С
– доставлена в стационар на 5-й день болезни в связи с отсутствием эффекта от терапии.
Комментарии по ведению пациента на догоспитальном этапе
• В данном случае имеет место острое респираторное заболевание у ребенка раннего возраста с признаками поражения нижних дыхательных путей, а не элементарная острая респираторная вирусная инфекция (высокая температура в течение нескольких дней, интоксикационный синдром, кашель, асимметрия физикальных данных в легких).
• Учитывая ранний возраст ребенка, была необходима госпитализация в стационар, а при несогласии родителей – организация соответствующего обследования (рентгенологического и лабораторного) для уточнения диагноза.
• В отношении терапии: если врач предполагал наличие у ребенка ОРВИ, то не стоило назначать антибактериальную терапию, если же – пневмонию, то стартовый антибиотик с точки зрения как международных рекомендаций, так и протокола лечения пневмонии у детей МЗ Украины выбран неправильно: макролиды не являются стартовым антибиотиком для лечения пневмонии у детей раннего возраста [6, 15]. В данной ситуации наиболее целесообразным было бы назначение в качестве стартового антибиотика амоксициллина/клавуланата.
Результаты физикального обследования в стационаре
• Витальные функции
– t тела – 39,2°С
– частота сердечных сокращений (ЧСС)– 146 уд/мин
– частота дыхания (ЧД) – 56 в минуту
– артериальное давление (АД) – 100/65 мм рт. ст.
• Обследование
– сухой навязчивый приступообразный кашель
– одышка смешанного характера с участием вспомогательной мускулатуры
– аускультативно: ослабленное дыхание в нижних отделах, больше слева, там же выслушивались мелкопузырчатые влажные хрипы.
• Предположительный диагноз после осмотра в стационаре: внебольничная левосторонняя пневмония.
Насколько информативны клинические признаки для постановки диагноза пневмонии?
Этот вопрос широко обсуждается мировой медицинской общественностью. По данным Американской академии семейной медицины [15] строгими предикторами пневмонии являются лихорадка и цианоз, а также более чем один из следующих признаков респираторного дистресса: тахипноэ, кашель, расширение крыльев носа, втяжение участков грудной клетки, ослабление дыхательных шумов. Пневмония должна предполагаться, если тахипноэ возникает у пациента младше 2 лет с температурой выше 38°С. В мировой практике для оценки тахипноэ наиболее широко используются критерии ВОЗ:
• у детей 2-12 мес > 50 дыханий в мин
• у детей 1-5 лет > 40 дыханий в мин
• у детей старше 5 лет > 30 дыханий в мин.
Пневмонический статус у детей раннего возраста:

– одышка без признаков бронхообструкции
– дистантные хрипы при наличии синдрома бронхообструкции
– бледность кожи с периоральным цианозом, который усиливается при возбуждении или кормлении.
Объективное обследование:
– при перкуссии грудной клетки – сокращения перкуторного звука над проекцией инфильтрации легочной ткани, на 3-5-й дни заболевания могут быть участки с тимпаническим оттенком
– при аускультации легких – бронхиальное, ослабленное (над очагом инфильтрации) или жесткое дыхание, на 5-й день заболевания при рассасывании очагов воспаления появляются локализованные мелкопузырчатые и влажные крепитирующие хрипы, при слиянии очагов выслушиваются бронхиальное дыхание, мелкие и крепитирующие влажные хрипы.
Общие симптомы:
– кашель влажный или сухой малопродуктивный, часто (до появления кашля) в акте дыхания принимают участие вспомогательные мышцы (раздувание крыльев носа, инспираторное втягивание ямки над грудиной)
– насморк
– слабость, отсутствие аппетита, анорексия, отсутствие динамики веса
– нарушение терморегуляции
– проявления интоксикации разной степени выраженности.
Оценивая клинические симптомы пациента при поступлении в стационар, можно сделать следующий комментарий по трактовке диагноза в стационаре.
Нозологическая форма по МКБ-10: Пневмония J11-J18.
Как лечить пневмонию у детей
Первым делом стоит отметить, что прочтение данной статьи, как и любой другой на тему лечения пневмонии у детей, ни в коем случае не должно заменить вызов врача и не является руководством к самолечению.
Очень важно, чтобы специалист провел диагностику, взял анализы, определил тип пневмонии (так как сам термин объединяет целую группу воспалительных процессов в легких) и назначил соответствующее лечение.
Основная цель – устранить очаг воспаления, а также все симптомы, оказывающие негативное воздействие на детский организм. В любом случае вы должны быть готовы к тому, что без антибиотиков не обойтись. Дополнением к ним станут мукалтические средства, которые облегчат симптомы и будут способствовать отхождению мокроты. Кроме того, если у ребенка высокая температура (выше 38,5 градусов), будут назначены жаропонижающие препараты.
Если возраст больного менее трех лет, нужно быть готовым к срочной госпитализации. Дыхательная система малышей еще плохо развита, и осложнения болезни могут быть непредсказуемыми (вплоть до остановки дыхания). Стационарное лечение может понадобиться и старшим детям, если у них ослаблена иммунная система или есть другие хронические заболевания.
Если у ребенка диагностировали очаговую пневмонию . то ее лечение, как у взрослых, так и у детей зачастую успешно проводится и в домашних условиях. Этот вид пневмонии поражает не более 1 см слизистой оболочки легких.
Лечение других видов острой пневмонии у детей – крупозной . сегментарной или деструктивной чаще требует стационара, т.к. заболевание охватывает большую площадь легких, а при деструктивной – сопровождается формированием абсцессов.
Если ребенка отправили на лечение в больницу, вам остается только выбрать подходящее учреждение и ждать результатов. Мы рассмотрим, как помочь малышу, если врачи назначили ему уход в домашних условиях.
Уход за больным дома
Итак, какие рекомендации важно соблюдать во время лечения пневмонии у детей в домашних условиях:
Будьте готовы к тому, что лечение займет, как минимум, месяц. Подойдите к вопросу со всей ответственностью: строго соблюдайте рекомендации врача и не ленитесь обращаться за помощью при первых же признаках респираторных заболеваний у маленьких детей. Болезнь легче предупредить!
Источники:
, , ,
Следующие материалы:
27 июля 2024 года
Комментариев пока нет!
 Дискинезия желчных путей у детей диета
Дискинезия желчных путей у детей диета Тонзиллит у детей лечение комаровский видео
Тонзиллит у детей лечение комаровский видео Ангиопатия сетчатки глаза у ребенка лечение
Ангиопатия сетчатки глаза у ребенка лечение Помощь родителям в воспитании детей пилиповский
Помощь родителям в воспитании детей пилиповский Как начинается бронхиальная астма у детей
Как начинается бронхиальная астма у детей Виферон мазь для детей инструкция по применению
Виферон мазь для детей инструкция по применению