Обследование почек у детей в стационаре
Методы исследования мочевыделительной системы
Ультразвуковое исследование (УЗИ)
С помощью УЗИ можно оценить размеры, форму и контуры внутренних органов. Они должны иметь правильную, характерную для обследуемого органа форму и размеры. Отсюда следует, что на УЗИ можно определить анатомические дефекты, аномалии развития того или иного органа, но информацию том, как работают почки, на УЗИ получить нельзя.
Итак, какие конкретно аномалии мочевыводящей системы можно предположительно определить (врачи говорят заподозрить) при ультразвуковом обследовании:
? аномалию развития почек или мочевого пузыря (например, удвоение почек, дивертикулы мочевого пузыря, уретероцеле)
? аномалию расположения и повышенную подвижность почек
? грубые нарушения структуры почек
? неправильное опорожнение мочевого пузыря
? хронические инфекционные процессы в почках и мочевом пузыре
? наличие образований (например, опухолей, кист), камней в почках и мочевом пузыре
? при проведении полного обследования (с наполненным мочевым пузырем и опорожненным) можно заподозрить пузырно - мочеточниково-лоханочный рефлюкс или пузырно-мочеточниковый рефлюкс.
Почему заподозрить? Потому что точность метода во многом зависит от квалификации и опыта работы врача УЗД в данной области, аппарата, времени проведения исследования, правильности подготовки и т.д. Поэтому метод УЗД считается субъективным. Конечно, лучше, когда исследование почек проводит нефролог или уролог, имеющий специализацию по УЗД. Если на УЗИ какие-либо отклонения отсутствуют, то, как правило, дополнительных инструментальных обследований не требуется. При подозрении на нарушения вам могут предложить провести экскреторную урографию или цистографию.
В настоящее время я провожу УЗИ с применением методики оценки уродинамики с помощью допплера. Особенно важно данное исследоание у детей с подозрением на ПМР, ПМЛР (пузырно-мочеточниковый рефлюкс).
С помощью дуплексного и триплексного сканирования (доплер сосудов почек) мы оцениваем кровоснабжение почки. Более подробно читайте в соответствующих разделах.
Внутривенная (экскреторная) урография
Экскреторная урография - рентгенологический метод исследования, суть которого заключается в введении в кровь (внутривенно) контрастного вещества, которое выводится почками. При выведении контраста по мере фильтрации крови почками проводится серия снимков, на которых видно постепенное заполнение контрастом чашечно-лоханочной системы, затем мочеточников и, в последнюю очередь, мочевого пузыря. Рентгеноконтрастное вещество (урографин, омнипак, трийотраст, уротраст и т.п.), хорошо просматриваемое на рентгенограммах, помогает увидеть дефекты в строении или наличие камней или опухолей.
Помимо известной вредности, связанной с облучением, существует риск поражения самих почек выводимым контрастом, поэтому проводить данное исследование без строгих показаний не следует.
Подготовка . за 12 часов и за 1-2 часа до исследования ребенку назначают очистительную клизму. За 2-3 дня до исследования из питания по возможности исключают газообразующие продукты: сырые овощи, соки, черный хлеб, молоко. В день исследования детям в возрасте до года разрешается дать грудное молоко или смесь (за 1-1,5 часа), детям постарше - булочку с чаем без сахара.
Экскреторная урография проводится в крупных диагностических центрах и стационарах.
Примерно у 4-5% детей после проведения обследования наблюдаются тошнота, рвота, снижение артериального давления, отек лица, озноб. Тяжелые реакции возникают довольно редко, но в рентгенологическом кабинете обязательно предусмотрены на этот случай нужные медикаментозные средства.
Цистография
Нисходящая цистография - отсроченный снимок мочевого пузыря при проведении экскреторной урографии
Микционная цистоуретрография или ретроградная (восходящая) цистография . В опорожненный мочевой пузырь через мочеиспускательный канал вводят катетер и наполняют его 10-20% раствором контрастного вещества. Затем катетер убирают и делают первый снимок. Второй снимок делают во время мочеиспускания.
Этот метод позволяет увидеть заброс контрастного вещества обратно в мочеточники и/или почки ( т.е. рефлюкс).
Подготовка: непосредственно перед исследованием ребенка просят помочиться.
Реакция организма: после процедуры возможны частые болезненные мочеиспускания, гематурия, провоцирование инфекции мочевыделительной системы.
Цистоскопия
Осмотр мочевого пузыря с помощью цистоскопа, введенного через уретру. Мочевой пузырь наполняют раствором фурациллина для расправления всех складок, т.к. в норме сокращенный мочевой пузырь похож на сдувшийся резиновый мяч. Цистоскоп на конце имеет лампу, которая подсвечивает слизистую и позволяет произвести осмотр.
Подготовка: в ряде случаев исследование проводится под наркозом
Реакция организма: после процедуры возможны частые болезненные мочеиспускания, гематурия, провоцирование инфекции мочевыделительной системы.
Радиоизотопные исследования
Реноангиография. Заключается во внутривенном введении радиодиагностического вещества и регистрации прохождения этого соединения через сосудистую систему почек. По сравнению с рентгенологическими методами лучевая нагрузка минимальна. Подготовка не требуется. Проводится в специализированных стационарах.
Динамическая и статическая сцинтиграфия (сканирование) почек. Пациенту внутривенно вводят радиодиагностический препарат, который вызывает радиоактивное излучение от исследуемого органа, а специальные приборы - гамма-камеры или сканеры графически фиксируют его. Полученные данные проходят специальную обработку на компьютере и выводятся в виде статического или динамического изображения. Метод позволяет оценить размеры, форму, расположение почек, а также выявить новообразования в почке (например, кисты или опухоль). Лучевая нагрузка практически та же, что и при проведении внутривенной урографии, то есть достаточно высокая.
К радиоизотопным методам исследования можно заранее не готовиться, но в некоторых клиниках рекомендуют за 3 дня до обследования принимать препараты йода (для защиты щитовидной железы). Проводится в крупных диагностических центрах и стационарах.
Статья охраняется в соответствии с законом об авторском праве, ссылка на сайт www.vrachplus.narod.ru обязательна. Полную версию статьи читайте в ниге Энурез. Причины и лечение Е.И.Черноруцкая (Питер, 2012)
Санкт-Петербург, Черноруцкая Е.И.,2009г
Гидронефроз у детей - операции при гидронефрозе
Что такое гидронефроз или обструкция лоханочно-мочеточникового сегмента?
Гидронефроз представляет собой расширение собирательной системы почки (особенно лоханки), возникающее вследствие наличия препятствия для выхода мочи в месте соединения лоханки и мочеточника (в области пиелоуретерального сегмента). Мочевые пути включают (сверху вниз) почечные чашечки, почечные лоханки, мочеточники, мочевой пузырь, мочеиспускательный канал. Лоханки и чашечки вместе составляют собирательную систему почек.
Чем опасен гидронефроз?
Выраженные препятствия оттоку мочи из почки приводят к значительному расширению лоханки и, часто, к необратимому нарушению функции почки. Степень расширения собирательной системы почки пропорционально давлению мочи в ней и варьирует в широких пределах. Небольшое препятствие выходу мочи, вызывает умеренное расширение лоханки (пиелоэктазию) и обычно не сопровождается нарушением почечных функций, а лишь увеличивает риск пиелонефрита.
Каковы причины гидронефроза у детей?
У детей в подавляющем большинстве случаев встречается врожденный гидронефроз, обусловленный анатомическими причинами. Встречаются внешние и внутренние причины гидронефроза. Внутренняя причина – врожденное сужение мочеточника, обусловленное недоразвитием его просвета, встречается чаще других. Внешние причины – ненормальное отхождение мочеточника от лоханки и дополнительный сосуд, вызывающий сдавление мочеточника.
Как выявляют гидронефроз и каковы его симптомы?
Гидронефроз входит в группу заболеваний сопровождающихся расширением почечной лоханки (пиелоэктазией), которую несложно обнаружить при УЗИ плода. Поэтому большая часть гидронефрозов выявляется внутриутробно. Если диагноз не был установлен до рождения ребенка, гидронефроз может проявиться примесью крови в моче (гематурия), инфекцией мочевой системы, болями в животе или при обнаружении объемного образования в брюшной полости.
Как устанавливается окончательный диагноз?
Первый шаг на пути диагностики гидронефроза это УЗИ плода. Собирательная система почки видна при ультразвуковом исследовании уже с 15 недели внутриутробного периода. Первый признак при УЗИ это расширение лоханки. Если после рождения ребенка расширение лоханки сохраняется, то детский уролог решает вопрос о необходимости более углубленного урологического обследования. При подозрении на наличие гидронефроза ребенок должен пройти следующие обследования:
На основании приведенных исследований специалист должен решить, насколько серьезна обструкция лоханочно-мочеточникового сегмента, представляет ли она угрозу для почки или может разрешиться самостоятельно. У новорожденных диагноз становится очевидным часто лишь спустя 3-4 недели после рождения. В течение первых 3 недель после рождения водный обмен в организме новорожденного и функция почек значительно меняются, и с ними меняются размеры лоханок.
Как лечится гидронефроз?
Начальные проявления гидронефроза часто исчезают самостоятельно, но иногда прогрессируют. Показано наблюдение специалиста с выполнением УЗИ 2-4 раза в год, на первых 3-х годах жизни, и одного раза в год в старшем возрасте.
Средняя степень гидронефроза может иметь, как положительную, так и отрицательную динамику. При увеличении расширения лоханки в процессе наблюдения необходимо провести оперативное лечение. УЗИ на первом году жизни при средней степени гидронефроза проводятся каждые 2-3 месяца.
Выраженный гидронефроз с резким нарушением оттока мочи из почки требует выполнения хирургической операции без промедления.
Как выполняется операция при гидронефрозе?
Операция при гидронефрозе заключается в иссечении узкого участка мочеточника и формировании нового широкого соединения (анастомоза, соустья) между мочеточником и лоханкой почки. Называется операция – пиелопластика.
Наиболее распространенная методика операции - пиелопластика по Хайнсу-Андерсену. Суженное место мочеточника обычно расположено непосредственно около почечной лоханки. После отсечения мочеточника, его ближайший к почке участок рассекается продольно, после чего края разреза мочеточника сшиваются с краями симметричного (конгруэнтного) продольного разреза на лоханке. Обычно после операции оставляют трубочку, проведенную через место соединения мочеточника и лоханки, чтобы обеспечить равномерный просвет соустья и избежать его слипания и деформации. Второй конец трубочки может быть выведен в мочевой пузырь (стент внутреннего дренирования ) или через ткань почки (катетер-болванка).
Какова продолжительность нахождения ребенка в стационаре после операции?
Продолжительность пребывания ребенка в стационаре после операции зависит от способа отведения мочи из оперированной почки. При установке стента внутреннего дренирования, дополнительного дренажа для отведения мочи из почки не требуется, и стационарный послеоперационный период сокращается до 5-9 суток. Стент удаляется через месяц – полтора после операции через тонкий инструмент, вводимый по мочеиспускательному каналу.
Если во время операции устанавливается не стент, а кактетер-болванка, который выводится наружу через почку, что параллельно ей устанавливается трубка-дренаж (нефростома) для обеспечения свободного оттока мочи из оперированной почки. В этом случае требуется более продолжительное нахождение ребенка в стационаре - около 3 недель. Выбор варианта отведения мочи делается хирургом во время операции.
Особенности лечения и наркоза определяются с учетом обсуждаются с оперирующим хирургом
Какова эффективность пиелопластики?
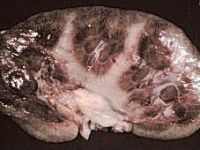
По нашим данным эффективность пиелопластики составляет около 92-95%. После выполнения операции функция почки почти всегда улучшается и в ряде наблюдений достигает функции здоровой почки. В то же время структурные изменения почки (деформация чашечек, уменьшение толщины паренхимы) могут сохраняться. Особенно значительные остаточные изменения наблюдаются при резко выраженном гидронефрозе.
Есть ли способы, позволяющие прогнозировать течение гидронефроза у новорожденного?
Метода позволяющего определить, как будет развиваться гидронефроз у новорожденного, в настоящее время не существует. Поэтому наиболее правильный подход заключается в наблюдении за состоянием почки в динамике опытным специалистом урологом. Основным методом оценки при динамическом наблюдении служит УЗИ. Сложность прогнозирования развития гидронефроза у новорожденного определяется нестабильным водным обменом, меняющейся функцией почки, а также возможностью дозревания (матурации) его органов и тканей. Эти процессы могут привести к исчезновению расширения лоханки или стабилизации ее размеров. В то же время при длительных промежутках между осмотрами (более 2 месяцев) можно пропустить начавшееся ухудшение состояния почки и опоздать с проведением операции.

Консультации
Консультации (от 0 до 18 лет) проводятся в поликлинике Российской Детской Клинической Больницы или в каб. 8 корп. последний этаж (Москва, Ленинский проспект 117. Запись на прием по телефонам +7-916-610-70-82 8(495) 936-92-30 и 8(495)434-76-00
Пузырно-мочеточниковый рефлюкс
Пузырно-мочеточниковый рефлюкс (ПМР) - противоестественный заброс мочи из мочевого пузыря в мочеточник.
В детской практике ПМР – одна из наиболее частых причин вторичного сморщивания почек с потерей функции. Во-первых, обратный ток мочи не обеспечивает полной эвакуации проникающей в мочевые пути микрофлоры, что приводит к хроническому воспалению почек (пиелонефриту). Во-вторых, в момент заброса мочи в почечную лоханку давление в ней многократно возрастает, что приводит к механическому повреждению почечной ткани. Исходом хронического воспаления и избыточной гидродинамической нагрузки является рубцевание почечной ткани с потерей функции (вторичное сморщивание почки, нефросклероз).
С уществует 3 основных причины возникновения ПМР. Все они приводят к недостаточности клапанной функции внутрипузырного отдела мочеточника. Наиболее распространенная у детей – врожденная аномалия устья мочеточника. Вторая – повышенное давление в мочевом пузыре, обусловленное нарушением его функции или препятствием в мочеиспускательном канале. Третья – хронический цистит, при котором нарушается эластичность тканей внутрипузырного отдела мочеточника.
Симптоматика.
И зредка имеются жалобы на боли в животе или в поясничной области стороне поражения. Но чаще всего пузырно-мочеточниковый рефлюкс не проявляет себя клинически до развития пиелонефрита . Последний имеет характерную клинико-лабораторную картину, хорошо известную педиатрам. В острой фазе заболевания отмечается высокая температура, симптомы интоксикации. В анализах мочи повышается количество лейкоцитов, появляется белок. В анализах крови также определяется повышенный уровень лейкоцитов, увеличенная СОЭ. Как правило, детей с острым пиелонефритом педиатры направляют на стационарное лечение, после которого обычно проводится обследование по урологическому профилю.
Диагностика (описание диагностических методик см. в разделе «Методы обследования» ).
О сновным методом диагностики ПМР является цистография . Кроме выявления собственно рефлюкса, определения его степени, она позволяет также получить информацию о проходимости мочеиспускательного канала и заподозрить нарушение функции мочевого пузыря.
Д ополнительную информацию о состоянии органов мочевыделения у детей с ПМР позволяет получить внутривенная урография , исследование функции мочевого пузыря , цистоскопия и лабораторные анализы .
О статочная функция пораженной почки определяется на основании радиоизотопного исследования . так как при критическом нарушении функции устранение рефлюкса не всегда целесообразно и оптимальной помощью пациенту может оказаться удаление почки.
Лечение.
М етоды лечения разных форм ПМР отличаются друг от друга.
П ри первичных рефлюксах . возникающих на фоне аномалии устья мочеточника, необходимо воздействие на выходной отдел мочеточника (хирургические или эндоскопические вмешательства ).
П ри вторичных ПМР проводится лечение заболеваний, приводящих к их возникновению (лечение цистита, дисфункции мочевого пузыря, восстановление проходимости мочеиспускательного канала).
Ф орма рефлюкса уточняется при цистоскопии по состоянию устьев мочеточников. Поэтому для выбора верной тактики лечения необходимо обследовать ребенка в специализированном урологическом стационаре, имеющем большой опыт в области урологической эндоскопии.
Хирургические методы лечения.
Схема антирефлюксной операции
Д о настоящего времени в большинстве российских урологических стационаров практикуется хирургическое лечение пузырно-мочеточниковых рефлюксов. Задача всех антирефлюксных операций заключается в создании достаточно протяженного подслизистого отдела мочеточника. При этом моча, заполняющая мочевой пузырь, прижимает эластичную верхнюю стенку мочеточника к нижней, лежащей на довольно плотном мышечном слое мочевого пузыря, что обеспечивает клапанную антирефлюксную функцию.
Вообще гидронефроз лечат урологи. Наблюдаться у врачей придется всю жизнь.
Назначают обследования-урография, узи-помимо анализов мочи, крови и т.д.
Выясняют причину гидронефроза и делают операцию-время назначают врачи, лучше, пока ребенок еще не ползает и не ходит-послеоперационный период у детей легче проходит.
В Москве есть несколько клиник, где лечат гидронефроз на высоком уровне.
1. НЦЗД (Зоркин)-принимают регионы
2. РДКБ (Файзуллин)-только регионы
3. НИИ Урологии (Вороновицкий)
4. Им.Св. Владимира (точно не помню)
5. ДГКБ №9 (Гельдт)
Операцию делать лучше не раньше 3-х мес. (вес больше 6 кг желателен)-есть мал. вероятность, что пройдет-это мне все профессора сказали из вышеупомянутых заведений.
Оч. важна причина гидронефроза и наблюдение за почками в динамике-то есть узи в 1 мес.-2мес.-3мес. и т.д.
С нами лежал мальчик 4-х лет-ему тоже внутриутробно диагноз поставили-наблюдали с рождения и только в 4 г. профессор решил его оперировать.
У сына оперированный правосторонний гидронефроз-оперировали в 4,5мес.
Источники:
, , ,
Следующие материалы:
26 апреля 2024 года
Комментариев пока нет!
 Симптомы вич у детей 4 лет
Симптомы вич у детей 4 лет У ребенка обнаружили острицы что делать
У ребенка обнаружили острицы что делать Дисбактериоз кишечника симптомы у детей 2 лет
Дисбактериоз кишечника симптомы у детей 2 лет Диагностика пневмонии у детей в домашних условиях
Диагностика пневмонии у детей в домашних условиях Зрение 5 6 у ребенка в 1
Зрение 5 6 у ребенка в 1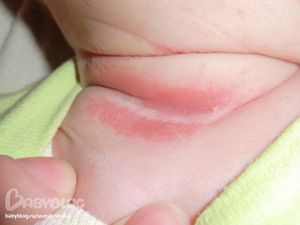 Опрелость на шее у ребенка лечение
Опрелость на шее у ребенка лечение