Гиперактивность бронхов у детей гомеопатия
Обструктивный бронхит: симптомы и лечение
Содержание
К самым частым детским заболеваниям можно отнести обструктивный рецидивирующий бронхит. Он является осложнением после перенесенной вирусной инфекции у детей. Обструктивный бронхит, протекающий с рецидивами, может иметь серьезные последствия для здоровья малыша, а потому важно не пропустить начало болезни и вовремя провести соответствующее лечение.
Что такое рецидивирующий бронхит?
Обструктивный рецидивирующий бронхит - это часто повторяющееся заболевание дыхательной системы. Термин рецидивирующего бронхита означает респираторное заболевание без признаков дыхательной аллергии и пневмосклероза. На фоне вирусных инфекций дыхательных путей обструктивный бронхит появляется примерно 2 или 3 раза в год. Рецидивирующий бронхит составляет 30% от всех заболеваний дыхательных путей, и идет на втором месте после аллергических заболеваний.
Этиология
Появление рецидивирующего обструктивного бронхита у детей обусловлено особенностями дыхательной системы в раннем возрасте. У маленьких детей слизистая оболочка бронхиального дерева рыхлая, узкие воздухоносные пути, поэтому у них имеется склонность к отечности при любом воспалительном процессе.
Имеется непосредственная связь между развитием рецидивирующего обструктивного бронхита и респираторными болезнями бактериальной и вирусной этиологии. Частые ОРЗ приводят к появлению транзиторной гиперреактивности бронхов и сохраняют риск появления рецидива обструктивного бронхита. Наличие хронической инфекции в организме приводит к стойкой гиперреактивности.
К факторам риска появления обструктивного бронхита у детей можно отнести:
1) наследственность
2) предрасположенность
3) аллергия
4) экология
5) гиперплазия дыхательных путей.
В будущем, как осложнение при обструктивном бронхите, может развиться бронхиальная астма. Такой диагноз ставится в случае появления более 3 случаев бронхообструкции подряд. Чаще всего обструктивным бронхитом болеют дети младшего дошкольного возраста, которые живут в неудовлетворительных жилищных условиях.
Обострение обструктивного бронхита и его рецидив чаще всего могут появляться у детей у детей с аномалией развития бронхолегочной системы, с иммунодефицитом, и при аспирации жидкости или инородного предмета в дыхательные пути.
Патогенез
При появлении в организме вирусной инфекции различной природы (бактерии, вирусы) или во время повреждения бронхов происходит раздражение и воспаление, увеличивается количество бронхиального секрета. Очистительная функция бронхов снижается, что приводит к скоплению бронхиального секрета и нарушению функции дыхательной системы. Ребенок не получает достаточное количество кислорода, и происходит нарушение процессов обмена в организме. При запоздалом лечении существует вероятность развития острого воспаления легких или болезни органов дыхания.
Симптомы обструктивного бронхита
Вызывают рецидицирующий обструктивный бронхит такие микроорганизмы: цитомегаловирус, стрептококки, аденовирусы, хламидии, микоплазмы и другие.
Самым главным и первым проявлением обструктивного бронхита является сухой кашель. Со временем он становится более влажным и происходит отделение слизистой мокроты, возможно с гноем. При выслушивании в легких слышны сухие или влажные хрипы, выдох удлинен, дыхание жесткое.
Если рецидивирующий бронхит вызван хламидиями, то возможно развитие коньюктивита или фарингита, увеличение лимфатических узлов в шейной области, бронхобструкция.
При инфекции вызванной микоплазмой возникает температура тела до 39 градусов, интоксикация, бледность кожи, потливость, обструктивный синдром. Кашель сухой, мучительный и может вызывать рвоту у ребенка. Маленькие дети, как правило, не могут откашливаться и у них не происходит отхождение мокроты.
При рецидивирующем обструктивном бронхите кашель может быть целый день, но к утру он становится сильнее. Кашель возникает после физической активности, после переохлаждения, или психического напряжения.
Заболевание длится около 3 или 4 недель. Диагноз рецидивирующего бронхита ставится после появления повторного обструктивного бронхита и закупорки бронхов слизью (обструкция). К обычным осложнениям рецидивирующего обструктивного бронхита можно отнести пневмонию, синуситы и отиты.
Обструктивный бронхит является мультифакторным заболеванием, и может вызываться сразу несколькими причинами. Это значительным образом усложняет дальнейшее лечение.
Диагностика рецидивирующего бронхита
Диагностика бронхита проводится с помощью инструментальных и лабораторных методов исследования. Анализ крови при обструктивном рецидивирующем бронхите обычно дает мало полезной информации: иногда появляется увеличение скорости оседания эритроцитов и лейкоцитов. Во время обследования функции дыхательной системы выявляются объективные нарушения и бронхоспазм, гиперреактивность бронхов.
На рентгенологическом обследовании определяется расширение корней легкого, усиление легочного рисунка. Особенно это заметно в острый период. На бронхоскопии определяется эндобронхит. На бронхографии видно, что отдельные бронхи замедленно заполняются контрастным веществом, есть все признаки бронхоспазма.
У детей дошкольного возраста при частых рецидивах обструктивного бронхита проводится дифференциальная диагностика с бронхиальной астмой. Это делается для того чтобы определить необходимость назначения антибиотиков.
При бронхиальной астме будут такие показатели:
Лечение
Лечение рецидивирующего бронхита зависит от периода заболевания. В период обострения больному назначается постельный режим от 5 до 10 дней. В зависимости от природы заболевания применяются антибиотики в течение одной недели. Для детей старшего возраста могут назначать сульфаниламидные препараты.
Основным в лечении бронхита считается фитотерапия и прием отхаркивающих препаратов. Применяют отвары из травы подорожника, зверобоя, лопуха, подорожника, аниса, тимьяна и другие. Возможен прием специальных таблеток с составом из трав.
Из растительных лекарственных средств назначают эвкабал или бронхикум. Они помогают снять воспаление, очистить бронхи от мокроты, повысить защиту организма. При неэффективности назначенных препаратов пульмонолог назначает муколитики. Хороший эффект дают такие отхаркивающие препараты как амброксол, лазолван и т.д. Проводятся ингаляции, а также лечебные растирания - они помогают уменьшить бронхоспазм. Для массажа используют бальзамы на растительной основе. В домашних условиях можно применять ультразвуковые ингаляторы. В условиях стационара применяют микроволновую терапию, облучение ультрафиолетом области грудной клетки, электрофорез.
Для удаления очагов инфекции из дыхательной системы используют иммуностимулирующую терапию с помощью витамина В6, дибазола, пантокрина и т.д. Два раза в день больному проводят постуральный дренаж. Для этого ребенок занимает определенное положение для лучшего отхождения мокроты и находится в таком положении в течение 10 минут.
Для удаления интоксикации из организма применяют энтеросорбенты: полисорб, энтеросгель. Из иммуномодуляторов назначаются иммунал, амиксин, и миелопид. Из немедикаментозной терапии пациенту проводится иглотерапия или гомеопатия.
Особой диеты нет, но рекомендуется употреблять жидкую калорийную пищу, которая будет способствовать выведению мокроты и токсинов из организма. Во время обострения бронхита ребенок должен принимать как можно больше жидкости. После периода обострения рекомендуется курортное лечение на морском побережье на 1 или 2 месяца.
Профилактика
В период обострения бронхита и после него родители ребенка должны следить за обстановкой дома, чтобы воздух был чистым и свежим. Запрещается курение в доме и все что может вызвать аллергические реакции у ребенка. Показана домашняя гимнастика, закаливание. Рекомендуется повышать иммунитет с помощью витаминов, диеты и физических упражнений. Рекомендован отдых на природе на свежем воздухе.
Гиперреактивность бронхов как один из ведущих патофизиологических механизмов в возникновении "рецидивов" бронхолегочных заболеваний у детей, перенесших пневмонию или ОРВИ
С.М. Гавалов
Новосибирская государственная медицинская академия
В статье представлена оригинальная точка зрения автора на значение гиперреактивности бронхов в возникновении рецидивов бронхолегочных заболеваний у детей. Двадцатилетний опыт наблюдения детей с гиперреактивностью бронхов с помощью клиника-функциональных показателей эуфиллиновой пробы и провокационных проб с ацетилхолином и гистамином позволяет выделить самостоятельный синдром гиперреактивности бронхов у реконвалесцентов, перенесших пневмонию и острые респираторные вирусные инфекции. Показана тесная взаимосвязь между наличием гиперреактивности бронхов и бронхиальной астмой.
В последние годы внимание все большего числа клиницистов-пульмонологов и патофизиологов привлекает гиперреактивность бронхов, которая является ведущим патофизиологическим механизмом развития бронхиальной астмы: степень гиперреактивности бронхов коррелирует с тяжестью заболевания. Вместе с тем распространенность гиперреактивности бронхов значительно выше, чем бронхиальной астмы [1]. Имеются данные о генетической детерминированности гиперреактивности бронхов [2]. В данной статье речь пойдет о частоте развития гиперреактивности бронхов у детей, перенесших пневмонии или ОРВИ, а также о возможных последствиях этого. Педиатры с этой проблемой практически не знакомы, что и побудило нас поделиться 20-летним опытом изучения различных аспектов гиперреактивности бронхов.
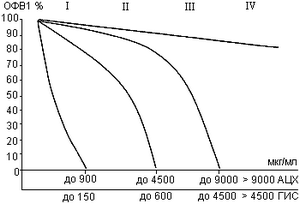
Гиперреактивность бронхов - это такое состояние ирритативных рецепторов бронхов, когда они резко реагируют бронхоспазмом и появлением сухих хрипов в легких (не всегда) на воздействие очень низких концентраций ацетилхолина, метахолина или гистамина, тогда как при нормальной реактивности бронхов указанные медиаторы в тех же концентрациях не вызывают никаких реакций. По характеру начала бронхоспазма на воздействие различных концентраций ацетилхолина и гистамина выделены следующие группы пороговой чувствительности (ПЧ)* к этим веществам (рис. 1).
I - высокая ПЧ, II - средняя ПЧ, III - умеренная ПЧ, IV - нормальная ПЧ (здоровье)
Пороговой чувствительностью (ПЧ) считают наименьшую дозу вещества, которая вызывает уменьшение ОФВ1 и ЖЕЛ на 20% и более, появление сухих хрипов в легких (не всегда).
Рис. 1. Варианты гиперреактивности бронхов в ответ на ингаляцию ацетилхолина (АЦХ) и гистамина (Гис).
С 1972 г. объектом нашего внимания стали часто и длительно болеющие дети. У многих из них в течение года наблюдались по 5-8 и более эпизодов повторных заболеваний респираторной системы. В выдвинутой нами гипотезе [3] допускалось, что у части детей, перенесших пневмонию или ОРВИ, развивается гиперреактивность бронхов, которая может быть рассмотрена как один из ведущих патофизиологических механизмов в развитии повторных заболеваний респираторной системы.
Возможный механизм развития гиперреактивности бронхов при вирусной инфекции представлен в табл. 1. В условиях измененной пороговой чувствительности бронхов различные факторы внешней среды неспецифического характера (температура вдыхаемого воздуха, загрязнение воздуха, изменение метеоситуации, физическая нагрузка, пассивное курение) могут быть триггерами, способствующими появлению симптомокомплекса, сходного с воспалением (одышка, кашель, сухие и влажные хрипы), что обусловливает диагностические ошибки, так как врачи такое состояние трактуют как рецидив инфекционного заболевания. В этой связи детям необоснованно и многократно назначаются антибиотики [3-5].
Таблица 1. Механизмы развития синдрома гиперреактивности бронхов при вирусной инфекции
Воздействие вирусного агента на слизистую оболочку дыхательных путей
Гомеопатические приоритеты в лечении бронхиальной астмы
Свою монографию «Бронхиальная астма» Б. Федосеев и Г.П. Хлопотова [1] начинают со знаменательной фразы: «Наиболее типичным для больных бронхиальной астмой (БА) является их чрезвычайная нетипичность в отношении этиологии и патогенеза при кажущейся общности для всех случаев клинических проявлений этой болезни». Между тем в лечении любых форм БА в последние годы возобладало широкое, безудержное применение ингаляционных и неингаляционных глюкокортикоидов. Известно, к каким тяжелым осложнениям приводит длительная стероидная терапия: кандидоз, язва желудка, сахарный диабет, артериальная гипертензия, остеопороз, подавление иммунитета и др.
В настоящее время активно расшифровывается процесс морфологической перестройки эпителия дыхательных путей: утолщение базальной мембраны, гиперплазия и гипертрофия бокаловидных и серозных желез, гиперпродукция вязкого бронхиального секрета с десквамированным эпителием, эозинофилами и лимфоцитами, что создает условия для образования слизистой пробки и закупорки бронхиол. Чем сильнее повреждение базальной мембраны и гипертрофия гладких мышц бронхов, тем тяжелее протекает болезнь мышечная масса может возрастать на 200% и более. Этот процесс морфологической перестройки носит название ремоудилинга, при этом видоизменяется и функция многих клеток (эозинофилов, тучных клеток, миофибробластов и др.).
У больных с атопической астмой наблюдается двуфазный ответ на провокацию аллергеном. Ранний ответ опосредован IgE. Контакт аллергена или антигена с В-лимфоцитами IgE-антител сопровождается прикреплением к поверхности тучных клеток и базофилов. При последующем контакте с тем же аллергеном на поверхности этих клеток образуется комплекс антиген—антитело и тем самым стимулируется выброс накопленных внутриклеточных медиаторов, а также фактора, активирующего тромбоциты, простагландинов и лейкотриенов. Эти медиаторы действуют на гладкомышечные волокна дыхательных путей, сенсорные нейроны, кровеносные сосуды, железы, секретирующие слизь, а также на эндотелиальные и эпителиальные клетки, вызывая бронхоспазм, вазодилатацию, секрецию слизи, экссудацию плазмы и отек. Вследствие двуфазности снижение объемной скорости выдоха за 1 с держится от нескольких часов до суток. Состояние же гиперреактивности бронхов сохраняется несколько недель.

Вполне понятно, что лечебное вмешательство должно быть направлено не только на подавление аллергии, но и на регулирование процесса гипертрофии гладких мышц бронхов. Трофическими факторами гипертрофии гладких мышц бронхов являются гистамин, тромбин, тромбоксан, эндотелин, триптаза, интерлейкин 1 и др. Широко применяемые глюкокортикоиды практически не влияют на эти процессы. Исключением является продукция гистамина [2].То же можно сказать и об антагонистах Н1-рецепторов, которые воздействуют на это же звено патогенеза и не лишены побочных эффектов, в том числе тяжелых [3]. Их влияние на стабилизацию тучных клеток, антагонизм лейкотриенов, улучшение регуляции адренорецепторов, ингибирование аккумуляции эозинофилов при БА явно недостаточно.
Агонисты адренорецепторов применяются как для купирования приступов удушья, так и для лечения часто сопутствующих БА ринита, поллиноза и т. п. А.Г.Чучалин [2, 4, 5] указывает, что b2-агонисты—сальбутамол, беротек и другие — снимают явления бронхоспазма, но отек слизистой и продукция слизи могут даже усиливаться. Мало того, они сами провоцируют астматический статус вследствие блокады b-рецепторов при передозировке. За ними тянется длинный шлейф самых опасных осложнений вплоть до смертельных.
Необходимость использования антибиотиков при БА вообще сомнительна, так как обнаружение патогенной флоры в дыхательных путях еще не означает, что она обязательно участвует в провокации приступов удушья. Так, у трети больных атопической астмой высеваются пневмококк и палочка инфлюенцы, однако их этиотропность по отношению к БА сомнительна. У 2/3 больных, леченных антибиотиками, обнаруживают кандиды и другие проявления дисбиоза [1]. К тому же не вызывает сомнения высокая аллергенность антибактериальных препаратов.
Другие препараты, входящие в арсенал лечения БА — ксантины и даже «безобидные» муколитики — не лишены побочных свойств. Муколитики увеличивают количество жидкой фазы бронхиального секрета — вплоть до бронхореи, уменьшая турбулентность воздушного потока. При этом бокаловидные клетки продолжают продуцировать густой, вязкий секрет, и больной не чувствует облегчения [2]. Особенно проблематично применение при БА высокотоксичных цитостатиков.
В результате в арсенале врача для лечения БА остается не так уж много лекарственных средств. Существуют, однако и другие, альтернативные направления терапии, и все они являются холистическими, т.е. воздействуют на весь организм пациента. Это разгрузочно-диетическая терапия, ЛФК, специфическая десенсибилизация, галотерапия, иглорефлексотерапия и гомеопатия. Из них наибольшей эффективностью отличается гомеопатия. Дело в том, что она как нельзя лучше подходит для лечения прежде всего психосоматических страданий, к которым, без сомнения, относится и БА [6]. Приступ астмы сопровождается спазмом, страхом, избыточными реакциями по типу гиперергии, тахикардии, т.е. психосоматическими эквивалентами паники [7,8].
Гомеопатическому лечению подверглись 49 амбулаторных больных, из них БА тяжелого течения была у 12 человек, средней тяжести — у 12, легкого персистирующего течения — у 11, интермиттирующего течения — у 14 больных. Критерии тяжести БА определялись в соответствии с классификацией [2]. Мужчин было 24, женщин —25. Под нашим наблюдением и лечением находились также 19 детей в возрасте от 3 до 18 лет. Возраст остальных пациентов колебался от 15 до 67 лет. Необходимо отметить, что 6 больных астмой тяжелого течения длительно (в течение многих лет) получали стероиды.
Состав больных и результаты лечения представлены в таблице.
Состав больных и исходы лечения
Из 12 больных тяжелой БА ремиссия до трех лет наблюдалась у трех человек. Больная 58 лет после назначения Аурума 30 на фоне поддерживающей терапии полькортолоном значительно лучше стала переносить холод. У пяти больных БА средней тяжести не удалось добиться улучшения. Двое детей с легкой формой астмы отметили урежение приступов – от ежемесячных до двух раз в год, и они купировались без бронхолитиков. У больной 42 лет при полной ликвидации приступов сохранилась легкая одышка при чистке ковров. У всех остальных больных достигнута полная многолетняя ремиссия — от трех до десяти лет.
В итоге значительное улучшение по типу полной ремиссии наблюдалось у 30 больных, небольшое улучшение — у 5, отсутствие эффекта — у 14. Неэффективность лечения отмечена у 8 больных тяжелой формой БА, что можно связать с многолетней гормональной терапией. Отсутствие улучшения у пяти больных БА средней тяжести и у одного больного с персистирующим легким течением БА можно объяснить развитием необратимой обструкции бронхов или неточным подбором конституционального препарата.
Наилучший эффект получен у детей: все они либо не получали гормонотерапии, либо получали краткие курсы при приступе или развитии астматического статуса.
В качестве конституциональных препаратов применялись такие лекарственные средства, как Сульфур, Амбра, Апис, Силицея, Медорринум, Купрум, Псоринум, Арсеникум, Туберкулинум, Кониум, Калиум карбоникум и бихромикум, Каустикум и др.
В качестве примера можно привести успешное избавление больной 48 лет сразу от двух заболеваний — бронхиальной астмы и артериальной гипертензии после двукратного назначения Игнации 200 с интервалом в месяц. У большинства больных приступов астмы не наблюдается от 3 до 10 лет, что можно расценивать как выздоровление.
Таким образом, сопоставление результатов различных методов лечения показывает, что применение гомеопатии у определенной категории больных БА совершенно оправдано. Одновременно у них наступает выздоровление или значительное улучшение сопутствующих заболеваний: ринита, поллиноза, холецистита, миомы матки и т. д. Гомеопатическая терапия может применяться при сезонных острых респираторных заболеваниях, для профилактики тяжелых осложнений и прогрессирования БА. В дополнение к современным стандартам лечения БА или при их безуспешности гомеопатическая терапия может быть предложена как альтернатива, особенно в педиатрической практике и гериатрии.
Литература
- Федосеев Г.Б. Хлопотова Г.П. Бронхиальная астма. М: Медицина 1988 269 с.
- Чучалин А.Г. Медников Б.Л. Бронхиальная астма: руководство для врачей России. Concilium medicum. 2000 2: 11 — 20.
- Геппе Н.И. Антагонисты Н-рецепторов в лечении бронхиальной астмы у детей. Concilium medicum 2000 2: 414 — 417.
- Чучалин А.Г. Хронические обструктивные болезни легких. М: Медицина 2000 274 с.
- Чучалин А.Г. Бронхиальная астма. М: Медицина 1985 158 с.
- Ганеман С. Органон врачебного искусства. Пер. с англ. А. Высочанского, О. Высочанской. М: Атлас 1992 204 с.
- Глаз В.Г. Лечение бронхолегочных заболеваний и неспецифической этиологии у детей гомеопатическими средствами.М. Медицина 1989 235 с .
- Кёлер Г. Гомеопатия. Пер. с нем. М: Медицина 2000 606 с.
Атопическая бронхиальная астма
Атопическая бронхиальная астма обусловлена гиперреактивностью бронхов при вдыхании аллергена, что приводит к спазму бронхов, скоплении слизи и отеку слизистой оболочки, что приводит к удушью и приступообразному кашлю.
Специфическими аллергенами являются пыльца, шерсть животных, домашняя пыль, плесень, пищевые продукты, яд насекомых или другие аллергены.
Существует наследственная предрасположенность к атопической бронхиальной астме, как и к другим атопическим заболеваниям.
Неспецифические факторы
Неспецифические факторы у лиц с повышенной реактивностью бронхов могут провоцировать приступ удушья, среди них наиболее часто: меловая пыль, стекловолокно, табачный дым, раздражающие газы и аэрозоли (лак для волос), а также холодный воздух, туман, физическая нагрузка и сильные эмоции.
Симптомы
Самый характерный симптом астмы – удушье на вдохе, также отмечают свистящие хрипы в грудной клетке, иногда слышимые на расстоянии, приступообразный кашель. Удушье часто возникает по ночам и при физической нагрузке.
Психоэмоциональный компонент астмы
Сильные эмоции, гнев, смех могут провоцировать приступ астмы. При этом астма является классическим психосоматическим заболеванием (таким же, как и язвенная болезнь двенадцатиперстной кишки), т.е болезнью, в развитии и проявлении которого являются значимыми психоэмоциональные факторы. Считают, что больным бронхиальной астмой свойственна тревожность и низкая способность в выражении своих эмоциональных переживаний (алекситимия).
Меры предосторожности и лечение
Необходимо избегать контакта с аллергеном, питаться простой и натуральной пищей.
При аллергии на домашнюю пыль необходимо часто менять и проветривать постельное белье, проветривать комнату, проводить сухую уборку, особенно мягкой мебели и ковров.
Больным астмой рекомендуется заниматься спортом. Физические упражнения помогают не только контролировать свое состояние, но и тренировать дыхание. Лучше всего заниматься спортом на свежем воздухе, но избегать переутомления.
Лечение бронхиальной астмы сложно и должно обязательно проводиться под наблюдением врача.
В лечении бронхиальной астмы легкой степени, особенно у детей, эффективна гомеопатия.
С точки зрения гомеопатии, к развитию атопической бронхиальной астмы может привести неправильное лечение аллергического ринита и других аллергических заболеваний, в частности, при злоупотреблении средствами от насморка или гормональными мазями при атопическом дерматите.
Расторгуев Д.В. врач-гомеопат
Ссылка из раздела: Врачи-гомеопаты - авторы статей
Источники:
, , ,
Следующие материалы:
27 июля 2024 года
Комментариев пока нет!
 Нервный тик у ребенка лечение форум
Нервный тик у ребенка лечение форум Ранняя коррекционно педагогическая помощь детям с ограниченными возможностями здоровья
Ранняя коррекционно педагогическая помощь детям с ограниченными возможностями здоровья От аллергии для детей до года
От аллергии для детей до года Пониженный тонус мышц у ребенка лечение
Пониженный тонус мышц у ребенка лечение Денежная компенсация детям войны санкт петербург
Денежная компенсация детям войны санкт петербург Аденоиды у детей причины по ведам
Аденоиды у детей причины по ведам