Скарлатина у детей симптомы и лечение профилактика фото осложнения
Скарлатина у детей: фото, симптомы, лечение, профилактика
Скарлатина у детей – это заболевание бактериальной природы. Заражению, в большей мере, подвержены дошкольники и дети раннего школьного возраста, а пик заболеваемости приходится на осеннее-зимний период, на время, когда проявляют свою активность и возбудители других стрептококковых инфекций (ангины, стрептококковой пневмонии ).
Причины скарлатины у детей
Возбудителем скарлатины у детей является грамположительный бета-гемолитический факультативно-аэробный стрептококк группы А, а ее источниками – больные люди и бессимптомные носители заболевания. Больные скарлатиной представляют максимальную опасность в первые дни после заражения: риск передачи инфекции становится минимальным спустя 3 недели после проявления специфических признаков болезни.
Основными путями заражения скарлатиной являются:
Стрептококк попадает в организм ребенка сквозь слизистую оболочку зева, носоглотки, половых органов или сквозь поврежденную кожу. В области внедрения возбудителя образуется местный очаг инфекции со специфическими некротическими проявлениями. Микроорганизмы, размножающиеся в этом очаге, выделяют в кровь вредные вещества, способствующие развитию общей инфекционной интоксикации.
В отдельных случаях возбудитель попадает прямо в кровь больного ребенка. Это приводит к поражению болезнетворными микроорганизмами иных внутренних органов, тканей (слухового аппарата, лимфоузлов, тканей височной кости, мозговых оболочек и др.), и формированию в них гнойного воспалительного процесса.
Симптомы скарлатины у детей
Продолжительность инкубационного периода скарлатины – от 1 до 10 суток. Болезнь начинается остро и проявляется в виде:
В первый или во второй день после заражения на щеках, лбу, висках, боках, сгибательных поверхностях рук, стопах, ладонях и бедрах больного ребенка появляется характерная мелкоточечная сыпь. В некоторых местах происходит слияние элементов сыпи в одну сплошную эритему. Следует заметить, что в носогубном треугольнике сыпь не появляется: в этой зоне, напротив, отмечается побледнение кожи.
Чаще всего, на 4-5 сутки после заражения состояние ребенка заметно улучшается, симптоматическая картина болезни становится менее выраженной, сыпь бледнеет и, со временем, полностью исчезает, оставляя за собой шелушение на кожных покровах.
Традиционное лечение скарлатины у детей
Лечение скарлатины у детей производится на дому: в стационар помещаются только больные с осложненными формами течения болезни. Больному ребенку назначают щадящую диету, десятидневный постельный режим и курс приема поливитаминов.
Для этиотропного (то есть, направленного на устранение причины заболевания) лечения применяются следующие препараты:
Санацию очага инфекции производят при помощи полосканий горла водным раствором фурацилина.
Лечение скарлатины у детей народными средствами
Традиционное лечение скарлатины у детей может быть дополнено применением следующих народных средств:
Прогноз при скарлатине у детей
Ввиду того, что современной медициной разработан целый ряд медикаментозных препаратов, успешно подавляющих стрептококковые инфекции, скарлатина, в подавляющем большинстве клинических случаев, имеет благоприятный прогноз. В редких случаях болезнь, протекающая в токсико-септической форме, может вызвать осложнения.
Профилактика скарлатины у детей
Основными мерами профилактики скарлатины у детей являются:
Детей, не болевших скарлатиной и контактировавших с больными лицами, не пускают в в школы, детские дошкольные учреждения, в кружки и в спортивные секции в течение недели с момента последнего контакта.
Народные целители рекомендуют в профилактических целях включать в ежедневный рацион малыша 5-6 плодов обыкновенного можжевельника. Кроме этого, предотвратить заражение скарлатиной помогают закаливающие процедуры: плавание, контрастный душ, воздушные ванны и гимнастические упражнения.
Скарлатина у взрослых: симптомы, признаки, лечение скарлатины у взрослых
Скарлатина – это распространенное заболевание бактериальной природы, поражающее преимущественно ротоглотку. В последние годы наблюдается резкий спад общего уровня заболеваемости и уменьшение тяжести проявлений этой болезни: в четырех клинических случаях из пяти скарлатина развивается и проходит практически бессимптомно.
В подавляющем большинстве клинических случаев у взрослых скарлатина протекает в стертой форме, характеризующейся слабой интоксикацией, умеренным воспалением зева и бледной, скудной, кратковременной сыпью. Однако иногда заболевание принимает сложное течение и может сопровождаться развитием токсико-септического шока. Такой тип скарлатины чреват опасными осложнениями для взрослого человека.
Причины скарлатины у взрослых
Возбудителем скарлатины у взрослых является бета-гемолитический грамположительный стрептококк группы А. При этом, первостепенным источником инфекции может стать либо больной человек, либо человек, являющийся бессимптомным носителем инфекции.
В большинстве случаев заражение происходит бытовым или воздушно-капельным путем, однако при попадании стрептококка на пищевые продукты может происходить и алиментарная передача инфекции. Возбудитель может попадать в человеческий организм сквозь слизистую оболочку носоглотки, зева, половых органов или через травмированные кожные покровы.
В зоне проникновения инфекции формируется локальный очаг воспаления. Размножающиеся в нем микроорганизмы начинают активно выделять в кровь больного человека токсины, вызывающие развитие общей интоксикации. При этом наличие вредного вещества в крови влечет за собой расширение кровеносных сосудов, питающих кожные покровы, а это, в свою очередь, способствует появлению на коже зараженного человека специфической сыпи. В тех же случаях, когда вредоносные микроорганизмы попадают непосредственно в кровь больного, появляется высокий риск воспалительного поражения иных тканей и внутренних органов.
Симптомы скарлатины у взрослых
Инкубационный (скрытый) период скарлатины у взрослых может длиться, в зависимости от обстоятельств, от 3 до 7 суток. Характерными признаками этого недуга являются:
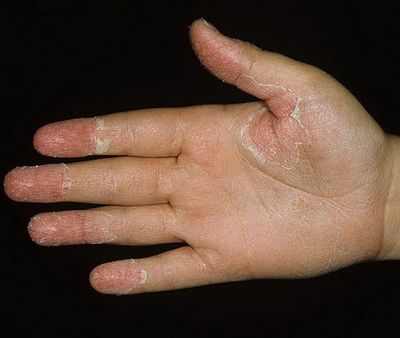
Как правило, сыпь сохраняется на коже в течение недели, а затем полностью пропадает, не оставляя после себя пигментных пятен. Спустя две недели у больного начинает шелушиться кожа: сначала на шее и в подмышечных складках, а вслед за тем – и по всему телу. На подошвах и ладонях отмечается наиболее интенсивное шелушение: здесь кожа сходит крупными пластами.
Диагностика скарлатины у взрослых
В большинстве случаев диагностирование скарлатины у взрослых проводят на основании ярко выраженной специфической клинической картины заболевания. Однако при развитии осложнений недуга пациенту может понадобиться профессиональная консультация кардиолога, а также электрокардиограмма и проведение ультразвукового сканирования сердца, почек. При подозрении на отит больного направляют на прием к отоларингологу.
Лечение скарлатины у взрослых
Пациентов с легкой формой скарлатины лечат в домашних условиях: отправке в стационар подлежат лишь больные с осложненными формами течения болезни. Человеку, заразившемуся скарлатиной, назначают постельный режим, как минимум, на семь дней, обеспечивают ему полный покой и непрерывный приток свежего воздуха.
В связи с тем, что в первые дни после заражения пациент чувствует боль при глотании, ему рекомендуют соблюдать щадящую диету. В частности, больному советуют увеличить частоту приема пищи до шести раз в день и стараться включать в свой рацион только полужидкие или жидкие блюда. При этом, на время болезни из меню должны быть исключены острые соусы, приправы и пряности, чрезмерно жирные и соленые блюда, а также шоколад.
Основным препаратом для этиотропного лечения скарлатины у взрослых является пенициллин. В качестве резервных медикаментозных средств зачастую применяют цефалоспорины и макролиды первого поколения.
Санацию очага воспаления производят при помощи раствора фурацилина или водных настоев лекарственных трав:
При тяжелой интоксикации организма больному производят вливание (инфузию) растворов гемодеза или глюкозы. Всевозможные кардиологические сбои корректируют соответствующими медикаментами (например, эфедрином, кордиамином или камфарай).
Прогноз при скарлатине
Достижения современной медицины позволяют легко справляться с любыми стрептококковыми инфекциями, и со скарлатиной в том числе. Почти во всех случаях прогноз этого заболевания благоприятный. Осложнения могут возникнуть только при тяжелом течении болезни с развитием ее септико-токсической формы.
Профилактика скарлатины у взрослых
Общие профилактические меры, позволяющие предотвратить активное распространение скарлатины, подразумевают под собой своевременное выявление зараженных людей, бессимптомных носителей инфекции и их должную изоляцию в стационарных медицинских учреждениях или на дому. Выписка госпитализированных больных осуществляется не ранее, чем на десятый день после проявления специфических признаков недуга. При этом в рабочие коллективы лица, перенесшие скарлатину, могут возвращаться не ранее, чем через три недели со дня обнаружения первых симптомов заражения.
Корь – профилактика, признаки, лечение
медицинский редактор сайта Мама.ру
Корь - это высококонтагиозное (чрезвычайно заразное) острое вирусное заболевание. В основном корью болеют непривитые дети, посещающие детские учреждения. Подростки и взрослые, ранее не болевшие и не получившие вакцину против кори, также остаются чрезвычайно восприимчивыми к этой инфекции.
Как происходит заражение корью?
Источником инфекции является больной корью человек с момента появления первых признаков болезни до пятого дня от начала высыпаний. В случае заражения, после контакта с больным проходит от 7 до 17 дней, прежде чем болезнь проявится (инкубационный период).
Корь - это воздушно-капельная инфекция. Вирус попадает в организм через слизистые оболочки верхних дыхательных путей и глаз от больного корью человека, который распространяет его
при дыхании, разговоре, чихании и кашле.
Вирус кори очень летуч - с потоком воздуха он может попадать в соседние помещения и даже на другие этажи здания через окна, вентиляцию, замочные щели, - поэтому заразиться можно, просто находясь в одном доме с заболевшим. При этом вирус быстро погибает во внешней среде, поэтому распространение инфекции через предметы (постельное белье, одежду, игрушки), а также через третьих лиц, контактировавших с больным, практически невозможно. Помещение, где находился больной корью, достаточно проветрить, чтобы в нем можно было находиться без риска заразиться, дезинфекция не нужна.
Как протекает заболевание корь?
Болезнь начинается остро: ребенок жалуется на сильную головную боль, слабость, температура может повышаться до 40ºC, аппетит отсутствует. Вскоре появляются насморк, кашель - обычно сухой, мучительный, или лающий - при ларингите. Горло у ребенка красное, отечное, шейные лимфоузлы увеличены.Характерно воспаление слизистой оболочки глаз - конъюнктивит. Его проявления при кори ярко выражены: глаза краснеют, появляется слезотечение, светобоязнь, впоследствии появляется гнойное отделяемое. На второй-третий день болезни на нёбе появляются розовые точечные высыпания (энантема), а на слизистой оболочке щек, десен и губ - характерные для кори крошечные белесоватые пятнышки (пятна Бельского–Филатова–Коплика). И то, и другое можно увидеть до появления сыпи на теле.
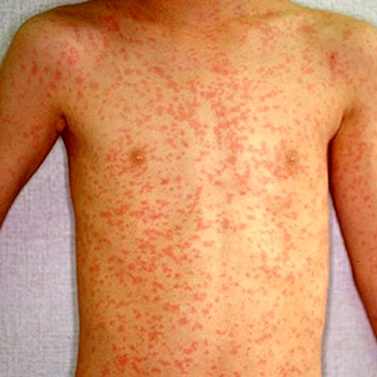
На 4-5 день болезни появляется сыпь - сначала на коже головы, за ушами, на лице. На следующий день она распространяется на туловище, еще через день - на руки и ноги. Коревая сыпь представляет собой обилие мелких красноватых пятнышек и пузырьков, которые имеют тенденцию к слиянию и образованию более крупных пятен. В период появления сыпи состояние ребенка резко ухудшается - снова подскакивает температура, усиливаются катаральные явления (насморк, кашель), обостряется конъюнктивит. Ребенок вялый, отказывается от еды, спит беспокойно.
Если нет осложнений, то с четвертого дня от начала высыпаний наступает улучшение состояния. Сыпь либо исчезает совсем, либо сменяется пигментацией и участками шелушения кожи. Исчезновение сыпи происходит в порядке, обратном ее появлению. У ребенка нормализуется температура, проходят катаральные явления - он постепенно выздоравливает.
Возможные осложнения
В наши дни при своевременно начатом грамотном лечении осложнения при кори бывают нечасто. Большинство детей (в отличие от взрослых) переносят эту болезнь без последствий. Осложнения чаще возникают у детей до года, маловесных и аллергиков .

Течение болезни может осложняться поражением дыхательной системы: ларингитом, трахеитом, бронхитом, пневмонией глаз - конъюнктивитом, блефаритом пищеварительной системы - диспепсии воспалением среднего уха - отитом или слуховой трубы - евстахеитом. У маленьких детей часто бывает стоматит.
Самые тяжелые осложнения кори, которые, к счастью, встречаются кране редко, затрагивают головной мозг - менингит и энцефалит.
Лечение и уход
Неосложненную корь лечат дома, обязательно под наблюдением врача. При тяжелом течении болезни, развитии осложнений, возможна госпитализация.
Врач назначает ребенку лечение, которое помогает справиться с симптомами болезни и поддержать иммунитет: витамины А и С, жаропонижающие средства на основе парацетамола или ибупрофена таблетки или микстуры для облегчения кашля антигистаминные средства сосудосуживающие капли в нос капли и мази для глаз и т.д. Антибиотики назначаются только при присоединении вторичной инфекции и развитии осложнений (отит, бронхит, пневмония и др.).
В комнате, где находится больной ребенок, необходимо ежедневно делать влажную уборку. Проветривания должны быть как можно чаще. Шторы лучше держать задернутыми, так как при кори наблюдается светобоязнь. Постельное белье и пижама больного ребенка должны быть свежими. Ребенка надо часто и много поить простой водой, компотами, морсами. Еда должна быть легкой, щадящей: кисломолочные продукты (кефир, йогурт, простокваша) овощные супы овощные и фруктовые пюре отварное протертое мясо (нежирная телятина, курица, индейка).
После перенесенной кори ребенок очень ослаблен: какое-то время он может чувствовать себя не слишком хорошо, плохо есть, капризничать, быстро уставать. Его иммунная система еще минимум два месяца остается чрезвычайно восприимчивой к любой инфекции. Надо стараться оберегать его от излишних контактов, нагрузок, стрессов, переохлаждения и т.д. Большое внимание стоит уделить его питанию. посоветоваться с врачом по поводу приема витаминов.
Профилактика кори
У человека, переболевшего корью, на всю жизнь сохраняется иммунитет к этой инфекции - случаи повторных заболеваний единичны.
Дети до 6 месяцев, особенно находящиеся на грудном вскармливании. болеют корью крайне редко.
Основной способ профилактики этой инфекции - активная иммунизация. В России вакцинация против кори проводится детям в возрасте 12 месяцев, ревакцинация - в шесть лет. Иммунизация против кори также проводится ранее не привитым и не болевшим корью подросткам в возрасте 15-17 лет и взрослым в возрасте до 35 лет.
Тому, кто контактировал с больным корью, и при этом ранее не болел и не привит против этой инфекции, возможно проведение пассивной иммунизации. Введение иммуноглобулина в течение первых дней после контакта может защитить от болезни или обеспечить более легкое ее течение (митигированная корь).
В детских дошкольных учреждениях карантин устанавливается для ранее не болевших корью и не привитых детей на 17 дней от начала контакта.
Митигированная корь
Младенцы, получившие от матери антитела против кори, дети и взрослые, привитые против кори, или прошедшие пассивную иммунизацию иммуноглобулином, все равно могут заразиться и заболеть. Однако, в этих случаях корь протекает нетипично и значительно легче - без высокой температуры, обильной сыпи и без осложнений. Такая корь называется “митигированная”.
Корь во время беременности
Если будущая мама заболеет корью, возможны выкидыш или преждевременные роды. Ребенок может родиться маловесным и даже (по неподтвержденным данным) с пороками развития.
Вакцинацию или ревакцинацию против кори нужно проводить женщинам, не имеющих противокоревых антител, минимум за месяц до зачатия, во время беременности ее проводить нельзя.
Если беременная женщина, не имеющая иммунитета против кори, контактировала с больным, в течении первых дней после контакта возможно проведение пассивной иммунизации иммуноглобулином.
Ссылки по теме:
Видео о кори
euronewsscience - Корь - забытая опасность
Корь: фото, симптомы и лечение у детей, профилактика
Корь принадлежит к разряду острых инфекционных болезней и вызывается специфическим видом вируса. Характерной чертой является высокий индекс контагиозности. Этот фактор провоцирует частые эпидемии среди населения.
При этом недуге происходит воспаление слизистых верхних дыхательных путей, сильное повышение температуры, характерная сыпь по всему телу.
Несмотря на то, что корь традиционно считают так называемой «детской» болезнью, она представляется большую угрозу для здоровья и жизни больного. Поэтому в этой статье мы поговорим про корь у детей: симптомы, лечение, а также профилактику и фото начальной стадии.
Как передается корь
Непосредственным возбудителем кори у детей и взрослых является особый РНК-вирус, принадлежащий к семейству парамиксовирусов. Данный вирус редко выживает вне человеческого организма и имеет слабую сопротивляемость перед вредными факторами внешней среды.
В частности, на него действует высокая температура, облучение, воздействие химических веществ. В условиях комнатной температуры вирус сохраняется на протяжении максимум 2 суток. Если температуры ниже нуля, то его жизнеспособность значительно увеличивается и иногда составляет несколько недель.
Во внешнюю среду возбудитель кори попадает с капельками мокроты и слизи, которые выделяет больной во время чиханья или кашля. Здоровый человек может подхватить вирус как от больного, так и от человека, который уже заражен, но вирус еще не активировался. Причем самую большую опасность для окружающих несут именно те люди, у которых болезнь находится в инкубационной стадии. По истечении 5 дней с момента, когда появилась первая сыпь, человек становится не заразным.
Корью болеют преимущественно дети. При этом, новорожденные до 3 месяцев жизни защищены от вируса особым видом иммунитета – касторальным. Он формируется у тех детей, чьи матери когда-то переболели данной болезнью и их организм выработал к ней специфические антитела. Если недугом болеет беременная женщина, то вирус, как правило, поражает также и плод и несет при этом большую угрозу для беременности.
Симптомы кори у детей
Инкубационный период кори, при котором отсутствуют признаки болезни, длится примерно 10 дней. После этого постепенно начинают проявляться характерные симптомы кори.
У взрослых начинается все со слабости и вялости, нарушения сна и аппетита, также резко повышается температура – иногда до 39-40 градусов и выше. У детей данная симптоматика протекает в более легкой форме.
С первого дня болезни у больных отмечается наличие сильного насморка и сухого кашля. Также происходит поражение слизистых. В частности, у больных диагностируют отечность век и коньюктивит.
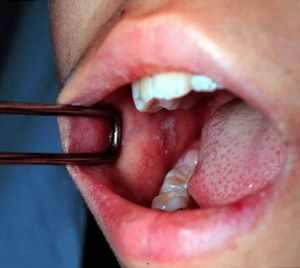
Кроме того наблюдается гиперемия зева, на внутренней стороне щек и деснах появляются белые пятна с красной каймой. Их называют пятнами Бельского-Филатова-Коплика и считают одной из характерных признаков кори. Фото ниже:
По истечении примерно 5 дней болезнь переходит в новую стадию. На коже больного начинают появляться высыпания. Сыпь при кори носит название корьевой экзантемы. Она выглядит как россыпь мелких папул, которые часто сливаются между собой. У взрослой части населения сыпь более выраженная, в тяжелых случаях появляются геморрагические элементы.
При кори высыпания распространяются в определенном порядке. В первый день она начинает покрывать волосистую часть голову, область около ушей, небольшие элементы появляются также на лице, шее, груди. На следующий день высыпания распространяются на все туловище и плечи. В течение 3-го дня сыпь поражает ноги и нижнюю часть рук, а вот высыпания в зоне лица начинают бледнеть.
Сыпь у больных корью детей сохраняется около 7-10 дней (у взрослых дольше), при этом вызывая сильный зуд. На последнем этапе болезни она пропадает, оставляя после себя пигментацию.
Читайте также, краснуха и паротит. симптомы и лечение.
Лечение кори
На сегодняшний день, к сожалению, не существует специфического лечения кори у детей или взрослых. Врачебная помощь заключается лишь в том, чтобы максимально облегчить симптомы. Если болезнь протекает стандартно, то человека, больного корью, не госпитализируют. Однако, его нужно пометить в изолированную комнату и свести к минимуму общение с другими людьми до того времени, пока болезнь не перестанет быть заразной.
Ребенку или взрослому обеспечивают строгий постельный режим и диету на основе питательной пищи, которая легко усваивается. А чтобы снизить интоксикацию, рекомендуется пить как можно больше жидкости.
При наличии высокой температуры, лихорадочных состояниях, можно принять жаропонижающие препараты: парацетамол или ибупрофен. А вот аспирин и его аналоги лучше не употреблять, так как замечено, что у больных корью они могут спровоцировать болезнь Рея.
Также рекомендовано использование антигистаминных лекарств, которые облегчат зуд кожных покровов. Кожу следует ежедневно обрабатывать кремом или раствором синтетического танина (промышленное название - Деласкин). Воспаленные глаза рекомендуется промывать крепкой чайной заваркой. Если диагностировали коньюктивит, то необходимо применение капель на основе какого-либо антибиотика, например, левомицетина.
Благодаря исследованиям, удалось установить, что у людей, больных корью, значительно снижается количество витамина А и С в организме. Это может спровоцировать дальнейшие осложнения болезни. Именно поэтому важно проводить также и витаминотерапию. При осложнениях назначают дополнительную схему лечения. Она зависит от такого, какой орган или система организма пострадали.
Видео по теме: "Симптомы и лечение кори у детей - Школа доктора Комаровского"
Смотрите также, фото ветрянки начальная стадия.
Осложнения кори
В подавляющем большинстве случаев корь протекает доброкачественно. Наибольшую опасность для здоровья и жизни пациента составляют осложнения, которые часто появляются в результате данной болезни.
В первую очередь корь дает осложнение на верхние дыхательные пути. Чаще всего развивается круп, бронхиолит, бронхит. трахеит. ларингит. но они, как правило, переносятся легко. Более тяжелым осложнением является пневмони я, особенно ее опасная разновидность - интерстициальная гигантоклеточная пневмония. Она отличается появлением инфильтратов и многоядерных клеток в тканях легких и тяжелым течением.
Заболевание может вызвать изменения со стороны кровеносной системы. Так, по истечению нескольких дней после болезни у пациентов нередко фиксируют пурпуру, тромбоцитопению, кровотечение в полости рта, внутренних органах.
Тяжелейшим осложнением кори является корьевой энцефаломиелит. Он зачастую появляется через 4-5 дней после начала высыпаний. У больного усиливаются головные боли, высокая температура провоцирует лихорадку. Со временем ситуация осложняется, происходит очаговое поражение головного или спинного мозга, больной впадает в кому. Именно энцефаломиелит чаще всего становится причиной летального исхода при этом недуге.
Корь представляет серьезную опасность для еще не рожденного ребенка. В зависимости от срока беременности, плод может погибнуть или родиться недоношенным.
Читайте также, прививка: корь, краснуха, паротит - когда делать, реакция, осложнения.
Профилактика кори
Прогноз при кори, которая протекает в не осложненном виде, в большинстве случаев благоприятный. Однако коварность данной болезни заключается как раз в том, что она приводит к тяжелым последствиям.
Надо заметить, что легче всего корью болеют дети школьного возраста. Тяжелее всего его переносят взрослые, грудные дети и пожилые люди, у которых заболевание редко проходит без осложнений.
Учитывая степень осложнений, возможных при заболевании, есть резон провести профилактическую вакцинацию, которая поможет избежать заболевания. На сегодняшний день вакцина от данного заболевания входит в программу обязательной вакцинации многих стран мира. Детей вакцинируют два раза. Первый раз в возрасте до 12 месяцев, и второй раз – в возрасте до 6 лет.
Также проводится экстренная профилактика кори, но в этом случае используют не ослабленный штамм вируса, а иммуноглобулин. Его вводят не привитому человеку в случае возникновения эпидемиологической ситуации.
Источники:
, , ,
Следующие материалы:
27 июля 2024 года
Комментариев пока нет!
 Сульфацил натрия при насморке у ребенка
Сульфацил натрия при насморке у ребенка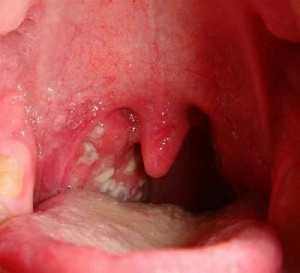 Можно купать ребенка при температуре 37 3
Можно купать ребенка при температуре 37 3 Лечение кариеса без сверления зубов у детей
Лечение кариеса без сверления зубов у детей Упражнения при близорукости для детей видео
Упражнения при близорукости для детей видео Ветрянка у детей до года
Ветрянка у детей до года Причины частого моргания глазами у ребенка
Причины частого моргания глазами у ребенка