Сепсис у детей раннего возраста
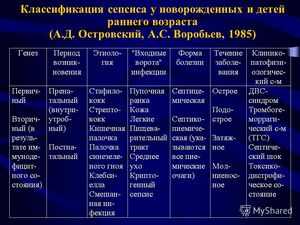
Критерии диагностики сепсиса у детей раннего детского возраста
Сепсис - общее инфекционное заболевание с наличием очагов гнойной инфекции и интоксикации, которое протекает на фоне пониженной иммунной реактивности организма (преходящего или генетически-обусловленного иммунодефицита). В диагностике сепсиса у детей имеет значение выявление симптомов инфицирования (антенатальный, интранатальный и постнатальный период), заболевания матери, генитальной патологии, нарушения родового акта (длительный безводный период и т. д.).
Клинические признаки
Выраженные общие симптомы болезни: интоксикация - бледно-серый или грязно-желтушный оттенок кожи, адинамия, мышечная гипотония, вялое сосание или отказ от груди, снижение массы тела, расстройство функции желудочно-кишечного тракта расстройство микроциркуляции и развитие геморрагического синдрома (возможны петехии или кровотечения) лихорадка увеличение лимфатических узлов, возможно увеличение печени и селезенки тахикардия, приглушенность сердечных тонов. Наличие нескольких очагов инфекции с однотипным возбудителем, последовательно возникающих и имеющих гематогенный генез.
Лабораторные признаки
Гематологические: лейкоцитоз с нейтрофильным сдвигом влево, токсическая зернистость нейтрофилов анемия повышение СОЭ Бактериологические - выявление положительной гемокультуры не менее двух раз с высевом однотипной патогенной микрофлоры. Серологические - реакция агглютинации (нарастание титра антител в 3-4 раза и более). Титр стафилококков выше 1. 100. Иммунологические - гипогаммоглобулинемия, отсутствие IgA, снижение синтеза IgG, снижение показателей неспецифического иммунитета.
Клиническая картина зависит от общих и очаговых симптомов и определяется двумя формами - септицемией и септикопиемией. Диагноз ставят с учетом проявления болезни, длительности течения и тяжести, по возможности, вынесения этиологии.
Дифференциальная диагностика проводится в зависимости от клинических проявлений с стафилококковой инфекцией, лейкозом, гемолитической болезнью, токсоплазмозом, галактоземией. Пример диагноза: Первичный сепсис (стафилококковый), септикопиемия (остеомиелит правого бедра, гнойный отит, двухсторонняя абсцедирующая пневмония). Острое течение. Период разгара.
Классификация сепсиса у детей раннего возраста (А. С. Воробьев, И. В. Орлов 1979)
Генез: первичный, вторичный (в результате иммунодефицита).
Этиология: стафилококк, стрептококк, кишечная палочка, палочка сине-зеленого гноя, смешанная, другие инфекционные факторы.
Входные ворота: пупочная ранка, кожа, легкие, пищеварительный тракт, среднее ухо, криптогенный сепсис.
Форма болезни: септицемическая, септикопиемическая (указать все очаги).
Течение: острое, подострое, затяжное, молниеносное.
Период болезни: начальный, разгар, репарация, дистрофический.
Литература: "Основы педиатрии" 1994 И. В. Прокопова
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ СЕПСИСА У ДЕТЕЙ.
Г.А. Самсыгина
Кафедра детских болезней № 1 РГМУ.
Сепсис до настоящего времени остаётся одним из самых грозных инфекционных заболеваний, требующих для своего лечения обязательного проведения антибактериальной терапии. К сожалению, в отечественной литературе отсутствуют достоверные данные о частоте сепсиса среди пациентов детского возраста. Это в значительной степени обусловлено отсутствием общепринятых диагностических критериев постановки диагноза «сепсис». Однако надо отметить, что в последние годы, особенно в хирургии, всё большее признание получают критерии диагноза, предложенные в 1995 году Bone с соавторами.
В структуре смертности новорожденных и детей раннего возраста сепсис, как причина смерти, в течение нескольких десятилетий занимает 4-5 места (в среднем 4-5 на 1000 живорожденных), а у детей более старшего возраста - 7-10 место. Показатели летальности при сепсисе также довольно стабильны и составляют 30-40 % всех случаев этого тяжелого заболевания.
Как уже отмечалось выше установление диагноза «сепсис» является основанием к обязательному назначению антибактериальной терапии, выбор которой определяется, прежде всего, этиологией процесса.
Этиология .
По этиологии сепсис представляет собой генерализованное инфекционное заболевание, обусловленное бактериальной или смешанной (бактериально-вирусной, бактериально-грибковой и т.д.), причем исключительно условно-патогенной, микрофлорой. У новорожденных и детей раннего возраста причиной сепсиса могут быть свыше 40 условно-патогенных микроорганизмов.
Характерна определенная взаимосвязь между условиями возникновения инфекции (внебольничный, госпитальный, на фоне иммунодефицита или гестационной незрелости), локализацией входных ворот или первичного септического очага и этиологией заболевания.

С течением времени наблюдается определенная эволюция этиологической структуры заболевания, тесно связанная с изменением объёма и характера медицинской активности и изменением преморбидного фона пациентов высокого риска (возрастание числа недоношенных новорожденных, в том числе детей с экстремально низкой массой тела, увеличение пациентов с иммуносупрессией и т.д.).
В настоящее время, начиная с середины 90-х годов ХХ века, роль грамположительных и грамотрицательных условно-патогенных микроорганизмов в этиологии сепсиса стала практически равнозначной. Это связано с возрастанием по сравнению с 80-ми – началом 90-х годов роли таких бактерий как Streptococcus spp. Staphylococcus spp. Enterococcus spp. Как правило, эти возбудители становятся причиной как внебольничного, так и госпитального сепсиса, развившегося в условиях терапевтических отделений.
В структуре грамотрицательных возбудителей сепсиса в настоящее время также произошли некоторые изменения. Возрастает роль неферментирующих грамотрицательных бактерий ( Pseudomonas spp .), К lebsiella spp. и Enterobacter spp. Как правило, эти возбудители выступают в роли возбудителя сепсиса у пациентов отделений реанимации и интенсивной терапии (ОРИТ), находящихся на искусственной вентиляции легких (ИВЛ) и парентеральном питании, онкогематологических и хирургических больных.
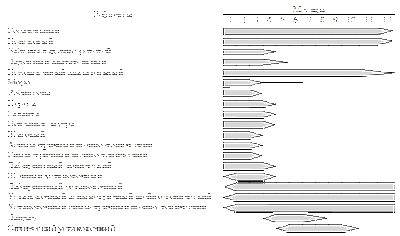
Локализация первичного септического очага существенно влияет на этиологию процесса. Например, известно, что в этиологии пупочного сепсиса ведущую роль играют стафилококк и кишечная палочка, а в этиологии кожного и риноконъюнктивального сепсиса – стафилококки, стрептококки и т.д. (таблица 1).
Таблица 1
Наиболее вероятная этиология сепсиса в зависимости от локализации первичного септического очага
Сепсис, симптомы и лечение сепсиса
С современной точки зрения сепсис является понятием по преимуществу клиническим и потому не может рассматриваться как заболевание определенной этиологии. Не характер возбудителя определяет клиническую, картину сепсиса, но состояние макроорганизма и его реактивность не присутствие бактерий и их токсинов в крови, а отношение к ним тканей организма определяет возможность развития сепсиса. Септическое состояние может развиться у ребенка раннего возраста при самых разнообразных заболеваниях, вызванных разными микробами, но далеко не всегда удается определить первичный инфекционный очаг. Течение всякого септического процесса зависит от взаимодействия постепенно меняющегося в своих свойствах микроба и меняющихся иммунобиологических свойств инфицированного организма и реактивности нервной системы. Микроб, проникший в ткань, приспособляется к местным условиям, приобретает новые биологические свойства и создает очаг, из которого постоянно поступают вещества, сенсибилизирующие организм.
Этиология и патогенез сепсиса
Анатомо-физиологические и иммунологические особенности детей раннего возраста, отсутствие у них способности образовывать клеточный барьер вокруг очага инфекции и в связи с этим тенденция к диффузному распространению патологического процесса объясняют частоту сепсиса и септических состояний у детей раннего возраста. Входными воротами являются пупочная рана, кожа, носоглотка, слизистые оболочки вообще, легкие, желудочно-кишечный тракт. Возбудителями являются стрептококки, пневмококки, стафилококки, микрококки, кишечная палочка и др. Выделить культуру возбудителя из крови удается далеко не всегда. Это объясняется тем, что микробы в крови не живут, не размножаются, а только время от времени циркулируют в крови, выделяясь из очага.
Типичные патологоанатомические изменения при сепсисе у грудных детей также не наблюдаются. Чаще всего бывает поражение сосудистой системы в виде васкулитов, эндартериитов, тромбофлебитов увеличения селезенки. Рыхлая соединительная ткань даст картину реактивной мобилизации ретикуло-эндотелиальных элементов, с понижением количества фибробластов и их альтерацией. Встречаются также явления дистрофического и дегенеративного характера в печени, почках. В отдельных случаях можно найти и в центральной нервной системе явления отека мозга, дегенеративные изменения в веществе мозга, пролиферацию невроглии и гнойно-эмболические фокусы.
Развития септического процесса нельзя понять без учета ведущей роли центральной нервной системы и тех или иных нарушений всего нервно-регуляторного механизма.
Симптомы сепсиса
Клиническая картина сепсиса у детей раннего возраста чрезвычайно разнообразна. Симптомы, характерные для сепсиса у взрослых или детей старшего возраста, могут быть у малых детей вовсе не выражены. Часто септическое состояние осложняется наслоением на него токсического состояния, что еще больше затрудняет диагностику.
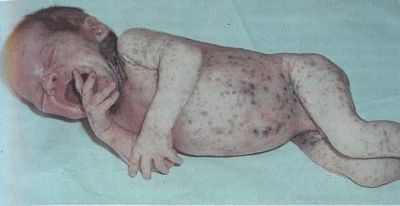
Можно различать острое течение сепсиса и подострое (хроническое) течение. При остром течении заболевание начинается высокой температурой, явлениями общей интоксикации, часто рвотой. поносами. судорогами. Повышение температуры упорно держится, часто в виде ремитирующей кривой, пропадает аппетит, вес ребенка падает, кожа принимает грязновато-желтушный колорит, появляются геморрагии и мелкие абсцессы на коже. В зависимости от преобладания тех или иных симптомов можно говорить о наслоении на сепсис желудочно-кишечного синдрома, легочного, менингеального, тифозного.
При подостро и хронически протекающем сепсисе картина развертывается медленно, и выявляется только часть вышеописанных симптомов. При этой форме развивается выраженная дистрофия, доходящая иногда до кахексии. Очень часто наблюдаются и более обильные геморрагии на коже. Кожа принимает еще более выраженный грязно-желтушный колорит. Довольно часто определяется увеличение селезенки и печени.
Со стороны центральной нервной системы в разгар септического состояния наблюдаются явления возбуждения, бреда, потери сознания. Со стороны вегетативного отдела нервной системы отмечается сдвиг в сторону ваготонии, но непостоянный и незакономерный. Вегетативный отдел нервной системы играет значительную роль в процессах иммуногенеза: симпатергическая фаза аллергической реакции способствует формированию фагоцитарного иммунитета, холинергическая фаза - гуморального иммунитета.
Со стороны крови отмечается лейкоцитоз нейтрофильного характера, с явным сдвигом влево, иногда моноцитоз, отсутствие эозинофилов, со стороны красных элементов крови - значительная анемия. Пунктаты костного мозга выявляют угнетение эритропоэза и раздражение лейкопоэза. Посевы из крови дают выделение микробов только в части случаев. Отрицательный посев еще не исключает диагноза сепсиса.
Специальными пробами можно доказать своеобразие реактивности мезенхимы, ферментативного аппарата, содержания витаминов, белкового состава крови и кислотно-щелочного равновесия.
При септическом состоянии довольно часто при жизни выявляются кожные абсцессы, гнойные отиты, мастоидиты, синуситы, артриты, миокардиты. перикардиты. плевриты. перитониты, пиурии.
Прогноз
Прогноз при сепсисе у детей раннего возраста серьезный. Прежде летальность при сепсисе доходила до 40-60%, в настоящее время в связи с новыми методами лечения она резко снизилась.
Лечение
Лечение сепсиса надо начинать возможно раньше и проводить довольно энергично при помощи инъекций пенициллина (по 15-25 тысяч ед. на 1 кг веса). Это лечение иногда приходится проводить 2-3 недели. Пенициллинотерапию можно дополнять назначением внутрь стрептоцида (по 0,2-0,3 3 раза в день) или сульфаниламидов (по 0,2 на 1 кг веса в сутки). В других случаях лучший эффект дает применение стрептомицина, левомицетина или синтомицина.
Очень полезны повторные трансфузии крови (по 40-60 мл). В упорных случаях применяют назначение внутривенно элларгола или в клизмах колларгола. Одновременно нужна и симптоматическая терапия: сердечные средства, возбуждающие аппетит, успокаивающие нервную систему, тепловые процедуры, полноценная диета, витамины.
Классификация детского сепсиса. Входные ворота сепсиса у детей
По срокам заражения различают сепсис внутриутробный и внеутробный, т. е. интранатальный и постнатальный.
В постнатальном периоде самым частым местом внедрения инфекции являются пупочные сосуды и пупочная ямка. Часто входными воротами служат кожа, легкие, реже — органы мочевыделения.
Исключительно редко у детей первых 3 мес жизни возникает отогечный сепсис. У новорожденных, особенно недоношенных, может развиваться кишечный сепсис.
В редких случаях входными воротами инфекции у новорожденных могут быть неповрежденные, легкопроницаемые слизистые оболочки конъюнктивы, дыхательных путей, желудочно-кишечного тракта, половых путей у девочек. У детей раннего и более старшего возраста источником сепсиса может быть также гематогенный остеомиелит, при котором иногда наблюдается бурное или молниеносное развитие заболевания. Нередко сепсис развивается из инфицированных тромбов вен после введения лекарственных и питательных растворов.
У детей старшего возраста сепсис может возникать при опухолевых процессах, при лечении нммунодепрессантами, при лейкозах, при ревматизме (наблюдения прошлых лет). Изредка сепсис развивается при гнойных пансинуситах, осложненных менингитом. В результате интенсивных лечебных воздействий на септический очаг входные ворота сепсиса могут не обнаруживаться (криптогенный сепсис).
Септический очаг чаще формируется в области входеных ворот инфекции.
Местная воспалительная реакция у новорожденных детей отличается меньшей интенсивностью, слабо выраженным экссудативным компонентом и относительно более выраженным альтеративным и продуктивным компонентом. В случаях преобладания продуктивных воспалительных изменений септический очаг обнаруживается с трудом, что чрезвычайно усложняет диагностику сепсиса. Продуктивные тканевые реакции особенно свойственны недоношенным детям, их тканевые реакции близки к тканевым реакциям плода.
Слабо выраженные воспалительные изменения в септическом очаге могут быть обусловлены не только особенноетями тканевой реакции незрелого организма, но могут возникать также в связи с длительным применением антибиотиков, которые угнетают воспалительную реакцию.
Основные клинико-анатомические формы сепсиса у детей — септицемия и септикопиемия. Реже развивается септический (бактериальный) эндокардит с острым или затяжным течением, преимущественно на фоне пороков развития сердца и сосудов, после операции на сердце. Иногда источником эндокардита являются инфицированные тромбы в подключичных венах после их катетеризации. У детей первых месяцев жизни, особенно недоношенных, в большинстве случаев развивается септицемия.
В клинических проявлениях и морфологических изменениях при септицемии преобладают признаки токсико-дистрофических процессов с глубокими нарушениями обмена веществ. Гиперпластические процессы с увеличением селезенки, лимфатических узлов отсутствуют или слабо выражены. Отсутствуют воспалительные изменения в виде регионарных лимфангитов, тромбофлебитов.
Слабо выражены клеточные иммунологические реакции — плазматизация, гиперплазия лнмфаденоидной ткани.
Наиболее постоянными анатомическими и морфологическими проявлениями септицемии у детей являются нарушения микроциркуляции с геморрагическим диатезом в виде точечных и пятнистых кровоизлияний в слизистые и серозные оболочки, в оболочки и вещество головного мозга, в легкие, иногда более массивные кровоизлияния в надпочечники с образованием гематом.
В паренхиматозных органах развивается преимущественно белковая дистрофия . В строме печени, почек, легких на фоне полнокровия и отека возникают пролиферативиые клеточные реакции, которые у новорожденных чаще всего проявляются по типу незрелой иммунологической реакции с инфильтрацией миелоэритроцитарными клетками.
В органах иммуногенеза возникают изменения в виде акцидентальной инволюции вилочковой железы вплоть до ее атрофии, редукции фолликулов и зародышевых центров селезенки, атрофии групповых лимфатических и солитарных фолликулов кишечника. Эти изменения свидетельствуют об угнетении функции органов иммунной системы при длительном течении и летальных исходах.
- Вернуться в оглавление раздела " гистология "
Оглавление темы "Кишечные инфекции у детей. Причины детского сепсиса":
Источники:
, , ,
Следующие материалы:
19 апреля 2024 года
Комментариев пока нет!
 Воспалены аденоиды у ребенка как лечить
Воспалены аденоиды у ребенка как лечить Турецкий язык для детей
Турецкий язык для детей Центры помощи детям с аутизмом барнаул
Центры помощи детям с аутизмом барнаул Простуда у ребенка 4 года чем лечить
Простуда у ребенка 4 года чем лечить Ребенок 10 месяцев температура 39 что делать
Ребенок 10 месяцев температура 39 что делать Обучение детей с умственной отсталостью на дому
Обучение детей с умственной отсталостью на дому