Гипотрофия у детей раннего возраста
Гипотрофия у новорожденных и детей раннего возраста: симптомы, классификация, лечение
Очень часто у детей наблюдается патологическое нарушение питания, которое сопровождается маленьким по сравнению с нормами приростом массы тела по отношению к возрасту и росту. Если данное отставание составляет более 10%, диагностируется гипотрофия, которая чаще всего проявляется до 3-ёх лет.

В педиатрии данное заболевание рассматривается как самостоятельный вид дистрофии. Так как гипотрофия у детей раннего возраста сопровождается очень серьёзными нарушениями в организме (сбой обменных процессов, снижение иммунитета, отставание речевого и психомоторного развития), важно своевременно выявить заболевание и начать лечение.
Причины заболевания
Правильно выявленные причины гипотрофии помогут врачам назначить оптимальное в каждом конкретном случае лечение. К патологическому расстройству питания ребёнка могут привести факторы пренатального или постнатального периода.
ВНУТРИУТРОБНАЯ ГИПОТРОФИЯ
ВНЕУТРОБНАЯ ГИПОТРОФИЯ
Все эти причины детской гипотрофии тесно взаимосвязаны, оказывают непосредственное влияние друг на друга, формируя таким образом порочный круг, ускоряющий прогрессирование заболевания. Например, из-за неправильного питания начинает развиваться гипотрофия, одновременно её усилению способствуют частые инфекционные заболевания, что приводит, в свою очередь, к нарушению питания и потере веса ребёнком.
Классификация
Существует специальная классификация гипотрофии у детей в зависимости от дефицита массы тела.
- Обычно выявляется гипотрофия 1 степени у новорождённых (в 20% всех младенцев), которую диагностируют, если отставание ребёнка в весе составляет на 10–20% меньше возрастной нормы, но при этом показатели роста абсолютно нормальны. Родителям не стоит переживать при таком диагнозе: при своевременном уходе и лечении малыш выправляется в весе, особенно при грудном вскармливании.
- Гипотрофия 2 степени (средняя) — это снижение веса уже на 20–30%, а также заметное отставание роста (примерно на 2–3 см).
- Гипотрофия 3 степени (тяжёлая) характеризуется дефицитом массы, превышающим 30 % возрастной нормы, и значительным отставанием в росте.
Выше перечисленные три степени гипотрофии предполагают разные симптомы и методы лечения.
Симптомы детской гипотрофии
Обычно симптомы гипотрофии у новорождённых определяются уже в роддоме. Если же болезнь приобретённая, а не врождённая, внимательные родители по некоторым признакам даже дома смогут понять, что их ребёнок болен. Симптоматика зависит от формы недуга.
При выявлении гипотрофии у ребёнка проводится углубленное обследование для уточнения причин заболевания и соответствующего лечения. Для этого назначаются консультации детских специалистов — невролога, кардиолога, гастроэнтеролога, генетика, инфекциониста. Проводятся различные диагностические исследования (ЭКГ, УЗИ, ЭхоКГ, ЭЭГ, копрограмма, биохимический анализ крови). На основании полученных данных уже назначается терапия.
Лечение заболевания
Амбулаторно проводится лечение гипотрофии I степени у детей раннего возраста, стационарно — II и III степеней. Основные мероприятия направлены на:
При своевременном лечении заболевания I и II степени прогноз благоприятный, а вот при гипотрофии III степени в 50 % случаев отмечается летальный исход.
Методы профилактики
Профилактика гипотрофии у детей предполагает еженедельный осмотр у педиатра, постоянную антропометрию и коррекцию питания. О предупреждении такого страшного заболевания нужно думать ещё во время вынашивания малыша:
После рождения крохи важную роль играют:
Услышав такой диагноз, как гипотрофия, родители не должны опускать руки. Если обеспечить ребёнку нормальные условия режима, ухода и питания, быстрое и эффективное лечение возможных инфекций, тяжёлых форм можно избежать.
Гипотрофия
О хронической недостаточности питания у детей раннего возраста или гипотрофии говорят, когда масса тела грудного ребенка отстает от его роста и ее значение меньше, чем необходимо для соответствующего возраста. Болезнь характеризуется истощением детского организма, уменьшением подкожно-жирового слоя. Ребенок тает на глазах: проявляется худоба, отмечаются вялость мускулатуры, бледность кожи, нарушение теплового обмена.
Существуют три степени заболевания: при 1-й степени гипотрофии потеря веса равна 20% от нормы, 2-я степень - до 40%, 3-я степень - более 40%. При этом врачи выделяют врожденное и приобретенное заболевание.
Гипотрофия новорожденных
Врожденная гипотрофия новорожденных является следствием нарушения развития плода в результате различных осложнений беременности (токсикозы, угроза выкидыша, нефропатия, многоводие, острые заболевания и обострения хронических болезней во время беременности и пр.), патологических изменений плаценты и пуповины, внутриутробного инфицирования.
Немаловажную роль в причине появления заболевания играют неправильное питание беременной женщины, физические и нервно-психические перегрузки, несоблюдение режима дня, вредные факторы на производстве, употребление алкоголя и курение. В результате нарушается доставка плоду кислорода и питательных веществ от материнского организма, что и ведет к развитию болезни.
Приобретенная гипотрофия новорожденного возникает, как правило, при неправильном вскармливании ребенка, вследствие острых и хронических заболеваний желудочно-кишечного тракта, в первую очередь, инфекционных, в результате дефектов ухода, режима и воспитания. Все это приводит не только к недостаточному поступлению в организм малыша белков, жиров, углеводов, энергетических веществ, но и к плохому их усвоению.
Лечение гипотрофии
Комплексное лечение гипотрофии включает в себя общий массаж, лечебную гимнастику, воздушные ванны, диету, хвойные ванны, УФ-облучение.
Первостепенную роль в лечении гипотрофии играет правильно подобранная диетотерапия. Она обязательно должна быть индивидуальной и зависеть от тяжести заболевания. Сложность вскармливания ребенка с гипотрофией состоит в том, что для успешного излечения малышу необходимо повышенное количество основных пищевых веществ.
В то же время устойчивость желудочно-кишечного тракта больного ребенка к пищевым нагрузкам снижена, и при усиленном питании легко может наступить полное расстройство пищеварения, что еще более усугубит тяжесть заболевания. Поэтому диетотерапия должна назначаться только врачом-педиатром. Задача же родителей - строго выполнять все его рекомендации.
При 1-й степени гипотрофии ребенок может находиться дома. Ему следует давать суточный объем такой пищи, которую он должен был бы получать при нормальной для своего возраста массе тела, но не за шесть, а за семь приемов. Сцеженное грудное молоко или молочную смесь рекомендуется подслащивать: чайная ложечка сахара на 200 мл готовой смеси. Если ребенок уже получает каши, немного сахара кладут и туда. Во фруктовый прикорм хорошо ввести бананы. Врач назначает витамины и ферменты.
Детей со 2 - 3 -й степенью заболевания помещают в стационар на время, пока организм не приспособиться нормально переносить пищу. Это достигается уменьшением объема еды и увеличением количества кормлений. Одновременно проводятся: медикаментозное лечение (стимуляторы обмена,ферменты, витамины) и внутривенные вливания компонентов крови. После этого дети начинают получать обезжиренное молоко. Со временем, если позволяют возраст и состояние, в их рацион вводят творог, мясо, желток, рыбу. Если этот этап проходит хорошо, диету немного дополняют сахаром и кашей, а затем сливками и сливочным маслом. Следить за количеством и характером пищи при тяжелых гипотрофиях должен врач.
В больнице малыши находятся в светлых просторных помещениях, по возможности в отдельных палатах-боксах с регулярно кварцуемым подогретым, но не перегретым воздухом. При отсутствии лихорадки и при наличии теплой погоды несколько раз в день проводятся прогулки на улице или на веранде. Ребенка нужно как можно чаще держать на руках обязательны гимнастика и массаж в случае отсутствия противопоказаний, детей купают в теплой воде.
Признаками эффективного лечения гипотрофии являются появление у ребенка положительных эмоций, нормализация аппетита, а также состояния кожи и мягких тканей, ежедневное увеличение массы тела на 20-25 г, восстановление утраченных двигательных и психических навыков и приобретение новых, и кроме того, улучшение процесса переваривания пищи.
Профилактика гипотрофии - это:
Гипотрофия у детей
Гипотрофия у детей
Гипотрофия у детей – дефицит массы тела, обусловленный нарушением усвоения или недостаточным поступлением питательных веществ в организм ребенка. В педиатрии гипотрофия, паратрофия и гипостатура рассматриваются как самостоятельные виды хронического расстройства питания у детей – дистрофии. Гипотрофия является наиболее распространенным и значимым вариантом дистрофии, которому особенно подвержены дети первых 3-х лет жизни. Распространенность гипотрофии у детей в различных странах мира, в зависимости от уровня их социально-экономического развития, колеблется от 2-7 до 30 %.
О гипотрофии у ребенка говорят при отставании массы тела более чем на 10% по сравнению с возрастной нормой. Гипотрофия у детей сопровождается серьезными нарушениями обменных процессов, снижением иммунитета, отставанием психомоторного и речевого развития.
Причины гипотрофии у детей
К хроническому расстройству питания могут приводить различные факторы, действующие в пренатальном или постнатальном периоде.
Внутриутробная гипотрофия у детей связана с неблагоприятными условиями, нарушающими нормальное развитие плода. В пренатальном периоде к гипотрофии плода и новорожденного могут приводить патология беременности (токсикоз. гестоз. фетоплацентарная недостаточность. преждевременные роды ), соматические заболевания беременной (сахарный диабет. нефропатии. пиелонефрит. пороки сердца. гипертония и др.), нервные стрессы, вредные привычки, недостаточное питание женщины, производственные и экологические вредности, внутриутробное инфицирование и гипоксия плода.
Внеутробная гипотрофия у детей раннего возраста может быть обусловлена эндогенными и экзогенными причинами. К причинам эндогенного порядка относятся хромосомные аномалии и врожденные пороки развития, ферментопатии (целиакия. дисахаридазная лактазная недостаточность. синдром мальабсорбции и др.), состояния иммунодефицита, аномалии конституции (диатезы ).
Экзогенные факторы, приводящие к гипотрофии у детей, делятся на алиментарные, инфекционные и социальные. Алиментарные влияния связаны с белково-энергетическим дефицитом вследствие недостаточного или несбалансированного питания. Гипотрофия у ребенка может являться следствием постоянного недокармливания, связанного с затруднением сосания при неправильной форме сосков у матери (плоские или втянутые соски ), гипогалактией. недостаточным количеством молочной смеси, обильным срыгиванием, качественно неполноценным питанием (дефицитом микроэлементов), плохим питанием кормящей матери и пр. К этой же группе причин следует отнести заболевания самого новорожденного, не позволяющие ему активно сосать и получать необходимое количество пищи: расщелины губы и неба (заячья губа. волчья пасть ), врожденные пороки сердца. родовые травмы. перинатальные энцефалопатии. пилоростеноз. ДЦП. алкогольный синдром плода и пр.
К развитию приобретенной гипотрофии склонны дети, болеющие частыми ОРВИ. кишечными инфекциями. пневмонией. туберкулезом и др. Важная роль в возникновении гипотрофии у детей принадлежит неблагоприятным санитарно-гигиеническим условиям – плохому уходу за ребенком, недостаточному пребыванию на свежем воздухе, редким купаниям, недостаточному сну.
Классификация гипотрофии у детей
Таким образом, по времени возникновения различают внутриутробную (пренатальную, врожденную), постнатальную (приобретенную) и смешанную гипотрофию у детей. В основе развития врожденной гипотрофии лежит нарушение маточно-плацентарного кровообращения, гипоксия плода и, как следствие, нарушение трофических процессов, приводящих к задержке внутриутробного развития. В патогенезе приобретенной гипотрофии у детей ведущая роль принадлежит белково-энергетическому дефициту вследствие недостаточного питания, нарушения процессов переваривания пищи или всасывания питательных веществ. При этом энергетические затраты растущего организма не компенсируются пищей, поступающей извне. При смешанной форме гипотрофии у детей к неблагоприятным факторам, действовавшим во внутриутробном периоде, после рождения присоединяются алиментарные, инфекционные или социальные воздействия.
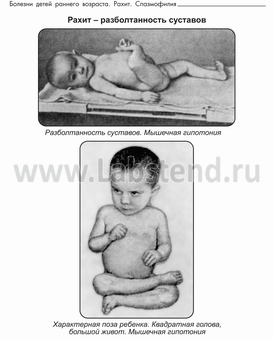
По выраженности дефицита массы тела у детей различают гипотрофию I (легкой), II (средней) и III (тяжелой) степени. О гипотрофии I степени говорят при отставании ребенка в весе на 10-20% от возрастной нормы при нормальном росте. Гипотрофия II степени у детей характеризуется снижением веса на 20-30% и отставанием роста на 2-3 см. При гипотрофии III степени дефицит массы тела превышает 30 % от долженствующей по возрасту, имеется значительное отставание в росте.
В течении гипотрофии у детей выделяют начальный период, этапы прогрессирования, стабилизации и реконвалесценции.
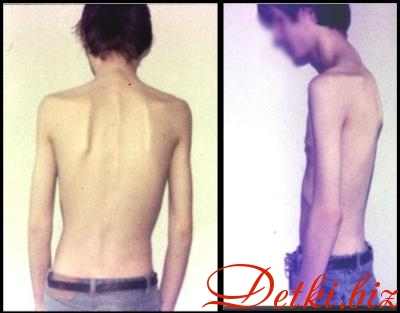
Симптомы гипотрофии у детей
При гипотрофии I степени состояние детей удовлетворительное нервно-психическое развитие соответствует возрасту может иметь место умеренное снижение аппетита. При внимательном осмотре обнаруживается бледность кожных покровов, снижение тургора тканей, истончение толщины подкожно-жирового слоя на животе.
Гипотрофия II степени у детей сопровождается нарушением активности ребенка (возбуждением или вялостью, отставанием моторного развития), плохим аппетитом. Кожные покровы бледные, шелушащиеся, дряблые. Отмечается снижение мышечного тонуса, эластичности и тургора тканей. Кожа легко собирается в складки, которые затем плохо расправляются. Подкожно-жировой слой исчезает на животе, туловище и конечностях на лице – сохранен. У детей часто обнаруживается одышка, артериальная гипотония и тахикардия. Дети с гипотрофией II степени часто страдают интеркуррентными заболеваниями - отитом. пневмонией, пиелонефритом.
Гипотрофия III степени у детей характеризуется резким истощением: подкожно-жировой слой атрофируется на всем туловище и на лице. Ребенок вял, адинамичен практически не реагирует на раздражители (звук, свет, боль) резко отстает в росте и нервно-психическом развитии. Кожные покровы бледно-серого цвета, слизистые оболочки сухие и бледные мышца атрофичны, тургор тканей полностью утрачен. Истощение и обезвоживание приводят к западению глазных яблок и родничка, заострению черт лица, образованию трещин в углах рта, нарушению терморегуляции. Дети склонны к срыгиванию, рвоте, поносам. урежению мочеиспускания. У детей с гипотрофией III степени часто отмечаются конъюнктивиты. кандидозный стоматит (молочница), глоссит. алопеция. ателектазы в легких, застойные пневмонии. рахит. анемии. В терминальной стадии гипотрофии у детей развивается гипотермия, брадикардия. гипогликемия.
Диагностика гипотрофии у детей
Внутриутробная гипотрофия плода, как правило, выявляется при УЗИ-скрининге беременных. В процессе акушерского УЗИ определяются размеры головки, длина и предполагаемая масса плода. При задержке внутриутробного развития плода акушер-гинеколог направляет беременную в стационар для уточнения причин гипотрофии.
У новорожденных детей наличие гипотрофии может выявляться неонатологом сразу после рождения. Приобретенная гипотрофия обнаруживается педиатром в процессе динамического наблюдения ребенка и контроля основных антропометрических показателей. Антропометрия у детей включает оценку параметров физического развития: длины, массы, окружности головы, груди, плеча, живота, бедра, толщины кожно-жировых складок.
Лечение гипотрофии у детей
Лечение постнатальной гипотрофии I степени у детей проводится амбулаторно, гипотрофии II и III степени — в условиях стационара. Основные мероприятия включают устранение причин нарушения питания, диетотерапию, организацию правильного ухода, коррекцию метаболических нарушений.
Диетотерапия при гипотрофии у детей реализуется в 2 этапа: уточнение переносимости пищи (от 3-4 до 10-12 дней) и постепенное увеличение объема и калорийности пищи до физиологической возрастной нормы. Реализация диетотерапии при гипотрофии у детей базируется на дробном частом кормлении ребенка, еженедельном расчете пищевой нагрузки, регулярном контроле и коррекции лечения. Кормлением детей с ослабленным сосательным или глотательным рефлексами проводится через зонд.
Медикаментозная терапия при гипотрофии у детей включает назначение ферментов, витаминов, адаптогенов, анаболических гормонов. При гипотрофии тяжелой степени детям производится внутривенное введение белковых гидролизатов, глюкозы, солевых растворов, витаминов. При гипотрофии у детей полезны массаж с элементами ЛФК. УФО .
Госпитализация с диагнозом &ldquoгипотрофия у детей&rdquo
Гипотрофия у детей раннего возраста
Болезнь характеризуется истощением организма, истончением подкожно-жирового слоя в результате нарушения функций желудочно-кишечного тракта, перенесенных инфекционных заболеваний и др. Ребенок худеет, отмечается вялость мускулатуры, бледность кожи, нарушение теплового обмена. Гипотрофия — наиболее частое проявление хронической недостаточности питания у детей раннего возраста (неправильное вскармливание и уход, частые заболевания и т.д.).
Выделяют три степени гипотрофии: при I степени — потеря веса составляет до 20% от нормы, при II — до 40% и при III — более 40%.
Kомплексное лечение включает общий массаж, лечебную гимнастику (ЛГ) (см. рис. Примерный комплекс ЛГ для детей раннего возраста), воздушные ванны, диету, хвойные ванны с температурой воды 36—37°С по 8—10 мин через день, УФ-облучение общее по замедленной схеме с 0,16 биодозы до 1,5—2 биодоз, курс — 15—20 облучений через день.
Примерный комплекс ЛГ для детей раннего возраста
1 — скользящие движения ногами, 2 — присаживание с отведенными руками, 3 — «парение» — лежа на животе, 4 — поочередное сгибание ног, 5 — сгибание и разгибание рук, 6 — отведение и скрещивание рук на груди, 7 — вставание, 8 — «парение» — на спине, 9 — поворот со спины на живот, 10 — ползание рефлекторное, 11 — присаживание (при поддержке за одну руку), 12 — самостоятельное присаживание, 13 — сгибание и разгибание ног, 14 — одновременное сгибание ног, 15 — ползание, 16 — приседание на корточки, 17 — приподнимание туловища за выпрямленные руки из положения лежа на животе, 18 — сгибание и разгибание рук, 19 — приподнимание из исходного положения лежа на спине, 20 — круговые движения руками
В комплексном лечении массаж занимает ведущее место (см. Массаж и лечебная гимнастика у детей от 0 до 7 лет ). Большое значение имеют также правильный уход, рациональное питание.
Задача массажа: улучшение и нормализация обменных процессов, функции желудочно-кишечного тракта, восстановление функции опорно-двигательного аппарата. Используют поглаживание, растирание и разминание всего тела. Во время процедуры ребенка надо чаще переворачивать со спины на живот и обратно. Массаж проводится 2—3 раза в день. Продолжительность 3—5 мин.
Источники:
, , ,
Следующие материалы:
24 апреля 2024 года
Комментариев пока нет!
 Дальнозоркость у годовалого ребенка
Дальнозоркость у годовалого ребенка Стоматит у детей метрогил дента
Стоматит у детей метрогил дента Зеленые сопли у ребенка 2 года чем лечить
Зеленые сопли у ребенка 2 года чем лечить Температура при аденоидах у ребенка
Температура при аденоидах у ребенка Ранняя коррекционно педагогическая помощь детям с ограниченными возможностями здоровья
Ранняя коррекционно педагогическая помощь детям с ограниченными возможностями здоровья Симптомы менингококковой инфекции у взрослых
Симптомы менингококковой инфекции у взрослых