Принципы лечения сепсиса у детей
Причины
Диагностика
Диагностика основывается на анализе симптомов (высокая температура, нарушение сердечного ритма (частота сердечных сокращений больше 90 ударов в минуту), частота дыхания (больше 20 в минуту), сниженное давление (верхнее — ниже 90 мм.рт.ст) и др.).
Профилактика сепсиса
Профилактика сепсиса основана на:Сепсис - понятие, причины, проявления, принципы лечения и профилактики
Проблема сепсиса сохраняется также остро, как и 2.5 тыс. лет назад, когда в IV веке д.н.э. Аристотель впервые ввел в практическую медицину термин «сепсис», и понимал под этим отравление организма продуктами гниения тканей.

Ежегодно в странах Западной Европы регистрируется более чем 500 000 случаев сепсиса с определенным постоянством регистрируются случаи с сепсисом среди женщин (акушерско-гинекологический), среди новорожденных в развивающихся странах все чаще приходится иметь дело с ВИЧ-инфицированными больными с развитием сепсиса отсутствие специфической профилактики сепсиса в силу различных возбудителей этого состояния.
Обращает на себя внимание:
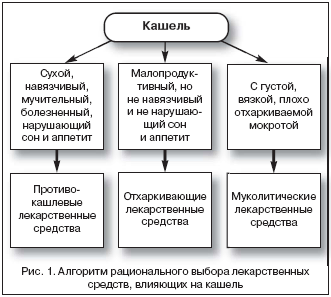
Что же такое сепсис?
Сепсис – это общий инфекционный процесс, который возникает в результате проникновения и распространения возбудителя из первичного очага в кровь с генерализацией процесса на фоне сниженной иммунологической реактивности организма (иммунодефицита).
В 1991 году впервые было введено такое понятие, как Синдром системного воспалительного ответа (ССВО = SIRS = Sistemic Inflamatory Response Syndrome) - универсальный ответ организма на воздействие сильных раздражителей, среди которых инфекция, травмы, ожоги, оперативные вмешательства, радиационные поражения. Выделение данного синдрома связано с образованием и высвобождением в кровоток биологически активных веществ (БАВ), влекущих за собой возникновение полиорганной недостаточности и критических состояний, с которыми приходится сталкиваться в отделениях интенсивной терапии (ОИТ).
Каковы причины развития сепсиса?
Септический шок
Возбудителями сепсиса могут быть многие патогенные и условно-патогенные бактерии. Их представители: семейство энтеробактерий – сальмонеллы, эшерихии, протей, клебсиелла, иерсинии, цитробактер и др Staphilococcus – aureus, epidermalis (в последние годы возрасла роль устоучивых к антибиотикам штаммов стафилококка) Streptococcus – pneumoniae, piogenes, faecalis Bacillae perfringens Синегнойная палочка
Грибы рода Candida М.б. простейшие.
В 6 до 13% случаев сепсис вызывается несколькими возбудителями. Это часто наблюдается на фоне выраженного иммунодефицита (лейкемия, иммуносупрессивная терапия), при чем летальность при этом в 2,5 раза выше, чем при наличии одного микроба.
Большую роль играют и характеристики микробов. Так, для грамм «-» сепсиса характерна склонность к нарушению микроциркуляции, снижению АД, снижению кислородной насыщаемости тканей и развитию септического шока в 20-25% случаев, часто развивается острая почечная недостаточность и летальность в 2 раза выше, чем при грамм «+» сепсисе. А вот для грамм «+» сепсиса характерна склонность к медленно текущим процессам с возникновением различных гнойных осложнений. Это связано с тем, что грамм «+» микробы способны оседать на клетках эндотелия сосудов, фиксироваться на сердечных клапанах, во внутренних органах и системах, суставах, костях и др. Летальность ниже.
Факторы риска развития сепсиса
Зная факторы риска можно прогнозировать возможность развития септического состояния у пациентов. Вот некоторые состояния и заболевания, предрасполагающие к развитию сепсиса:
Сепсис развивается при определенных условиях:
Клинические симптомы и проявления сепсиса
Для большинства больных сепсисом характерно:
А. Септический синдром . который включает в себя:
- Инфекционно-токсический синдром (температура и симптомы интоксикации слабость, потеря аппетита, головная боль, сердцебиение).
- Спленомегалию – увеличение селезенки наблюдается у большинства больных.
- изменения периферической крови – нейтрофильный лейкоцитоз с воспалительным сдвигом влево, увеличение СОЭ, гипохромная анемия.
В тяжелых случаях острые воспалительные изменения в крови могут отсутствовать, что является плохим признаком в плане прогноза, также как и наличие абсолютной лимфопении.
Б. Симптомы поражения различных органов и систем:
- высыпания на коже и слизистых оболочках (пустулы, везикула, геморрагическая сыпь)
- опорно-двигательного аппарата (моноартриты, полиартриты инфекционно-аллергического характера, остеомиелит)
- развитие септической пневмонии, при которой преобладают деструктивные процессы при слабовыраженной воспалительной реакцией, и на первый план выступают явления ДН: одышка, участие вспомогательной мускулатуры в акте дыхания, цианоз
- поражение сердечно-сосудистой системы (васкулиты, тромбофлебиты, эмболии, нарушение в системе гемостаза, нередко встречается эндокардит (при нем поражаются клапаны сердца как здоровые, так и измененные (склеротические изменения у пожилых, у лиц с ревматическими пороками)
- поражение органов пищеварения наблюдается крайне редко (возможно развитие энтероколитов, колитов с синдромом диареи в 60% случаев, возможно увеличение печени с нарушением ее функций
- поражение почек – чаще токсический нефроз или диффузный нефрит с развитием ОПН, что сопровождается микробурией ж) поражение ЦНС наблюдается не более чем в 2% случаев (гематоэнцефалический – серьезное препятствие для микроорганизмов).
Осложнения сепсиса: респираторный дистресс-синдром (дыхательная недостаточность), септический шок (гемодинамическая недостаточность), отек головного мозга.
Лабораторная диагностика сепсиса
- Изменения общего анализа крови: анемия, лейкоцитоз чаще нейтрофильный со сдвигом влево, увеличение СОЭ. Прогноз неблагоприятен: лейкопения с абсолютной лимфопенией (иммунный паралич).
- Экспресс-диагностика сепсиса по прокальцитонину (PCT-Q) - одному из воспалительных медиаторов. Исследуют сыворотку крови.
- 0,05 нг/мл. &rarr норма
- 2 нг/мл &rarr повышенная вероятность наличия бактериального сепсиса
- 10 нг/мл &rarr тяжелый сепсис с развитием синдрома полиорганной недостаточности.
- Изоляция возбудителя из кровь, моча, кал, отпечатки – мазки, жидкости из полостей и т.п. методом посева на среды. Длительность – 6-10 дней.
Принципы терапии сепсиса. Лечение сепсиса
I. Организационно-режимные мероприятия (госпитализация больного в стационар, обеспечение тщательного ухода за больным (санация полости рта, поддержание гигиены, профилактика пролежней), обеспечение полноценного питания пациенту.
II. Этиотропная терапия (антибактериальная) . Принципы: антибиотики назначается эмпирически (препараты широкого спектра действия) до прихода результатов антибиотикограммы выделенного возбудителя далее назначаются к терапии препараты узкой направленности с учетом очага поражения и симптомов болезни.
Стафилококковая септицемия
Для стартовой терапии используются цефалоспорины III-IV поколений, полусинтетические пенициллины, фторхинолоны, иногда карбапенемы. Для дополнительной комбинированной терапии назначаются аминогликозиды, цефалоспорины I-II поколений, макролиды, тетрациклины, При подозрении на анаэробный сепсис &rarr метронидазол, при грибковом &rarr амфотерицин, флюконазол, флуцитозин.
Санация первичного очага - удаление гнойный материал или дренирование местного очага инфекции (постоянный в/в или мочевой катетер, в брюшную полость, малый таз, паранефральное пространство).
Повышение иммунологической активности макроорганизма - это применение специфических и неспецифических иммунопрепаратов, иммунокорректоров (с большой осторожностью) - антистафилококковая плазма, антистафилококковый гамма-глобулин, человеческий гамма-глобулин, пентаглобин, антиэндотоксиновая плазма.
III. Патогенетическая терапия - направлена на детоксикацию организма, коррекцию нарушений гемостаза.
Профилактика сепсиса
Cвоевременное обращение за врачебной помощью при возникновении очагов воспаления, недопущения самолечения на дому антибактериальными препаратами, избегать переохлаждений, авитаминоза, трудоголизма с развитием синдрома усталости и, как следствие, иммунодефицита, диспансерное наблюдение больных с хроническими заболеваниями, своевременная терапия их обострений, соблюдение санитарно-эпидемиологического режима в отделениях во избежание внутрибольничных инфекций.
Наталья Быкова
Читайте еще материалы по теме:
статья размещена в номере 3/2 за октябрь 2008 года
Ф.С. Глумчер,Национальный медицинский университет имени А.А. Богомольца, г. Киев
Современные подходы к лечению сепсиса
Сепсис - одна из наиболее актуальных проблем медицины. Несмотря на огромное количество исследований во всем мире, на проведение которых затрачиваются колоссальные средства, летальность при тяжелом сепсисе и септическом шоке (СШ) остается высокой и при последнем достигает 40-60% [29]. Только в США ежегодно от сепсиса умирают до 215 тыс. человек, а расходы на лечение превышают 16,7 млрд долл. [1]. Необходимо учитывать, что сепсис является частым осложнением хирургической, акушерской и другой патологии и в перспективе можно ожидать только роста его распространенности. К факторам, способствующим возрастанию заболеваемости сепсисом в ближайшие десятилетия, относятся (Friedman et al. 1998):
старение населения, в результате которого увеличивается доля лиц, предрасположенных к развитию сепсиса
развитие некоторых медицинских технологий и подходов, среди которых наиболее важными следует считать активные методы терапии рака, приводящие к иммуносупрессии увеличение частоты использования инвазивных методов лечения и мониторинга. К этим факторам, по-видимому, также можно отнести расширение возможностей интенсивной терапии, позволяющее лечить все более и более тяжелых больных, у которых выше риск сепсиса, а также широкое распространение госпитальной инфекции.
Поэтому совершенствование терапии больных с сепсисом, особенно с тяжелой его формой и СШ, является важной проблемой мирового здравоохранения.
Согласно современному определению, принятому на согласительных конференциях 1992 и 2001 гг. Общества медицины критических состояний (SECM), Европейского общества интенсивной терапии (ATS) и Общества хирургической инфекции (SIS), сепсис - это синдром системного воспалительного ответа с наличием инфекционного очага. В основе сепсиса лежит индуцированная инфекцией системная воспалительная реакция организма, которая во многих случаях может играть даже большую роль в повреждении организма и развитии полиорганной недостаточности, чем сама инфекция [9].
Исходя из этиопатогенеза, основными составляющими лечения сепсиса являются.
1) санация инфекционного очага
2) рациональная антибиотикотерапия
3) терапия, направленная на поддержание баланса между воспалительными и противовоспалительными реакциями в организме
4) поддерживающая терапия, направленная на поддержание жизненно важных функций при тяжелом сепсисе и СШ.
Рассмотрим подробнее все четыре компонента.
Санация инфекционного очага
Санация инфекционного очага - краеугольный камень в лечении сепсиса. Никакие, даже самые мощные антибиотики и другие методы терапии не будут эффективными при отсутствии или недостаточной санации инфекционного очага [30]. Дренирование и промывание (лаваж) очага должны быть адекватными, что предполагает полное выведение из него гнойного содержимого (санацию). Механическое промывание представляется даже более важным, чем местное применение антибиотиков и антисептиков. При необходимости своевременно должно проводиться хирургическое вмешательство. При этом тяжесть состояния не должна быть противопоказанием к выполнению даже полостных операций, поскольку альтернативы активной хирургической тактике нет, несмотря на то что агрессивная санация может сопровождаться развитием СШ. Санация септического очага не ограничивается только хирургической санацией, но и, например, предполагает санацию трахеобронхиального дерева при септической пневмонии с помощью фибробронхоскопии и других методов. Гноя в очаге быть не должно. Только следуя этому принципу можно прервать прогрессирование системного воспаления и улучшить прогноз лечения пациента с тяжелым сепсисом.
Рациональная антибиотикотерапия
Наряду с санацией инфекционного очага ключевую роль в успешном лечении больных с сепсисом играет антибиотикотерапия. Адекватная антибактериальная терапия должна начинаться как можно раньше после диагностирования сепсиса у пациента. Основной вопрос заключается в выборе адекватных антибиотиков. Вначале, то есть до получения результатов бактериологического исследования патологического материала из инфекционного очага, используется так называемый эмпирический принцип выбора антибиотика(ов). Как показывают данные многочисленных исследований [7], начальная неадекватная антибиотикотерапия значительно повышает летальность у больных с тяжелым сепсисом, практически не улучшая или даже ухудшая результаты по сравнению с отсутствием антибиотикотерапии вообще. При бактериемии, вызванной штаммами P. aeruginosa со сниженной чувствительностью к пиперациллину/тазобактаму, эмпирическая терапия этим препаратом ассоциировалась с повышением смертности [27]. Подобные результаты публикуют и другие авторы [13]. Несмотря на риск неадекватного выбора антибиотика, запаздывание c началом рациональной антибиотикотерапии также значительно ухудшает прогноз. Так, по данным Lodise et al. [18], задержка антибиотикотерапии приблизительно на 2 дня достоверно увеличивает риск 30-дневной смертности у больных с инфекциями крови.
Каким же образом можно повысить вероятность адекватного эмпирического выбора антибиотика и своевременно начать антибиотикотерапию? Крайне важно знать основные патогены, вызывающие сепсис. Так, представители грамотрицательной микрофлоры (Enterobacteriaceae, Pseudomonas) являются основными возбудителями сепсиса в 40% случаев, грамположительной (S. aureus, Еnterococcus, Рneumococcus) - в 30%, полимикробной - в 16%, грибы - в 6%. При этом врач должен иметь хорошее представление о фармакодинамике и фармакокинетике применяемых антибактериальных препаратов и, прежде всего, спектре их действия. Не следует ожидать хорошего результата, если для терапии инфекции, вызванной преимущественно грамотрицательными бактериями, используются, например, гликопептиды.
Необходимы знания о преобладании той или иной патогенной микрофлоры в зависимости от локализации очага инфекции. Локализация инфекционного очага многообразна. Данные многоцентрового исследования, проведенного у 455 больных с сепсисом (Bernard et al. 1997), показывают, что легкие являются наиболее частой локализацией инфекции (47%), за ними следуют брюшная полость (15%) (желчный пузырь, толстая кишка) и мочевыводящие пути (10%), а также мягкие ткани в случае раневой инфекции (9%). Однако у относительно большой группы больных (до 30%) определить локализацию очага инфекции не представляется возможным (Wheeler, Bernard, 1999). Только у 28% пациентов с диагнозом сепсиса обнаруживается бактериемия. На рисунке 1 приведены сведения о преобладающих патогенах в зависимости от локализации инфекционного очага по данным отделений интенсивной терапии (ОИТ).
Важно постоянно мониторировать наличие и вид госпитальной инфекции в каждом конкретном стационаре и отделении. Особенно это касается ОИТ, гематологических и других отделений, где находятся больные с иммуносупрессией и высоким риском госпитальной инфекции. В некоторых случаях очень важные данные для выбора начального антибиотика может предоставить бактериоскопия материала, полученного из инфекционного очага. Приведем клинические примеры, подтверждающие важность этого исследования.
Больная Р. 15 лет, переведена в ОИТ клинической городской больницы № 17 г. Киева 24.05.2005 г. из пульмонологического отделения другой больницы г. Киева с диагнозом: двусторонняя сливная пневмония, острый респираторный дистресс-синдром (ОРДС) IV ст. (РаО2 /FiO2 = 69 мм рт. ст.), в крайне тяжелом состоянии. Длительность заболевания - 6 дней, 2 дня получала цефалоспорины 3-го поколения, затем - тиенам. Состояние продолжало ухудшаться. После поступления пациентка была экстренно переведена на искусственную вентиляцию легких (ИВЛ). Выполнена бактериоскопия мокроты. Обнаружена преимущественно грибковая микрофлора. Отменен тиенам, назначен флюконазол. В дальнейшем диагноз грибковой пневмонии (С. albicans) был подтвержден бактериологически. Через 8 дней с трудом удалось перевести больную на спонтанное дыхание. Исход - выздоровление, хотя в последующем возникла необходимость в удалении верхней и средней долей правого легкого.
Сепсис у детей раннего возраста: современные критерии диагноза и принципы лечения
В работе представлены современные данные о патогенезе сепсиса, роли микробного фактора в его развитии, клинические признаки системного воспалительного ответа, полиорганной недостаточности, критерии диагноза, подходы дифференциальной диагностики, современные принципы лечения, принципы антибактериальной терапии и использования современных иммунных препаратов.
Sepsis at children of early age:
modern criteria of the diagnosis and principles of treatment
In work modern data about pathogenesis of sepsis are presented, a role of the microbic factor in its development, clinical signs of the system inflammatory answer, polyorganic insufficiency, criteria of the diagnosis, approaches to differential diagnostics, modern principles of treatment, principles of antibacterial therapy and use of modern immune preparations.
В сознании многих поколений врачей представления о сепсисе ассоциированы с тяжелым недугом, имеющим фатальные последствия. Термин сепсис (Sepsis) в значении, близком к нынешнему пониманию, впервые был использован Гиппократом более двух тысяч лет назад. Он подразумевал под собой процесс патологического распада тканей, неизбежно сопровождающийся гниением, болезнью и смертью. И сейчас в начале XXI-го столетия сепсис, по-прежнему, остается одной из самых актуальных проблем современной медицины в силу неуклонной тенденции к росту заболеваемости и стабильно высокой летальности [1, 3, 5, 9, 10].
Накопление новой информации в области микробиологии, иммунологии, цито- и иммуногенетики позволило по-новому взглянуть на кардинальные звенья патогенеза септического процесса, а это в свою очередь породило пересмотр трактовки понятия сепсис, его классификации, диагностики и основных направлений терапии [1, 3, 5, 6, 7, 9, 10]. Основанием явились материалы Согласительной конференции обществ пульмонологов и реаниматологов США «Consensus Conference of American College of Chest Physicians/Society Critical Care Medicine (FCCP/SCCM), прошедшей в 1991 году, результаты которой были опубликованы в 1992 году. На ней были сформулированы и предложены для практического использования несколько понятий и определений - синдром системного ответа на воспаление (ССВО), синдром сепсиса, тяжелый сепсис и септический шок.
Таким образом, сепсис представляет собой генерализованную форму гнойно-воспалительной инфекции бактериальной природы, вызванную полиэтиологичной условно патогенной микрофлорой, основой патогенеза которой является бурное развитие системной воспалительной реакции, индуцированной инфекцией, неконтролируемый выброс эндогенных медиаторов воспаления и недостаточность механизмов, ограничивающих их повреждающее действие и развитие полиорганной недостаточности [1, 4, 9,10].
Что же составляет основу современной концепции сепсиса?
Основу современной концепции сепсиса составляет синдром системного ответа на воспаление (ССВО) (systemic inflammatory response syndrome - SIRS). Неконтролируемый выброс эндогенных медиаторов воспаления и недостаточность механизмов, ограничивающих их эффект, являются причинами органно-системных повреждений.
Этиология сепсиса. Наиболее широко распространены разновидности сепсиса, причиной которых являются условно-патогенные микроорганизмы-аэробы (грамположительные и грамотрицательные): стафилококки (S. epidermidis, S. aureus), стрептококки (Str. viridans), кишечная палочка, H. influenzae, пневмококк, синегнойная палочка, клебсиелла и др. Возбудителями сепсиса могут быть также абсолютно патогенные микроорганизмы: микобактерии, менингококки, брюшнотифозная палочка. Чаще сепсис развивается у иммунокомпреметированных больных при нозокомиальных (внутрибольничных - госпитальных) инфекциях, для которых характерна спонтанная необратимость инфекционного процесса. Именно эти инфекции протекают ациклично и, по современным представлениям, являются «истинным сепсисом».
Руководствуясь этиологическим принципом определения разновидностей сепсиса, можно выделять бактериальный и грибковый, грамотрицательный и грамположительный сепсис. Грамотрицательный сепсис клинически протекает более тяжело. При этой разновидности сепсиса чаще регистрируют признаки септикопиемии с множественными вторичными пиемическими очагами, чаще развивается септический шок, существенно выше показатели летальности.
Существует определенная взаимосвязь между локализацией очага инфекции и характером микрофлоры, запускающей инфекционно-воспалительный процесс (табл.1).
Таблица 1
Предположительная этиология сепсиса в зависимости от локализации первичного очага
Локализация первичного очага
Источники:
, , ,
Следующие материалы:
18 апреля 2024 года
Комментариев пока нет!
 Псориаз на голове у ребенка фото
Псориаз на голове у ребенка фото Болит горло у ребенка 2 5 года
Болит горло у ребенка 2 5 года Причины повышения температуры у детей 2 лет
Причины повышения температуры у детей 2 лет Диарея у ребенка 2 года как остановить
Диарея у ребенка 2 года как остановить Вальгусное искривление стопы у детей фото
Вальгусное искривление стопы у детей фото Густые прозрачные сопли у ребенка 7 месяцев чем лечить
Густые прозрачные сопли у ребенка 7 месяцев чем лечить