Лечение кандидоза у детей раннего возраста
Clinical manifestations and treatment of Candida infection of the skin in newborns and younger-aged children
G.N. BUSLAEVA
Russian State Medical University, Moscow
Кандидоз кожи - довольно частая проблема у новорожденных и детей раннего возраста. По нашим данным, среди новорожденных, выписавшихся из родильного дома на 4-5-е сутки и в дальнейшем находившихся в домашних условиях до 28-го дня жизни, грибковое поражение кожи отмечается у 23%. У детей, переведенных из родильного дома в стационар по поводу как инфекционной, так и неинфекционной патологии, кандидоз кожи отмечается еше чаше - в 33% случаев. Известно, что новорожденные дети составляют особую группу риска развития кандидоза, что связано с несовершенством практически всех факторов противогрибковой зашиты в этом возрасте. Такие особенности кожи, как тонкие дерма и эпидермис, меньшее, чем у взрослых, количество клеточных слоев, рыхлость расположения основных структурных компонентов, способствуют более слабой механической защите кожи. Несовершенство секреторной функции кожи сопровождается недостаточностью ее бактерицидной активности и более высоким рН.
Новорожденные могут инфицироваться грибами рода Candida двумя путями: внутриутробно (33%) и постнатально (67%). Внутриутробное инфицирование реализуется как в интранатальный (29%), так и в антенатальный (4%) периоды, при этом пациенту ставится диагноз врожденного кандидоза. Интранатальному пути инфицирования отводят главенствующую роль. При этом плод контаминируется, проходя по родовым путям роженицы, страдающей вагинальным кандидозом или являющейся кандидоносителем. При интранатальном инфицировании клиническая картина проявляется на 3-5-й день жизни при условии, что ребенку не проводится искусственная вентиляция легких или другие манипуляции, способствующие быстрому и массивному постнатальному инфицированию. Изменения на коже выявляются в складках, преимущественно паховых и подмышечных, а также по всей поверхности тела. При антенатальном инфицировании клиническая картина проявляется либо сразу после рождения, либо в первые 2-3 дня после рождения. Обычно поражение локализуется на спине, разгибательной поверхности рук, на лбу, т.е. в местах, контактирующих с околоплодными водами, но возможно и тотальное поражение кожи. При постнатальном поражении кожи инфицирование происходит экзогенно. Данные литературы указывают на интенсивную циркуляцию Candida в стационарах, что выражается в высокой частоте носительства грибов среди персонала (до 45%), инфицировании объектов окружающей среды (до 4%). Candida albicans способны длительно сохраняться на объектах окружающей среды (10-15 сут), на коже персонала и матерей их жизнеспособность продолжается от 15 мин до 2 ч. Постнатальное инфицирование реализуется после 6-10-го дня жизни в отсутствие провоцирующих факторов или раньше при массивном экзогенном инфицировании (нозокомиальный кандидоз). В позднем неонатальном периоде и позже поражение кожи чаше возникает на фоне антибактериальной терапии по поводу основного заболевания, локализуется в перианальной области, на коже мошонки у мальчиков, на ягодицах, затем может распространяться на кожу бедер, а потом и на другие участки тела.
Кандидоз кожи проявляется двумя клиническими вариантами: кандидозом складок кожи и поражением гладкой кожи, но часто имеется сочетание этих 2 клинических форм. Первый выявляется примерно у 40% пациентов и характеризуется отслойкой эпидермиса с образованием влажных эрозивных, гладких, напряженных, без предшествующих пузырьков участков темно-красного цвета с матовой, блестящей поверхностью. Локализация - преимущественно в паховых, подмышечных и реже в шейных складках.
Второй вариант поражения кожи - кандидозный дерматит - отмечается примерно в 60% случаев и локализуется в паховой области, на коже ягодиц и других участках, включая поверхность живота, спины, конечностей, лица. При этом вначале на гиперемированном фоне отмечают множественные везикулезные элементы, которые впоследствии вскрываются с образованием эрозий. Эрозивные поверхности сливаются в крупные очаги с четко контурированными фестончатыми краями, обрамленными белым ободком отслоившегося эпидермиса. Характерно наличие большого числа "отсевов" в виде дочерних элементов. У мальчиков в процесс, как правило, вовлекается кожа мошонки и полового члена.
Степень поражения кожных покровов колеблется от небольшого и умеренного количества элементов (у 86%) до почти тотального поражения поверхности тела (14%). В первом случае обшее состояние ребенка не нарушено, в последнем отмечается нарушение общего состояния в виде беспокойства, плача, отказа от еды. В случае присоединения бактериальной инфекции состояние ухудшается, появляются признаки инфекционного токсикоза. Довольно часто имеется сочетанное поражение кожи и желудочно-кишечного тракта (ЖКТ).
Кандидозный пеленочный дерматит развивается обычно у детей, которые являются носителями грибов Candida в кишечнике. Развитию заболевания способствуют теплая влажная кожа, а непроницаемая для воздуха пеленка или памперс создают оптимальную среду для роста грибов. Заболевание проявляется интенсивно окрашенными эритематозными бляшками с бахромчатой границей и четко выраженным краем. Они формируются при слиянии многочисленных папул и везикул. Обычно в процесс вовлекается кожа перианальной области, паховых складок, промежности и нижней части брюшной стенки. У мальчиков может быть поражена кожа мошонки и полового члена с развитием эрозивного баланита, у девочек - половые губы и влагалище. У некоторых детей раннего возраста процесс распространяется, эритематозные изменения появляются за пределами области, контактирующей с пеленкой или памперсом. В некоторых случаях может развиться грибковая аллергическая реакция (реакция ги перчувствительности).
Ограниченный кандидоз кожи можно лечить с применением только местной терапии. Местная терапия также входит в комплекс мероприятий при распространенных кандидозных поражениях наряду с антимикотическими препаратами для перорального и внутривенного применения. Для лечения локализованных форм кандидоза кожи применяют антимикотики в виде кремов и мазей. В настоящее время существует большое количество наружных противогрибковых препаратов: противогрибковые антибиотики, азолы, аллиламины и др. (табл. 1).
Таблица 1. Противогрибковые препараты для наружного применения у новорожденных
ОТОМИКОЗЫ в детском возрасте
РЕКЛАМА
В. Р. Чистякова, доктор медицинских наук, профессор
Г. А. Самсыгина и соавторы (1996) за 20 лет наблюдений отмечают возрастание кандидозов у новорожденных и грудных детей с 1,9% до 15,1%. Причем в 40-60% случаев заболевание остается нераспознанным, поздно диагностированным и неадекватно леченным, что значительно усугубляет его прогноз.
Рост заболеваемости микозами, инфицирование и суперинфицирование грибами нередко способствуют переходу острых процессов в хронические, возникновению рецидивов и более тяжелому течению заболевания. Нерациональное лечение может привести к генерализации грибковой инфекции, протекающей особенно тяжело.
В течение 1993-1997 годов в ЛОР-отделении Республиканской детской клинической больницы находилось на лечении 305 детей с воспалительными заболеваниями уха. Из них с отомикозами было 85 человек (27,9%). Наряду с этим амбулаторно проведено лечение 32 детей: 16 - с микотическим дерматитом наружного слухового прохода и 16 - с вторичным отомикозом, осложнившим течение рецидивирующего среднего отита. Таким образом, под нашим наблюдением находилось 117 больных отомикозами из различных регионов России. Наибольшее количество детей (52) было из Москвы и Московской области, что обусловлено более высоким уровнем диагностики и верификации микотической инфекции.
У всех детей отомикоз возникал вторично, осложняя течение заболевания наружного и среднего уха. Основными формами микотического поражения уха являлись: дерматит наружного слухового прохода, рецидивирующий и хронический средний отит, поражение послеоперационных полостей среднего уха.
Возникновению отомикозов у детей предшествовало многократное длительное применение антибиотиков широкого спектра действия (часто последнего поколения), местное использование глюкокортикоидных препаратов, особенно у детей раннего возраста с рецидивирующими средними отитами (частое использование софрадекса, трансмеатотимпанальное нагнетание антибиотиков с глюкокортикоидами), цитостатическая и лучевая терапия.
Рисунок 1. Тотальное грибковое поражение наружного и среднего уха на фоне системного кандидоза и микотического поражения волосистой части головы у ребенка 6 месяцев
Также имеют значение такие факторы, как недоношенность, незрелость, ранний перевод на искусственное вскармливание, дисбактериоз кишечника, иммуносупрессивная терапия, длительные реанимационные мероприятия. Отмечена роль аллергического фона, патологии желудочно-кишечного тракта и эндокринной системы, особенно сахарного диабета, болезней крови, иммунодефицитного состояния. У всех детей установлено глубокое нарушение микробиоценоза кишечника.
Стойкая, не поддающаяся консервативной терапии оторея свидетельствовала об активности и выраженности гнойно-воспалительного процесса в среднем ухе, что было основанием для проведения тщательного специального микробиологического исследования.
Нами проводилось комплексное обследование, в том числе целенаправленное микологическое исследование патологического отделяемого, включающее микроскопию нативного и окрашенного по Романовскому-Гимзе препаратов и культуральную диагностику с посевом на среду Сабуро и Чанека. При микроскопии неокрашенного препарата грибы выявлены у 78% больных, а окрашенного - у 100%. Видовая идентификация грибов рода Candida определялась на основании биохимических признаков. При посевах на питательные среды однородный рост грибов во всех точках отмечен у всех больных.
Сравнительные данные по частоте различных форм отомикоза в возрастном аспекте приведены в табл. 1. Наибольшее количество больных было с микотическим средним отитом, у 12 из них имел место мастоидит. Причем преобладал вторичный отомикоз, осложнивший течение хронического отита (15,4%), реже он возникал при рецидивирующем среднем отите у детей раннего возраста (12%). Микоз послеоперационной полости среднего уха наблюдался у 35 детей. Микотическое поражение наружного слухового прохода диагностировано в 27,4% случаев. Преобладали дети школьного возраста. У подавляющего большинства из них имел место хронический средний отит, в том числе микотическое поражение послеоперационной полости среднего уха у 42 больных. Наружный отит в этой возрастной группе наблюдался у 22 детей. У детей ясельного возраста отомикоз осложнял в основном течение рецидивирующего среднего отита.
Таблица 1. Сравнительные данные различных форм отомикоза в возрастном аспекте
Treatment infants with candidosis
A.V.Telunts. The Consultative-Diagnostic Outpatient Department of the Medical Center of the General Management Department of the President of the Russian Federation, Moscow.
The Consultative-Diagnostic Outpatient Department of the Medical Center of the General Management Department of the President of the Russian Federation, Moscow. There were observed 32 girls from 1 to 5 years old with mycotic vulvitis. The immunomodulator Gepon . which has anti-inflammatory and antiviral activity, was indicated as a monotherapy for their treatment. The gauze bandage with 0,04% solution of the medicine was applied on the affected skin area and on the mucous tunic of vulva once a day, every 1-2 day, total 3 times for course. After 1 month from the beginning of the therapy, there were detected overall sanation of the uterus in patients, who received Gepon. There weren't any side effects and all the patients had good tolerance of this medicine. Key words: Gepon, mycotic vulvitis.
Воспалительные заболевания гениталий являются самой распространенной гинекологической патологией. В ее структуре вульвовагиниты в различные возрастные периоды составляют 68-93% [1, 2]. В последние годы отмечен рост инфекционно-воспалительных заболеваний гениталий, вызванных грибами рода Candida. среди новорожденных и детей раннего возраста их частота достигает 15,1% [1].
У новорожденных детей и детей раннего возраста, особенно грудного, возбудителем кандидоза в 75-94% случаев является Candida albicans. значительно реже - Candida tropicalis. Candida Krusei и др. Возможно сочетание Candida albicans с другими видами грибов и микроорганизмов [4].
Candida - аэробы и являются сапрофитами слизистых оболочек полости рта, кишечника, половых органов и кожи. Их принято относить к условно-патогенным микроорганизмам. Клетки гриба имеют сложное строение, препятствующее проникновению ряда веществ, в том числе и лекарственных препаратов, вглубь клетки.
Адгезивные и пролиферативные свойства грибов возрастают при воздействии на организм человека большинства антибиотиков, глюкокортикоидов и цитостатиков. Однако для развития заболевания процессов адгезии, пролиферации и даже инвазии грибов недостаточно, поскольку человек обладает естественной резистентностью к грибковой инфекции. Она обусловлена, прежде всего, защитными свойствами поверхностей тела, вступающих в контакт с возбудителем, а также фагоцитарной активностью, активностью факторов неспецифической защиты и собственно состоянием и уровнем ответа иммунной системы организма.
Физиологические особенности строения кожи и слизистых детей раннего возраста, несовершенство их защитных реакций формируют более благоприятные условия для персистенции грибов и развития инвазивного микотического процесса.
Несмотря на возможность антенатального и интранатального инфицирования, все же основным путем остается постнатальный. В таком случае грибы рода Candida, являясь постоянными обитателями кожи, слизистых оболочек ротовой полости, носоглотки и кишечника, респираторного и мочевого трактов, могут стать непосредственной причиной развития кандидозной инфекции у ребенка. Этому способствуют провоцирующие факторы, к которым можно отнести ранний перевод на искусственное вскармливание с использованием смесей с повышенным содержанием сахара, гипотрофию, интеркуррентные заболевания, заболевания желудочно-кишечного тракта, применение антибиотиков, глюкокортикоидных гормонов, цитостатиков [3, 4].
В течение многих лет в арсенале лечебных средств, используемых в терапии кандидоза у детей раннего возраста, имелся весьма ограниченный выбор антимикотических препаратов как местного, так и общего действия.
Целью исследования явилось изучение клинико-лабораторной эффективности препарата Гепон в лечении кандидоза у детей раннего возраста.
Рисунок. Динамика исчезновения симптомов микотического вульвита у детей раннего возраста, получавших примочки с Гепоном.
Под нашим наблюдением в амбулаторных условиях находились 32 девочки в возрасте от одного года до пяти лет, у которых на основании клинико-лабораторных исследований был диагностирован микотический вульвит.
У обследованных девочек доминирующими жалобами были сильный зуд и ощущение жжения в области наружных половых органов. У всех пациенток жалобы появились в течение месяца после перенесенной острой респираторно-вирусной инфекции (ОРВИ). Из 32 девочек только 15 (47%) получали антибиотикотерапию.
При гинекологическом осмотре обнаружено, что вульва гиперемирована, отечна, с беловатыми наложениями.
Всем девочкам проведена микроскопичесая оценка вагинального отделяемого (окраска по Граму). Вагинальные мазки у них отличались выявлением грибов рода Candida. У пяти девочек в вагинальных мазках отмечались обилие смешанной, преимущественно кокковой флоры.
Лечение проводили препаратом Гепон (отечественный иммуномодулятор с противовоспалительной и противовирусной активностью) в виде монотерапии. Гепон частично или полностью восстанавливает количество клеток в истощенных популяциях лейкоцитов и лимфоцитов, повышает ослабленные функции отдельных звеньев иммунитета и иммунной системы в целом [5].
Для терапии применяли примочки с Гепоном: на пораженные участки кожи и слизистой вульвы прикладывали марлевую салфетку, смоченную 0,04% раствором Гепона. Процедуры выполняли один раз в сутки с интервалом 1-2 дня (курс - три процедуры).
Клиническая эффективность терапии оценивалась по сроку исчезновения клинической симптоматики, нормализации показателей бактериоскопического исследования (рисунок).
У девочек, получавших Гепон, отмечались:
У всех пациенток, получивших Гепон, отмечались хорошая переносимость препарата, отсутствие побочных реакций. У одной девочки начало терапии совпало с обострением аллергического дерматита.

Анализ отдаленных результатов лечения в течение трех месяцев показал, что стойкий терапевтический эффект (отсутствие рецидивов и хорошее самочувствие) наблюдался у всех девочек.
Таким образом, высокая терапевтическая эффективность, относительная простота применения, отсутствие побочных явлений, хорошая переносимость позволяют рекомендовать Гепон для лечения микотического вульвита у детей раннего возраста.
Литература
- Богданова Е.А. Воспалительные заболевания вульвы и влагалища у девочек. Гинекология 1999 1(3): 86-9.
- Гуркин Ю.А. Гоготадзе И.Н. Расширение терапевтических возможностей при лечении вульвовагинитов у девушек. Гинекология 2000 1: 20-2.
- Коколина В.Ф. Бижанова Д.А. Диагностика и лечение вульвовагинитов Педиатрия 1993 (6): 57-9.
- Самсыгина Г.А. Буслаева Г.Н. Дифлюкан в лечении и профилактике кандидоза у новорожденных и детей раннего возраста. Педиатрия 1997 Приложение 16.
- Учайкин В.Ф. Гепон (Пособие для врачей). М. 2003 30.
- Вопросы гинекологии, акушерства и перинатологии, 2004, том 3, № 4, c.89-90.
О детской стоматологии серьезно: мнение специалиста
Общая информация
Кандидоз полости рта (молочница) у детей является заболеванием, имеющим инфекционный характер и вызываемым дрожжевой флорой (микроорганизмами рода Candida). Кандидоз полости рта встречается как у новорожденных детей, так и детей старшего возраста.
Это заболевание имеет две формы: острую и хроническую, в детском возрасте чаще наблюдается острая форма. Зафиксированы случаи выявления возбудителя кандидозной инфекции в различных продуктах питания, включая и овощи, и молоко, и кондитерские изделия. Кроме того, микроорганизмы рода Candida присутствуют в воздухе и грунте.
Кандидоз полости рта может как сопутствовать тяжелым системным болезням, так и являться самостоятельным заболеванием.
Причины кандидоза полости рта
Источник заражения кандидозом полости рта – больные носители данного заболевания. Пути передачи кандидоза: контактный, внутриутробный, воздушно-капельный. Дети могут заразиться также в процессе прохождения через родовые пути матерей, больных урогенитальным кандидозом.
Кандидоз полости рта обычно наблюдается у детей с ослабленным иммунитетом. Также провоцируют развитие данного заболевания следующие факторы:
Симптомы кандидоза полости рта
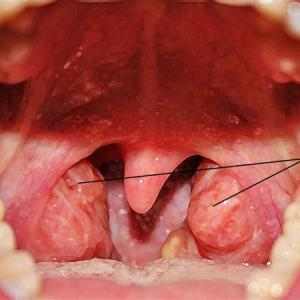
Кандидоз полости рта достаточно легко определяется визуально. На слизистой оболочке полости рта у детей можно наблюдать белый налет, под которым скрывается эрозированная ткань. Очаги воспаления могут распространяться на язык, миндалины, зев, уголки рта, кайму губ.
При поражении спинки языка . эрозии, как правило, не образуются, однако поверхностный слой языка под белым творожистым налетом приобретает ярко-красный цвет.
Дети старшего возраста могут выражать жалобы на болезненные ощущения в полости рта в ходе приема пищи, а также зуд и жжение в области слизистой оболочки рта.
У детей раннего возраста с недостаточно сформированной речью, а также у новорожденных, в ходе заболевания кандидозом полости рта может наблюдаться отказ от пищи, плаксивость, раздражительность, нарушения сна. На фоне кандидоза полости рта могут наблюдаться кровотечения из десен.
Хронический кандидоз у детей имеет следующие симптомы: отечность слизистой оболочки рта вкупе со светло-коричневыми образованиями. Дети жалуются на сухость и болезненные ощущения в полости рта.
Лечение кандидоза полости рта
Лечение кандидоза полости рта у детей основано на использовании противогрибковых препаратов и общем укреплении организма, поскольку хороший иммунитет надежно защищает детский организм от развития кандидозной инфекции.
Важно организовать для ребенка правильный режим питания, включающий все необходимые для развития витамины и микроэлементы. Ранее для лечения кандидоза использовались препараты, содержащие нистатин, однако в настоящее время существуют более эффективные средства.
Например, для лечения кандидоза рта сейчас широко применяется флуконазол. Этот препарат разрешен к применению даже у новорожденных детей, но перед его применением необходимо проконсультироваться с педиатром. Если в ходе лечения флуконазолом у ребенка появляется сыпь на теле, препарат отменяется и назначается его замена.
Если ребенок находится на грудном вскармливании, лечение ребенка должно проводиться параллельно с лечением матери, во избежание повторных заражений во время кормления.
Лечение кандидоза полости рта нефармакологическими методами
Существует ряд нефармакологических методов лечения кандидоза полости рта у детей:
Для профилактики кандидоза полости рта рекомендуется ограничить контакты детей с носителями данного заболевания в школьных и дошкольных детских образовательных учреждениях, поддерживать личную гигиену ребенка, правильный режим питания, дополнение детского пищевого рациона различными витаминами.
В качестве профилактических мер по предотвращению развития кандидоза полости рта у новорожденных и детей раннего возраста, следует стерилизовать пустышки, бутылочки и соски, если ребенок находится на искусственном или смешанном вскармливании, и регулярно обмывать молочные железы (соски и их ореолы) матери, если ребенок находится на грудном вскармливании.
Источники:
, , ,
Следующие материалы:
19 апреля 2024 года
Комментариев пока нет!
 Когда можно давать ребенку печень
Когда можно давать ребенку печень Запор у новорожденного ребенка при смешанном вскармливании
Запор у новорожденного ребенка при смешанном вскармливании Что можно при гастрите ребенку
Что можно при гастрите ребенку Кашель у детей 9 лет
Кашель у детей 9 лет Как правильно травить глистов у детей
Как правильно травить глистов у детей Хронический синусит у детей лечение
Хронический синусит у детей лечение