Реактивный панкреатит у детей форум

При лечении желудочно-кишечного тракта в 90% необходима полная диагностика и обследование.
Диета при гастрите будет зависеть от формы заболевания, так рацион при повышенной кислотности отличается от меню при.
Бандаж на желудок это проверенное средство борьбы с ожирением и перееданием, цена на операцию будет варьироваться.
Реактивный панкреатит у детей
Панкреатит возникает по причине воспаления поджелудочной железы. Реактивный панкреатит у детей представляет разновидность панкреатита, спровоцированного протеканием какого-либо воспалительного процесса в организме ребенка (ОРВИ, грипп, острые воспаления ЖКТ, ангины и пр.). Иногда заболевание начинается после обильного употребления продуктов, оказывающих повышенное раздражающее действие на пищеварительную систему. Это могут быть пищевые изделия с повышенным содержанием консервантов и усилителей вкуса (промышленные соки и напитки, чипсы, томатные пасты, сухарики и пр.). Реактивный панкреатит у детей может возникнуть на фоне приёма противомикробных средств (фуросемид, метронидазол) или антибиотиков.
Физиологическая причина заболевания может быть объяснена снижением проходимости протоков поджелудочной железы вследствие сильных спазмов. Благодаря этому ферменты не могут беспрепятственно попадать в желудок и накапливаются в железе. В результате она вынуждена переваривать как бы саму себя.
Лечение реактивного панкреатита проходит по общей схеме, схожей с терапевтическими мерами при острой форме заболевания: соблюдение диеты, облегчение болевых симптомов, снижение пищевых нагрузок на поджелудочную железу до минимума, назначение препаратов, содержащих ферменты поджелудочной железы. Среди прочих разновидностей панкреатита, реактивная форма заболевания лидирует в детском возрасте.
Реактивный панкреатит у детей - симптомы
Следует помнить, что чем меньше возраст ребенка, тем труднее точно диагностировать панкреатит. Симптомы в более младшем возрасте сглажены и могут иметь схожесть с проявлениями заболеваний ЖКТ, что порой приводит к ошибочному заключению врача.
При сочетании хотя бы одного из перечисленных симптомов с непрекращающейся болью в животе следует срочно обратиться в медицинское учреждение.

Реактивный панкреатит у ребенка - лечение
Несмотря на консервативный принцип лечения, больного ребенка следует поместить в стационар. Это необходимо для осуществления постоянного врачебного контроля по причине вероятности частичного разрушения поджелудочной железы.
Характер и продолжительность диеты назначает врач исходя из степени серьёзности заболевания. В первые несколько дней следует ограничить питание небольшим объемом протертых легких продуктов или совсем исключить пищу, употребляя лишь тёплое питье.
При диагнозе реактивный панкреатит у детей следует исключить жирную и копченую пищу, продукты с консервантами, газированные воды, крепко заваренный чай. Нельзя употреблять бобовые растения, трудно усвояемые системой ЖКТ, а также раздражающе действующие капусту, редис, редьку, хрен, лук и острые специи. Идеальное питание для больного ребенка - протертое овощное пюре, включающее морковь, картофель и свеклу, нежирные куски курятины или кролика, паровые омлеты и творог с пониженной жирностью.
Питание должно осуществляться частыми (около 6 раз в день) и небольшими порциями, величину которых устанавливает врач.
Лекарственная терапия представлена группами препаратов:
Мерами профилактики и предотвращения рецидивов и осложнений являются исключение из питания продуктов с консервантами и химическими красителями, а также своевременная терапия при острых инфекционных болезнях.
Диета при панкреатите у детей
Содержание
Соблюдение диеты при заболеваниях поджелудочной железы – одна из наиболее важных составляющих успешного лечения, позволяющая значительно ускорить процесс выздоровления и добиться длительной ремиссии болезни.
Лечебное питание детей при панкреатите во многом похоже на диету для взрослых и соответствует основным положениям стола № 5(п) по Певзнеру, однако некоторые особенности все же имеются.
Главные характеристики питания при панкреатите:
- Обеспечение максимального функционального покоя поджелудочной железе во время острых проявлений заболевания. Это достигается соблюдением принципов механического (измельчение пищи), термического (прием пищи в теплом виде) и химического (исключение раздражителей) щажения.
- Для ребенка чрезвычайно важным является сохранение пищевой и энергетической ценности рациона: ни в коем случае нельзя ограничивать суточный калораж, содержание белков, углеводов, жиров, витаминов, микро- и макроэлементов! Просто в качестве источников этих пищевых компонентов нужно использовать подходящие продукты.
- Даже во время стойкой ремиссии запрещенные продукты продолжают оставаться под запретом. Любые эксперименты могут закончиться весьма плачевно – новым тяжелым обострением, госпитализацией, парентеральным питанием и возвратом к строжайшей диете. Уважаемые родители, помните, что ваша жалость к малышу, когда вы не в силах отказать ему в просьбах о кусочке вкусного торта, мороженого, глотке лимонада и т. д. всегда обернется против вашего ребенка!
Особенности диеты при разных видах панкреатита у детей
Диагноз острого и хронического панкреатита у детей – довольно редкое явление. Но вот с диагнозами «реактивный панкреатит», «диспанкреатизм» и «реактивные изменения поджелудочной железы» знакомы многие родители. Такими терминами обозначают временные нарушения функции поджелудочной железы в ответ на погрешность в питании ребенка, инфекционное или соматическое заболевание.
Диетические рекомендации, вернее, ограничения по длительности соблюдения и строгости диеты, значительно различаются в зависимости от типа панкреатита:
- Хронический панкреатит подразумевает строжайшую диету во время обострения с постепенным переходом на менее щадящие варианты питания (исключается механическое щажение), но диета продолжает оставаться весьма избирательной, и соблюдать ее требуется пожизненно.
- При остром панкреатите строгая диета назначается на 1 месяц, по мере улучшения состояния рацион ребенка постепенно расширяют. Однако основные диетические принципы стола № 5 даже при отсутствии каких-либо симптомов придется соблюдать минимум 5 лет – до снятия диагноза. Да и потом грубые диетические погрешности крайне нежелательны.
- В случае реактивного панкреатита диета, рекомендованная врачом, соблюдается в течение 1–2 недель после перенесенного заболевания. Затем строгих ограничений придерживаться не потребуется, нужно лишь обеспечить ребенку нормальное, соответствующее возрасту питание.
Продукты, запрещенные при любом виде и любой стадии панкреатита:
Продукты, запрещенные при остром и хроническом панкреатите, но допустимые при реактивном:
Разумеется, при реактивном панкреатите подобные продукты появляются не сразу и не должны быть привычной едой для детей, тем более младшего возраста.
Диета у детей при остром панкреатите и обострении хронического панкреатита
Дети с острыми симптомами панкреатита в обязательном порядке госпитализируются в стационар, где в первые дни полностью исключается прием пищи через рот, а осуществляется только парентеральное питание путем введения специальных растворов внутривенно. На второй день от атаки при отсутствии рвоты разрешается пить мелкими глотками теплую кипяченую воду, разбавленный отвар шиповника, щелочную негазированную минеральную воду – до 1 стакана в день.
При улучшении состояния на 3-й день вводится жидкая протертая каша, сваренная на молоке пополам с водой, и жидкое пюре из отварных овощей (кабачок, картофель, цветная капуста), компоты из сухофруктов, кисели на яблочном соке. Затем добавляются вегетарианские овощные и крупяные супы, белковый омлет на пару, дважды прокрученный фарш из вываренного нежирного мяса. Примерно со второй недели вводится суточный кефир. нежирный творог, рыба и мясо в виде тефтелей, фрикаделек, кнелей, паровых котлет. Разрешаются запеченные сладкие яблоки, овощные запеканки. Вся пища подается в теплом виде, максимально измельченная, без сахара и соли.
Меню ребенка постепенно расширяется, примерно через месяц уже не требуется такого тщательного измельчения пищи, но все блюда готовятся путем отваривания, запекания, тушения или на пару. Разрешаются нежирные неострые сыры (адыгейский), курица, рыба и мясо, запеченные куском, творожные запеканки, пудинги, макаронные изделия. Из напитков – кисели, компоты из сухофруктов и свежих ягод, фруктов, некрепкий чай. Из овощей (только после кулинарной обработки) можно есть картофель, кабачки, морковь, цветную капусту и брокколи, тыкву, свеклу. Рекомендуются разнообразные натуральные кисломолочные продукты (творог, йогурт, простокваша, кефир, ряженка). Яйца можно есть всмятку и в виде омлета. Пища по-прежнему несоленая и без сахара.
К каше разрешается добавлять небольшой кусочек сливочного масла (5 г), суп и овощные пюре заправляют сметаной или сливками (по 1 ст. л.), растительным маслом (1 ч. л.). Для подслащивания напитков можно использовать сахарозаменители. Разрешается вчерашний белый хлеб.
Диета во время ремиссии панкреатита
По мере улучшения самочувствия ребенка расширяется ассортимент допустимых продуктов и блюд. Однако каждое новое блюдо вводится постепенно, и при малейших признаках нарушения в работе поджелудочной (тошнота, боли в животе, метеоризм, понос) оно немедленно убирается из меню.
В рационе появляются свежие соки, фрукты (сладкие яблоки и сладкие цитрусовые, дыня, ананас), овощи (огурцы, помидоры, морковь, зелень), молодой зеленый горошек, ягоды (абрикосы, слива, черешня, клубника, малина, виноград, черная смородина). Но их количество строго ограничивается и они не подходят для ежедневного употребления. Изредка можно употреблять белокочанную капусту, баклажаны, молодую кукурузу.
Основу меню по-прежнему составляют молочные каши, вегетарианские супы, блюда из мясного фарша, тушеная или запеченная рыба, курица и индейка без кожицы, отварные и тушеные овощи, кисломолочные продукты. Цельное молоко использовать в питании нежелательно, но на нем можно готовить супы и каши.

Разрешаются некоторые сладости: варенье, джемы, мед, зефир, мармелад, сахар – но все в умеренных количествах.
Питание должно быть дробным, частым – через каждые 3–4 часа. Недопустимы длительные голодные перерывы!
Особенности диеты у детей младшего возраста (до 3 лет)
В меню детей до 3 лет, страдающих от панкреатита, не следует включать потенциально опасные и ограниченные продукты: свежие соки, ягоды с грубой кожицей и мелкими семенами, цитрусовые, свежие овощи. Кроме того, им даже в период ремиссии рекомендуется перетирать и измельчать пищу, поскольку они не всегда хорошо ее пережевывают.
Особенности диеты у детей старше 3 лет
После 3 лет большинство детей начинают посещать детский сад, а с 7 лет – школу. Питание в детских образовательных учреждениях хоть и является диетическим, но не соответствует диете при панкреатите. Проследите за тем, чтобы в карте вашего ребенка при оформлении в школу или сад был обязательно проставлен диагноз панкреатита, а в рекомендациях отмечена нуждаемость в лечебном питании. Если медработника в саду (школе) нет, составьте подробный список продуктов, запрещенных для вашего ребенка, и передайте его воспитателю (учителю).
"Реактивный панкреатит" у детей или Как неправильно кормить?
Чеботарева Елена Борисовна
Главный врач, педиатр медицинского центра "Здоровье"
Как часто последнее время от знакомых вы слышите, что в моче у их ребенка обнаружили ацетон и уж не менее наслышаны, о том, как тяжело лечить его. Давай те же разберемся, что такое ацетон и как с ним бороться.
Появление в моче ацетона это серьезный признак того что поджелудочная железа ребенка уже хронически больна и не всегда может правильно выполнять ряд своих прямых обязанностей. Возникает резонный вопрос, а что могло привести к хронизации процесса (серьезной проблеме) например у 2-х летнего малыша.
Ответ к сожалению банален и звучит просто - неправильное питание, а точнее употребление продуктов не по возрасту. Вот примерный набор того, что при употреблении ребенком младшего возраста ведет к развитию данной проблемы: сосиски, колбасы (не важно дорогие или нет), жаренные, консервированные продукты, чипсы, различные газированные напитки и т.д. Вроде обычные продукты, или как говорят многие мамы мой ребенок давно ест все то, что едим мы - но именно это и губит столь хрупкое здоровье наших малышей. Самое печальное, что клиника (то есть появление столь злостного ацетона) появляется тогда, когда процесс уже запущен и его, к сожалению, нельзя повернуть вспять.
Что же делать если Ваш ребенок уже имеет это заболевание - реактивный панкреатит ?
Первое и самое основное - правильное питание вашего ребенка. Это не сложно поверьте кормить ребенка по возрасту и если понять насколько это важно и необходимо, и даже самые заняты родители, смогут себе это позволить.
Второе - провести обследование вашему малышу - УЗИ печени и поджелудочной железы и сдать мочу на амилазу.
Третье и немаловажное - иметь дома тест полоски на кетоновые тела, чтобы при необходимости вы могли быстро распознать этого коварного врага.
Необходимо помнить, что не только погрешности в питании, но и инфекционные болезни, а так же сильные эмоциональные переживания (у детей страдающих нервно-артретическим диатезом) могут привести к очередной провокации поджелудочной железы.
Что же делать если вы почувствовали запах прелых яблок изо рта вашего ребенка и тест полоска показала наличие ацетона?
Если нет рвоты - дать ребенку сорбенты (смекта, лактофильтрум, полифепам в возрастных дозировках) и начать ребенка отпаивать: компот из сухофруктов (курага, сушеные яблоки), кипяченая вода, минеральная щелочная вода без газов. Поить стоит дробно, т.е маленькими глоточками, но часто предлагая через каждые 5-10 минут.
Если же у вашего малыша присоединилась рвота, и она больше чем 2-3 раза, а так же ребенок стал вялым и сонливым, то необходимо срочно вызвать врача. Важно помнить, что при любых проявлениях заболевания необходимо обратиться к врачу и не заниматься самолечением. Выше перечисленное, только меры первой помощи.
Ниже приведены 2 списка продуктов:
Список N1 :
При обострении реактивного панкреатита РАЗРЕШАЮТСЯ СЛЕДУЮЩИЕ ПРОДУКТЫ:
- супы слизистые из различных круп на воде овощные супы-пюре с добавлением отварного измельченного мяса.
- Мясо и речная рыба нежирных сортов в виде паровых котлет, фрикаделей
- паровой белковый омлет гарниры из простейших каш- гречневой, овсяной, рисовой пюре картофельное.
- Сливочное масло добавляется в готовые блюда, но в малом количестве. Печеные яблоки некислых сортов, компоты из фруктов, кисели, желе, муссы. Хлеб употребляется белый, вчерашний, сухое печение галеты
Больному не разрешается . сырые овощи (прежде всего белокочанная капуста, редис ), фрукты, содержащие грубую растительную клетчатку, вызывающие вздутие кишечника (горох. фасоль и другие). Исключаются также блюда, содержащие экстрактивные вещества, стимулирующие желудочную и панкреатическую секрецию, желчеотделение: мясные, рыбные, грибные или овощные отвары, бульоны кофе, какао, кислые фруктовые и овощные соки, газированные напитки. Резко ограничиваются жиры и углеводы при достаточном количестве белков (из них 1/ 3 животного происхождения )
Список N2 (расширенный вариант диеты):
Это то, чем должен питаться ваш ребенок постоянно это менее щадящая, физиологическая, полноценная диета. Пища готовится на пару или запекается в духовке.
Набор продуктов и блюд примерно тот же, что и при 1 варианте, но кулинарная обработка менее строгая.
Разрешаются вегетарианские овощные, крупяные супы отварное паровое мясо в виде котлет, фрикаделей, рулетов, бефстроганов мягкое мясо куском, говядины, кролик рыба нежирных сортов (треска. минтай. и др.) - отварная куском или рубленая белковый омлет свежий творог натуральный или в виде пудинга неострые сыры нежирных сортов ( &ldquo российский &ldquo, &ldquo голландский &ldquo), кефир. Каша из риса, овсяной, гречневой, перловой, пшеничной круп - хорошо разваренные овощные пюре из картофеля, тыквы, моркови, кабачков, свеклы овощные рагу без капусты и томатов. Запеченные или отварные овощи яблоки печеные или сырые протертые некислых сортов. Желе, муссы из соков компоты из сухофруктов или свежих фруктов с мякотью из яблок. груш. абрикосов. Хлеб белый. вчерашний выпечки или подсушенный. не сдобное печенье. Масло сливочное ,масло растительное ( оливковое, рафинированное подсолнечное -10 - 15 г) добавляют в готовые блюда.
Из рациона исключаются: мясные, рыбные, костные бульоны, грибы, цельное молоко, мед, варенье, сдобное тесто, кондитерские изделия, шоколад. кофе, какао, мороженное, бобовые ( за исключением зеленого горошка ), редис, лук, чеснок, редька, перец, горчица, уксус, кислые фруктовые и овощные соки газированные напитки, тугоплавкие жиры (говяжий, бараний, свиной ), квас.
Вот необходимая информация к размышлению на пути к здоровью Вашего ребенка.
ООО МЦ Здоровье ул Челюскинцев 69
Последние новости
20pankreatit.jpg" /% Часто, реактивный панкреатит у детей проявляется остро, практически сразу после употребления продуктов, раздражающих желудочно-кишечный тракт.
Реактивный панкреатит у детей появляется из-за употребления большого количества продуктов с консервантами, опасными для здоровья веществами - усилителями вкуса — это такие продукты, как сок промышленного изготовления, чипсы, сухари и т. п.
При реактивном панкреатите у детей развивается спазм протоков поджелудочной железы. Из-за того, что пищеварительные ферменты, вырабатываемые в поджелудочной железе, не выходят в желудочно-кишечный тракт, а остаются в поджелудочной железе, она сама себя переваривает, соответственно воспаляется.
Реактивный панкреатит это не отдельное заболевание, он возникает как реакция организма ребенка на протекание любого инфекционного процесса — после недавно перенесенных ОРЗ, ОРВИ, отравления и прочих воспалительных заболеваний.
Источники:
, , ,
Следующие материалы:
16 апреля 2024 года
Комментариев пока нет!
 Ребенок 4 года часто писает
Ребенок 4 года часто писает Высокая температура у ребенка растирание уксусом
Высокая температура у ребенка растирание уксусом Общество помощи аутичным детям добро отзывы
Общество помощи аутичным детям добро отзывы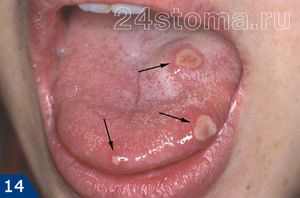 Как проявляется стоматит у детей и как его лечить
Как проявляется стоматит у детей и как его лечить Диспепсия у детей диета
Диспепсия у детей диета Лечение бактериального конъюнктивита у детей
Лечение бактериального конъюнктивита у детей